头盆不称指的是胎先露部分与骨盆大小不相称,从而阻碍宫颈的扩张和胎头下降,造成难产。有绝对和相对头盆不称,绝对头盆不称少见。巨大儿、肥胖、骨盆异常等都影响胎头衔接,胎头不能衔接、下降造成胎儿头盆不称,引起难产,增加剖宫产率。在难产中,头盆不称最为常见,是引起难产的首要原因。
骨盆异常常见于骨盆狭窄,可分为入口平面狭窄、中骨盆及骨盆出口平面狭窄、内盆3个平面狭窄3种。此外,佝偻病和外伤等也可造成骨盆形态、大小异常。
对于头盆不称的患者,综合患者条件,能顺产者可尽量顺产。其他情况,如骨盆畸形、巨大儿等应视情况行剖宫产。
为避免头盆不称,生产巨大儿,孕妇在怀孕期间应加强体重和饮食管理,不宜暴饮暴食导致体重增加过多。
O型腿或走路呈鸭步,常伴有佝偻病性呈扁平骨盆。跛足,有骨结核或骨盆外伤史的产妇,常常导致骨盆形态、大小异常。
胎儿在子宫内的位置叫胎位。正常的胎位应为胎体纵轴与母体纵轴平行,胎头在骨盆入口处,并俯屈,颏部贴近胸壁,脊柱略前弯,四肢屈曲交叉于胸腹前,整个胎体呈椭圆形,称为枕前位。除此外,其余的胎位均为异常胎位。在妊娠中期,胎位可异常,以后多会自动转为枕前位。如在妊娠后期,仍为异常胎位,则称为胎位异常,亦叫“胎位不正”。异常胎位在分娩时可引起头盆不称,影响胎头的娩出。常见的胎位不正有胎儿臀部在骨盆入口处的臂位,胎体纵轴与母体纵轴垂直的横位,或斜位等。
子宫发育不良、子宫畸形、盆腔肿瘤、胎儿畸形等病变可导致出现胎位异常状态。
头盆不称可能由产妇的骨盆狭窄所致,还可能是因胎儿的头部过大或位置异常而引起。包括胎儿大小正常,骨盆明显狭窄;胎儿较大,骨盆轻度狭窄;巨大胎儿,骨盆大小正常。
头盆不称分为绝对性和相对性头盆不称两种。
绝对性头盆不称指骨盆明显狭窄或变形,胎头与骨盆大小不相称,胎儿绝对不能经阴道分娩者,又称为狭义的头盆不称。
相对性头盆不称,指骨盆无明显狭窄或异常,因胎儿较大或胎头位置异常,骨盆径线相对狭小,胎头与骨盆不相适应,以致分娩困难者。临床较常见。一般在试产过程中产程进展发生异常后才被发现。
跨耻征阳性是胎头高于耻骨联合平面,头盆不相称。孕>8周,胎头仍未衔接入盆,跨耻征阳性,提示头盆不称于骨盆入口。
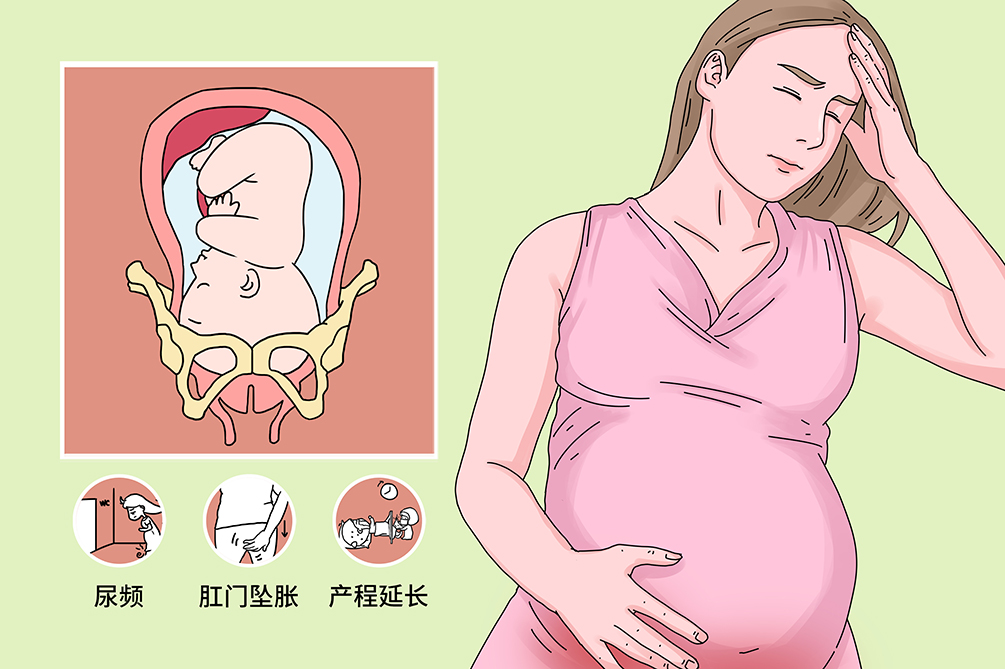
临产后,若胎头内旋转受限呈现持续性枕横(后)位状态,是头位难产中最常见的,阴道助产率和剖宫产率明显增加,可出现活跃期、第二产程或总产程延长以及胎头下降延缓或停滞的异常产程图。
继发宫缩乏力常常是头盆不称的结果,先露对宫颈的压力不均匀导致胎膜早破、宫颈水肿。
尤其受阻于中骨盆,胎头因颅骨重叠、水肿、变形严重,腹部检查在耻骨联合上方可触及胎头大部分未入盆。
持续性枕横(后)位和不均倾位的产妇常有尿频、排尿困难,甚至尿潴留。因胎头枕部压迫直肠有肛门下坠便意感,出现过早屏气向下用力等表现。
头盆不称导致的难产处理不当可发生子宫破裂、软产道撕裂伤。
巨大儿可因胎儿宫内窘迫发生新生儿窒息和锁骨骨折等损伤,甚至死亡。
有以下病史,如佝偻病、骨质软化病、小儿麻痹症、严重的胸廓或脊柱变形、骨盆骨折的患者,以及曾有剖宫产、阴道手术助产、反复发生臀位或横位的经产妇、死产、新生儿产伤等经产妇者,应在预产期入院接受观察和定期产检。
当出现下体出血、破水、腹部阵痛等现象时,应立即将产妇送往医院就诊或拔打120急救电话。
身高、体重是多少?
是否做过骨盆测量?
是否开始宫缩?宫缩多长时间?
胎方位、胎产式是什么?
有无其他疾病?
产程开始后是否频繁想屏气用力?
身材矮小,低于150cm者,通常骨盆也较小,发生头盆不称的机会增加。仔细检查有无影响骨盆形态的下肢或脊柱疾病,有无佝偻病或骨折的后遗症等
一般初产妇在孕36~38周时,胎头多已入盆衔接。若腹部检查胎头与耻骨联合间出现跨耻征,应注意是否胎头与骨盆入口不称。令产妇仰卧位,医生手指轻轻向下向后按压胎头,比较胎头与耻骨联合之间的关系。
胎头前表面低于耻骨联合后方为跨耻征阴性,提示无头盆不称。
胎头前表面与耻骨联合前表面平行为跨耻征可疑阳性,提示可疑头盆不称。临产后若子宫收缩加强后胎头入盆,可认为胎头与骨盆入口无不称。
胎头前表面高于耻骨联合前表面为跨耻征阳性,提示头盆不称。
孕妇排空膀胱,仰卧,两腿伸直。检查者将手放在耻骨联合上方,将浮动的胎头向骨盆腔方向推压。若胎头低于耻骨联合平面,表示胎头可以入盆,头盆相称,称为跨耻征阴性;若胎头与耻骨联合在同一平面,表示可疑头盆不称,称为跨耻征可疑阳性。若胎头高于耻骨联合平面,表示头盆明显不称,称为跨耻征阳性。对出现跨耻征阳性的孕妇,应让其取两腿屈曲半卧位,再次检查胎头跨耻征,若转为阴性,提示为骨盆倾斜度异常,而不是头盆不称。相对头盆不称是指骨盆正常,但胎儿较大等原因导致胎头不能入盆。
查明胎先露高低,宫口开张大小、软硬度、位置、有无水肿。在分娩早期,胎头未变形或轻度变形,要注意胎头是否和宫颈紧贴,宫缩时先露有无下降。矢状缝的位置,胎头有无变形,产瘤形成大小。
是判断头盆不称的准确和主要方法,产妇取膀胱截石位,会阴部严格消毒后,行双侧阴部神经阻滞后,以右手食中二指伸入阴道做检查。
多向扫描可显示观察胎儿头面眼眶、鼻、下颌、枕部、脑中线、小脑及脊柱、心肝等的形态特点,且不受宫颈是否扩张的限制和胎头颅骨重叠、头皮水肿的影响,可重复检查动态的变化,可综合多图像较准确地判断胎先露及胎方位。
胎膜早破和胎头不衔接入盆,宫缩乏力,原发性宫缩乏力多受阻于骨盆入口,继发性宫缩乏力多受阻于中骨盆和出口。
如受阻于中骨盆,胎头颅骨变形严重,有时分开阴唇可见胎发,给以入盆假象,实际胎头大部分尚未入盆,耻骨联合上仍可触及胎头最大横径。
骨盆入口呈横扁圆形,骶岬向前下突出,使骨盆入口前后径缩短而横径正常。
头盆不称一经发现,需要及时到院进行处理,产妇不可自行在家处理,以免给胎儿造成危险。
产妇临产后出现头盆不称时,不可只看骨盆测量的数值,还应结合产力、胎位、胎儿大小等条件,给阴道试产的机会。在发现孕妇出现相对头盆不称之后,若要想顺利分娩必须对其产程进行密切的观察。一般情况下若宫缩强而有力,那么能够克服轻度的头盆不称,继而促使胎儿异常胎位向枕前位转变,该过程就叫做试产。当前临床上普遍认为,头盆不称较为轻微的孕产妇,进入活跃期之后,宫缩良好7~8h、且适时破膜2~4h以后,可对其先露下降情况进行密切的观察,其是否抵达坐骨棘水平之下,注意其宫颈近开全与否。7~8h良好宫缩肯定不会损害产妇及胎儿,可充分了解良好产力能否克服轻度头盆不称。在试产中要严密观察产程,如确实发生产程停滞,宫颈扩张阻滞,或产妇及胎儿有异常情况,仍不满意者,可在加强宫缩的同时,改变体位,以纠正胎位,争取阴道分娩。
临产后发现产程延长或停滞者应根据情况予以休息,人工破膜,静脉滴注催产素和宫颈封闭等处理,活跃期的观察主要是先露及宫颈扩张速度,对入宫颈扩张率低于每小时0.9cm者应予以及时的处理,扩张率达到每小时2cm以上者,绝大多数可以阴道分娩,经人工破膜、阴道内诊等处理没有明显的头盆不称,可给予催产素加强宫缩,继续观察2~4h。在宫口开全的情况下,如果骨盆正常、产程不长,仅因继发宫缩乏力使产程进展缓慢者,仍可给予催产素,加强宫缩。此时胎位仍有可能转变,不必急于手术。此外,也可行手转儿头,阴道助产。
试产过程中若出现宫缩乏力,无胎儿窘迫,可静点缩宫素加强宫缩,试产2~4小时,胎头仍迟迟不能入盆,宫口扩张缓慢,或伴有胎儿窘迫征象,应及时行剖宫产术结束分娩。骨产道绝对性狭窄,骶耻外径≤16.0cm,入口前后径≤8.0cm,必须以剖宫产结束分娩。单纯中骨盆平面狭窄少见,往往可见中骨盆及出口平面前后径均缩短,骨盆内聚,骨盆深,胎头在中骨盆旋转困难,仍可出现继发性宫缩乏力,活跃期阻滞,胎头下降受阻而不能自然分娩,需剖宫产。出口狭窄不能试产,否则会对母儿造成严重损伤。骨盆入口、中骨盆及出口平面均狭窄,或各平面经线均小于正常值2cm以上为均小骨盆。足月正常大小胎儿或胎儿稍大,往往不能经阴道分娩,常需剖宫产结束分娩。此外,骨盆失去正常形态称畸形骨盆。主要为佝偻病性扁平骨盆、骨软化病骨盆。畸形骨盆需剖宫产。
给予产妇高热量、高蛋白、富含维生素易消化的饮食,同时注意少食多餐,保证产妇有良好的体力,更好地适应分娩的需要。
宜进食高蛋白食物,如牛奶、豆浆、鱼肉等,保证孕产妇有良好体力。
宜食用富含维生素的蔬菜水果,如柠檬、菠菜等,增强孕产妇抵抗力。
忌食辛辣食物如辣椒、葱、姜、蒜。
头盆不称的孕妇日常护理需要注意营养和运动,加强生活方式管理,同时进行相应的心理护理。
产妇需详细了解分娩的相关知识,自然分娩的进程及可能会出现的情况,以及自然分娩与剖宫产的利弊,从而增强产妇对自然分娩的信心,有效消除产妇的焦虑及恐惧等不良心理。
孕妇及家属需加强孕前教育与孕期知识学习,减少巨大儿及孕期肥胖症的发生率。
孕期应注意营养膳食,适当控制营养素及高能量食物的摄入,尤其妊娠后期更应认真听取临床医师的膳食指导意见,每周体重增加不超过0.3kg为宜。
[1]谢幸,孔北华,段涛主编.妇产科学.第9版[M].北京:人民卫生出版社,2018.
[2]徐丽主编.妇产科疾病诊断与临床治疗[M].西安:西安交通大学出版社,2017.12.111-115.

