结核性胸腔积液大部分是因结核性胸膜炎(肺外结核的一种)渗出过多形成的胸腔积液,胸腔积液是结核性胸膜炎的病理改变,结核性胸膜炎是由结核菌及其代谢产物进入正处于高度过敏状态的机体胸膜腔中所引起的胸膜炎症。但是,一旦包裹性积液形成,常规治疗手段效果不佳,应用胸腔镜治疗结核性胸腔积液已经成为常规治疗手段,其临床效果明显好于其他治疗。

- 就诊科室:
- 呼吸内科、感染科
- 是否医保:
- 是
- 英文名称:
- Tuberculosis pleural effusion
- 疾病别称:
- 结核性胸水
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 胸膜增厚纤维化、气胸、肺损伤
- 治疗周期:
- 12个月
- 临床症状:
- 胸闷、胸痛、潮热、程度不等的气促、呼吸困难
- 好发人群:
- 40岁以下青壮年
- 常用药物:
- 异烟肼、利福平、吡嗪酰胺、乙胺丁醇、链霉素
- 常用检查:
- 结核菌培养、X线检查、胸腔穿刺活检
当机体处于高度变态反应状态,结核菌及其代谢产物侵入胸膜,则引起渗出性胸膜炎。病变多为单侧,胸膜腔内有数量不等的渗出液。
结核性胸腔积液是结核杆菌侵犯胸膜,或干酪性肺结核破溃到胸膜腔,胸膜受到结核分枝杆菌感染后,随即产生充血、水肿和纤维蛋白的渗出。
有结核病接触史,结核分枝杆菌感染。
免疫力差、抵抗力低下。
结核性胸腔积液一般都有结核接触史或继发性肺结核史,多见于结核性胸膜炎患者,近年来由于结核病日益严重以及城市流动人口增加,结核性胸膜炎患者呈明显上升趋势,占结核病总数的7.6%左右。新发结核患者中伴有结核性胸膜炎者占4.7%~17.6%。好发于有结核接触史、免疫力低下的人群,累及部位大多为胸部。
该疾病好发于40岁以下的青壮年,城市流动人口居多。
结核性胸腔积液患侧隔肌受压,胸廓顺应性下降,纵隔移位,肺容量下降刺激神经反射,病因不同其症状有所差别。常有潮热、干咳、胸痛,随着胸水量的增加胸痛可缓解,但可出现胸闷、气促。
呼吸困难
呼吸困难与胸廓顺应性下降、患侧隔肌受压、纵隔移位、肺容量下降刺激神经反射有关。病因不同其症状有所差别,因胸腔内的液体量超过正常范围,导致患者的呼吸系统受到影响。
胸痛
往往呈尖锐的针刺样疼痛,深吸气和咳嗽时加重,疼痛范围视炎症累及的部位而定。
本病还会导致患者表现出胸闷,不同程度的气促、干咳、潮热、盗汗、消瘦等。
胸膜增厚纤维化
结核性胸腔积液中含有较多的蛋白质,部分患者可能出现胸膜增厚纤维化,甚至是粘连、钙化。
气胸
在胸腔积液穿刺过程中,使气体进到胸膜腔内,造成创伤性气胸。
肺损伤
进行胸膜活检穿刺、胸腔镜检查、抽吸胸腔积液等检查和操作时,可能会造成肺损伤。
当出现不明原因的午后低热、咳嗽、胸痛、呼吸困难等症状时及时就医,早发现、早治疗,以改善预后。
当有以下情况时应立即就医:
既往有结核病患者密切接触史。
胸痛、胸闷、气短、呼吸困难、咳嗽等症状。
出现呼吸困难、胸痛、胸闷、气促、干咳等症状时,需要及时到呼吸内科、感染科就诊。
有什么症状?胸痛、呼吸困难、低热?
是否有结核史、结核病人接触史?
胸痛症状持续时间大概多久?
有无就诊史?服药史?(服用药物种类名称)
是否抽烟、酗酒?烟龄、酒龄有多久?
实验室检查
血常规检查
白细胞总数一般正常,有混合感染或存在巨大脓肿时白细胞计数明显增加;血沉增快、增加,血沉是用来检测病变是否静止和有无复发的重要指标,对随诊有意义,但特异性较差。
胸腔积液常规检查
针对外观、比重、细胞总数、总蛋白进行检查,可有效鉴别渗出液和漏出液,为临床诊治提供早期的辅助诊断。
结核分枝杆菌检查
此项检查为临床确诊的“金标准”,但胸腔积液涂片抗酸染色,阳性率约为5.9%,培养阳性率约25%。所以不能作为确诊的唯一依据。
胸腔积液聚合酶链反应(TB-PCR)
检测周期短,2~3天即可得到结果,敏感性52%~81%,特异性强为100%,但有假阴性和假阳性报道,在结核分枝杆菌检查阳性率很低的情况下,是诊断重要方法之一。
X线检查
患者体内无积液时,一般无X线改变;当积液量≤300ml时,X线检查表现肋膈角变钝;当胸腔积液量达1000ml以上时,可见典型影像(凹面面向肺门Ellis线);大量积液时患侧全侧为致密阴影,有时仅肺尖透亮。
B超检查
此项检查设备简单,可移动,重症患者可在床边操作。能查出100ml以下的胸腔积液;能鉴别积液、胸膜增厚及肺内病变;可了解到积液范围并可为胸腔穿刺定位。
胸膜针刺活检
诊断结核性胸膜炎的重要手段。壁层胸膜活检发现肉芽肿病变提示结核性胸膜炎的诊断。
由于细菌学检出率低、结核性胸腔积液的诊断仍采用在全面了解病史、临床症状、体征基础上,结合X线表现和实验室检查等,进行综合分析做出诊断。
临床表现:有造成免疫功能低下因素;发病急,程度不等的潮热、全身不适、胸痛、干咳等症状,胸腔积液少时无明显体征;胸腔积液多时可出现呼吸困难。
辅助检查:胸腔积液常规检查提示为渗出液;胸腔积液ADA>45U/L,胸腔积液ADA/血清ADA>1;胸腔积液TB-PCR阳性等;B超检查可见液性暗区,明确积液范围并能定位作出临床诊断;胸腔积液结核分枝杆菌检查阳性(涂片、培养、胸膜活检物培养);胸膜活检可见典型结核性改变或结核性肉芽肿改变时可确诊。
常规检查不能明确诊断者可经胸壁胸膜活检、胸腔镜下活检,直至开胸活检对其诊断有肯定意义。
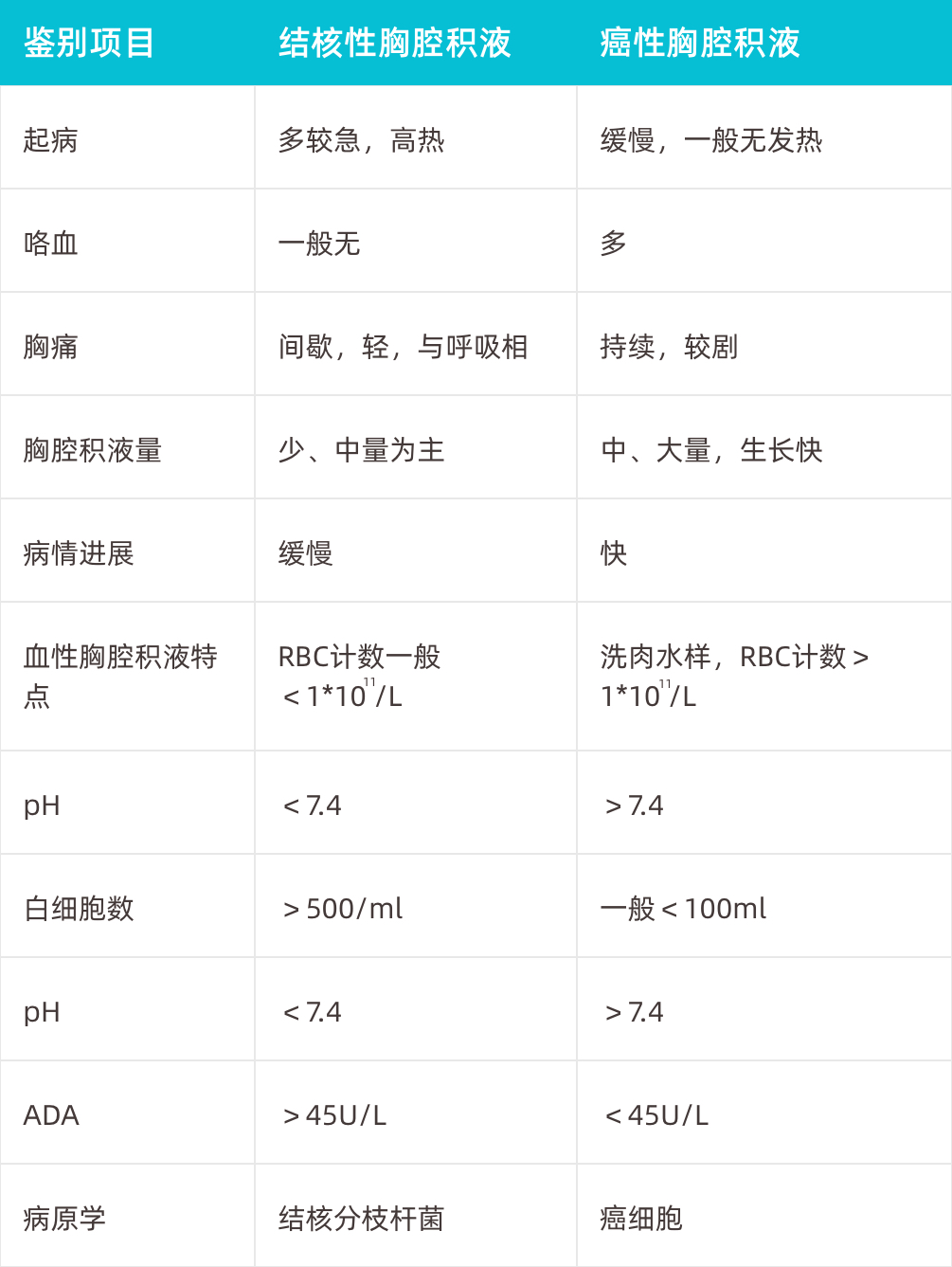
结核性胸腔积液治疗的目的主要在于有效地控制积液增长,缓解呼吸困难,提高患者生存质量治疗,延长生存期。结核性胸腔积液如治疗不及时,约1/4发生肺结核,治疗不彻底部分病例5个月~5年内可发生肺结核。合理的化学药物治疗和积极胸腔穿刺抽液是基本治疗。
抗结核药物
必须遵循“早期、联合、规律、适量、全程”的治疗原则。化学药物治疗同肺结核,一般用异烟肼、利福平、吡嗪酰胺、链霉素、阿米卡星、乙胺丁醇等。
糖皮质激素药物
在抗结核药物有效治疗的同时加用糖皮质激素,可促进胸腔积液吸收、减轻症状、缩短病程,可予以早期应用。
胸腔镜治疗
该方法对于结核性顽固性胸腔积液治疗有良好结果。在临床中治疗结核性胸腔积液时,对于早期经抗结核治疗后无结核中毒症状者或发病时间较长的包裹性积液的病人,选择全胸腔镜是简单、微创、有效的方法。
胸腔穿刺抽液治疗
积极的胸腔穿刺抽液有助于缩短病程、防止胸膜肥厚、促进肺功能的恢复。一般是隔日一次或每周两次胸腔穿刺抽液,直至胸腔积液完全消失。在充分化疗的基础上加积极抽液近期治愈率达100%。
胸腔内注入纤溶酶制剂
链激酶、尿激酶,能有效降低胸膜炎较薄的纤维蛋白粘连,对较厚的纤维素层或已机化的纤维板效果欠佳。尿激酶较链激酶副作用小,为临床常用。
对于结核性胸腔积液,无论是术前还是术后抗结核治疗非常重要,无论采取什么样的治疗方法,抗结核治疗都是决定预后的关键。积极进行规律、足量、全程使用抗结核药物和积极抽液,多数结核性胸腔积液患者可达到治疗目的。早诊断、早治疗,预后良好。
该疾病经过积极治疗,多数结核性胸腔积液患者得以改善预后,可以彻底治愈。
绝大部分患者及时规范治疗后可以彻底治愈,且对正常的生命不会有太大影响,自然生存。但是未能及时进行规范治疗的患者,有可能会使病情加重,影响生命。
患者每月应按时复诊,定期复查肝功、结核菌培养及药敏,根据结果确定治疗方案是否需要调整。
结核病可能造成能量和营养素的大量丢失,患者往往因“入不敷出”导致中度至重度的结核蛋白质缺乏、营养不良。患者饮食中应特别注意钙和铁的补充。
可摄入高蛋白、高维生素、易消化饮食,少量多餐。
忌饮酒、食用烟熏腌制食物、豆制品、陈年或发酵的食物及调味品等。
因抗结核药物可致肝功能损害,化疗药物的毒性会造成相应的不良反应,因此日常生活中应加强营养。其次避免受凉,遵医嘱用药进行治疗。
监督患者按时、规律的服用抗结核药物。
避免患者受凉感冒,不要过于疲劳。
胸腔穿刺抽液后,多注意休息,禁止熬夜,杜绝抽烟、喝酒及被动吸烟,避免受凉感冒。
室内经常通风换气,保持环境卫生,到户外根据自身情况选择性做适量运动,多晒太阳。
家属应鼓励患者多沟通,鼓励患者说出内心感受,了解疾病的有关知识及胸腔穿刺的目的,从而消除恐惧和担心。
谨遵医嘱全程、足量、规律口服抗结核药物进行治疗,不能随意自主减少药量及服药次数,并每月定期复查肝肾功、结核菌培养及药敏检测,有任何疑问及时联系主治大夫。
急性期和高热期要卧床休息,胸痛时取患侧卧位,呼吸困难时取半坐卧位。症状缓解后可适当活动,避免劳累或受凉。
结核性胸腔积液只是胸部或全身疾患的一部分,因此积极防治原发病是预防本病的关键。尝试参加各种适宜的体育锻炼,以增强体质,提高抗病能力。
定期做胸部检查,发现早期病例及时治疗,防止播散,常规体检B超即可发现该疾病。
积极防治原发病,及时接种卡介苗,预防结核发生,避免接触传染源,切断传播途径,防止疾病的发生与发展。
注意休息,合理饮食,加强锻炼,提高身体免疫能力。
养成良好的生活习惯,定时开窗通风,保持室内空气新鲜、保持干燥、勤洗手、定期消毒。
得病后及时治疗,以便早日康复。
参考文献
[1]马玙,朱莉贞,潘毓萱.结核病[M].第1版.北京:人民卫生出版社,2006,229-242.
[2]陈效友.结核病诊断新进展[M].第1版.北京:科学技术出版社,2017,203-207.
[3]唐神结,李亮.结核病治疗新进展[M].第1版.北京:科学技术出版社,2017,133-140.
[4]何权瀛.胸腔积液临床诊断流程[J].临床肺科杂志,2017,22(08):1359-1363.
[5]贺蕾.康复护理在结核性胸腔积液胸腔闭式引流患者中的应用分析[J].医学理论与实践,2020,33(13):2210-2212.
[6]左姗姗.结核性胸腔积液B超引导下穿刺特点分析[J].深圳中西医结合杂志,2020,30(11):75-76.
