睡眠呼吸暂停综合征是指睡眠过程中口鼻气流消失或明显减弱(较极限幅度下降≥90%),持续时间≥10秒。阻塞性睡眠呼吸暂停综合征是由多种原因导致睡眠状态下反复出现低通气和(或)呼吸中断,引起慢性间歇性低氧血症,伴高碳酸血症以及睡眠结构紊乱,进而使机体发生一系列病理生理改变的临床综合征。主要临床表现为睡眠打鼾伴呼吸暂停及日间嗜睡、疲乏、记忆力下降等。
- 就诊科室:
- 呼吸内科、耳鼻喉科
- 是否医保:
- 是
- 英文名称:
- sleep apnea syndrome,SAS
- 是否常见:
- 是
- 是否遗传:
- 部分有遗传倾向
- 并发疾病:
- 高血压、心律失常、慢性肺源性心脏病
- 治疗周期:
- 长期持续性治疗
- 临床症状:
- 睡眠打鼾伴呼吸暂停、日间嗜睡、疲乏、记忆力下降
- 好发人群:
- 肥胖者、老年人、上气道解剖异常者、有睡眠呼吸暂停综合征的家族史者
- 常用药物:
- 氨茶碱、安宫黄体酮、普罗替林
- 常用检查:
- 血常规、动脉血气分析、多导睡眠监测、胸部X线检查、肺功能检查、心电图、超声心动图检查
中枢性睡眠呼吸暂停综合征
是由于中枢神经系统病变引起的呼吸暂停,常常和阻塞性睡眠呼吸暂停综合征并存。
阻塞性睡眠呼吸暂停低通气综合征
是一种病因不明的睡眠呼吸疾病,临床表现有夜间睡眠打鼾,伴呼吸暂停和白天嗜睡。
睡眠相关低通气疾病
主要发生在睡眠中,以肺泡通气功能降低为病理生理改变的一系列呼吸疾病。睡眠相关低通气疾病最初仅发生在睡眠中,可以是慢性低通气疾病的早期阶段,并逐渐发展为日间低通气疾病,甚至慢性呼吸衰竭。
睡眠相关低氧血症
指由全身或神经系统疾病导致的睡眠低氧,临床上表现为睡眠期间持续存在显著的血氧饱和度下降,不伴有睡眠相关低通气。
单独症候群
出现鼾症和夜间呻吟,也可见于正常人出现。
多种因素所引起的上气道狭窄或维持开放功能下降,是睡眠呼吸暂停的主要原因,患者入睡后会导致呼吸暂停和低通气情况进一步加重。
疾病因素
继发性中枢性睡眠呼吸暂停综合征的常见病因包括各种中枢性神经系统疾病、脑外伤、充血性心力衰竭、麻醉和药物中毒等。神经系统病变主要由血管栓塞或变形疾病引起的脑干、脊髓病变、脊髓灰白质炎、脑炎、枕骨大孔发育畸形和家族性自主神经功能异常等。
中枢性睡眠呼吸暂停的发生,主要与呼吸中枢呼吸调控功能不稳定性增强有关。
部分内分泌疾病如甲状腺功能减退症、肢端肥大症,常合并阻塞性睡眠呼吸暂停低通气综合征。
非疾病因素
阻塞性睡眠呼吸暂停低通气综合征的发病有家庭聚集性和遗传倾向,多数病人肥胖或超重,存在上呼吸道包括鼻咽部位的解剖结构狭窄。
复杂性睡眠呼吸暂停综合征是一类特殊类型的睡眠呼吸暂停,主要在无创通气治疗后出现,是指阻塞性睡眠呼吸暂停综合征病人,在持续气道正压通气治疗过程中,当达到最佳治疗水平时,阻塞性呼吸暂停时间消失。
我国多家医院的流行病学调查显示,睡眠呼吸暂停综合征的患病率为3.5%~4.8%。男女病人的比例大约为(2~4):1,绝经后女性的患病率明显升高。老年人睡眠呼吸暂停的发生率增加。
肥胖者,体重超过标准体重的20%或以上,即体重指数≥28kg/m2。
老年人,随年龄增长患病率增加,女性绝经期后患病者增多,70岁以后患病率趋于稳定。
上气道解剖异常者,包括鼻腔阻塞、Ⅱ度以上扁桃体肥大、软腭松弛、悬雍垂过长或过粗、咽腔狭窄、眼部肿瘤、咽腔黏膜肥厚、舌体肥大、舌根后坠、下颌后缩及小颌畸形等。
有睡眠呼吸暂停综合征的家族史者。
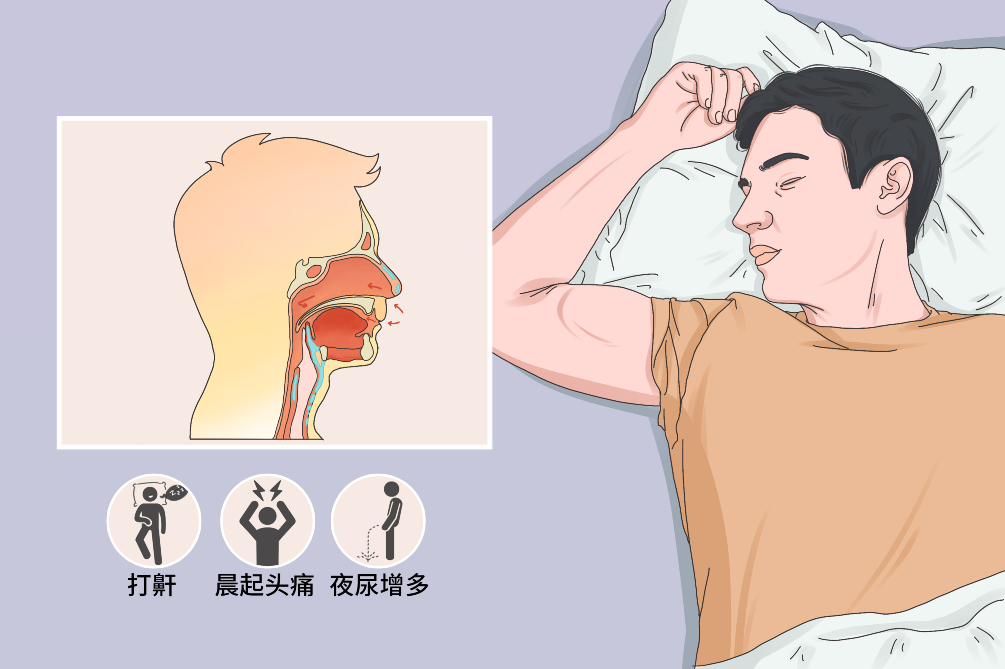
睡眠呼吸暂停综合征在临床上最常见的表现为呼吸暂停、打鼾、夜间憋醒、白天嗜睡、疲乏无力等,经反复发作的夜间间歇性缺氧和睡眠结构破坏,可引起一系列靶向器官功能受损,出现高血压、冠心病、心律失常等,生活质量受到严重影响。
夜间症状
打鼾
几乎患者均有打鼾,典型者表现为鼾声响亮且不规律,伴有间歇性呼吸停顿,往往是鼾声-气流停止-喘气-鼾声交替出现。夜间或晨起口干,是自我发现夜间打鼾的可靠征象。
呼吸暂停
呼吸暂停是主要症状,多为同室或同床睡眠者发现病人有呼吸间歇停顿现象,一般气流中断的时间为数十秒,个别长达2分钟以上,多伴随大喘气、憋醒或响亮的鼾声而终止。病人多有胸腹呼吸的矛盾运动,严重者可出现发绀、昏迷。
夜间憋醒
多数病人只出现脑电图觉醒波,少数会突然憋醒而做起,感觉心慌、胸闷、心前区不适,深快呼吸后胸闷可迅速缓解,有时伴胸痛,症状与不稳定型心绞痛极其相似,有食管反流者可伴剧烈呛咳。
睡眠时多动不安
病人夜间睡眠多动与不宁、频繁翻身、肢体舞动,甚至因窒息而挣扎。
白天临床表现
嗜睡
是主要症状,也是病人就诊最常见的主诉,轻者表现为开会时或看电视、报纸时困倦瞌睡,重者在吃饭、与人谈话时即可入睡,入睡快是较敏感的征象。
疲倦乏力
病人常感睡觉不解乏,醒后没有清醒感。白天疲倦乏力,工作效率下降。
夜尿增多
部分病人诉夜间小便次数增多,少数病人出现遗尿。以老年人和重症者变现最为突出。
睡眠行为异常
表现为磨牙、惊恐、呓语、幻听和做噩梦等。
认知障碍
注意力不集中,精细操作能力下降,记忆力、判断力和反应能力下降,症状严重时不能胜任工作,可加重老年痴呆症状。
头痛头晕
常在清晨或夜间出现,隐痛多见,不剧烈,可持续1~2小时。与血压升高、高二氧化碳致脑血管扩张有关。
性格变化
烦躁、易激动、焦虑和多疑等,家庭和社会生活均受一定影响,可表现抑郁症状。
性功能减退
约有10%的男性病人可出现性欲减退,甚至阳痿。
睡眠呼吸暂停综合征病人由于反复发作的夜间间歇性缺氧和睡眠结构破坏,可引起一系列靶向器官功能受损,包括高血压、冠心病、心律失常、2型糖尿病、慢性肺源性心脏病、缺血性或出血性脑卒中、代谢综合征、胃食管反流、心理异常和情绪障碍等。
当患者出现夜间睡眠打鼾、呼吸暂停、憋醒,白天嗜睡等应高度怀疑为睡眠呼吸暂停综合征,需要及时就医,以免导致心脏病、脑卒中等危及生命的严重并发症。患者可到医院呼吸内科就诊。
夜间出现打鼾、呼吸暂停、夜间憋气等症状,应及时就诊。
如出现呼吸困难、心律失常、心脏骤停,需立即就医。
大多数患者优先考虑到呼吸内科就诊。
如检查发现上气道解剖异常患者,可转至耳鼻喉科就诊。
如出现呼吸困难、心脏骤停等情况,可至急诊就诊。
出现打鼾多长时间了?鼾声是否规律?
是否有憋醒的情况?
白天是否嗜睡?
曾经接受过什么治疗?
家族里有出现类似情况的人吗?
血液检查
病情时间长,低氧血症严重者,血红细胞计数和血红蛋白可有不同程的度增加,血液检查有助于疾病的诊断。
动脉血气分析
病情严重或已并发肺心病、呼吸衰竭者,可有低氧血症、高碳酸血症和呼吸性酸中毒,通过动脉血气分析可了解疾病的严重程度。
多导睡眠监测
通过多导生理记录仪进行睡眠呼吸监测,是确诊本病的主要手段,通过监测可确定病情严重程度并分型,并与其他睡眠疾病相鉴别,评估各种治疗手段的疗效。
胸部X线检查
并发肺动脉高压、高血压、冠心病时,可有心影增大、肺动脉段突出等相应的表现。
肺功能检查
病人可表现为限制性肺通气功能障碍,流速容量曲线的吸气部分平坦或出现凹陷。肺功能受损程度与血气改变不匹配,提示有阻塞性睡眠呼吸暂停低通气综合征的可能。
心电图及超声心动图检查
有高血压、冠心病时,出现心肌肥厚、心肌缺血或心律失常等变化。动态心电图检查发现夜间心律失常,提示阻塞性睡眠呼吸暂停低通气综合征的可能。
其他
头颅X线检查可以定量地了解颌面部异常的程度,鼻咽镜检查有助于评价上气道解剖异常的程度,对判断阻塞层面和程度及是否考虑手术治疗有帮助。
根据病人睡眠时打鼾伴呼吸暂停、白天嗜睡、肥胖及颈围粗、上气道狭窄及其他临床症状,可初步考虑疾病的诊断,进一步需行多导睡眠监测。若多导睡眠监测显示,每夜至少7小时的睡眠过程中呼吸暂停和(或)低通气反复发作30次以上,或者睡眠呼吸暂停低通气指数≥5次/小时,且以阻塞性睡眠呼吸暂停为主,可以确诊阻塞性睡眠呼吸暂停低通气综合征。
鼾症
睡眠时有明显的鼾声,规律而均匀,可有日间嗜睡、疲劳。多导睡眠监测检查睡眠呼吸暂停低通气指数<5次/小时,与睡眠呼吸暂停综合征不同的是睡眠低氧血症不明显。
上气道阻力综合征
上气道阻力增加,多导睡眠监测检查反复出现α醒觉波,夜间微醒觉>10次/小时,睡眠连续性中断,有疲倦及白天嗜睡,可有或无明显鼾声,无呼吸暂停和低氧血症,而睡眠呼吸暂停综合征夜间打鼾而且出现呼吸暂停,可以此鉴别诊断。
发作性睡病
发作性睡病是引起白日嗜睡的第二大病因,仅次于阻塞性睡眠呼吸暂停低通气综合征。主要表现为白天过度嗜睡、发作性猝倒、睡眠瘫痪和睡眠幻觉,多发生在青少年。睡眠呼吸暂停暂停综合征多发于老年人、肥胖人群,主要表现为夜间打鼾、呼吸暂停,无发作性猝倒。发作性睡病除典型的猝倒症状外,主要诊断依据为多次小睡眠潜伏期时间试验时,平均睡眠潜伏期<8分钟,伴≥2次的异常快速动眼睡眠。鉴别时应注意询问家族史、发病年龄、主要症状及多导睡眠监测的结果,同时应注意该病与睡眠呼吸暂停综合征合并发生的机会也很多,临床上不可漏诊。
睡眠呼吸暂停综合征的治疗目的,是消除睡眠低氧和睡眠结构紊乱,改善临床症状,防止并发症的发生,提高病人生活质量,改善预后。
因疗效不肯定,目前尚无有效的药物治疗,主要用于对症治疗或对因治疗。如针对上气道炎症的病因(如鼻-鼻窦炎、过敏性鼻炎等)进行治疗,可使用鼻喷激素等。中枢型病人在积极治疗基础疾病的前提下,可予氨茶碱、安宫黄体酮、普罗替林等以提高呼吸中枢驱动力。
适用于确实有手术可解除的上气道解剖结构异常病人,需严格掌握手术适应症。通常手术不作为睡眠呼吸暂停综合征的初始治疗手段。手术治疗包括耳鼻咽喉科手术和口腔颌面外科手术两大类,主要目标是纠正鼻咽部的解剖狭窄,扩大口腔咽腔的面积,解除上气道阻塞或降低气道阻力。
无创气道正压通气治疗
此方法是中至重度阻塞性睡眠呼吸暂停低通气综合征病人的一线治疗,包括持续气道正压通气和双水平气道正压通气治疗,受睡眠体位、睡眠阶段、体重和上气道结构等因素的影响,不同病人维持上气道开放所需的最低有效治疗压力不同,同一病人在一夜睡眠中的不同阶段,所需压力也不断变化。因此,在进行无创通气治疗前,应先行压力测定,设定个体所需最适治疗压力后,在家中长期治疗,并定期复诊,根据病情变化调整治疗压力。
口腔矫治器治疗
下颌前移器是目前临床应用较多的一种,通过前移下颌位置,使舌根部及舌骨前移,上气道扩大。优点是简单、温和、费用低。适应症是单纯性鼾症,轻、中度阻塞性睡眠呼吸暂停低通气综合征病人,不能耐受持续气道正压通气、不能手术或手术效果不佳者可以试用,也可作为持续气道正压通气的补充或替代治疗措施。重度颞颌关节炎或功能障碍、严重牙周病、严重牙齿缺失者禁用。
对于睡眠呼吸暂停综合征患者,针对病因采取局部或综合治疗,不仅能减轻或消除睡眠呼吸暂停,而且可以降低相关系统性、继发性多器官不可逆性损伤,同时可有效改善患者生存质量,使其恢复正常生活工作。
本病经过正确有效的治疗,通常可以治愈。
患者在对症治疗后,通常不影响生存时间。
睡眠呼吸暂停综合征患者在治疗一周后,及时到医院复诊。
睡眠呼吸暂停综合征患者的饮食,注意合理均衡分配各种营养物质,控制总热量,忌食辛辣食物,慎食肥甘油腻之品。
患者宜吃新鲜的蔬菜和水果,如苹果、香蕉、梨等,水分充足,有润肺止咳的作用,可以提高身体的抵抗力,有助于病情的好转。
宜进食高蛋白的食物,如鱼、瘦肉、鸡蛋、牛奶等,蛋白含量高,可以增加营养。
忌辛辣、油腻食物,会加重患者胸闷、呼吸暂停的症状。
对于睡眠呼吸暂停的患者而言,注意尽量采取侧卧位,加强体育锻炼,主要是对于上肢和后背颈部的肌肉训练。
积极控制上气道炎症性疾病。
适度运动锻炼,合理膳食,避免肥胖,肥胖者应进行减重。
避免烟酒嗜好,睡前禁服镇静催眠药物。
患者可采取侧卧位睡眠。
睡眠呼吸暂停综合征无直接的预防手段,控制体重、积极治疗上气道炎症性疾病,可在一定程度上预防本病的发生。
肥胖人群如果出现夜间憋气等症状,可及时到医院进行睡眠监测,明确有无睡眠呼吸暂停综合征,早期发现、早期治疗。
肥胖人群应减重,避免发生睡眠呼吸暂停综合征。
有鼻咽部位解剖结构狭窄者及时治疗。
适当运动、健康饮食、避免劳累,以免发生呼吸道感染。
参考文献
[1]中华医学会.临床诊疗指南(呼吸病学分册)[M].北京:人民卫生出版社,2009:143-146.
[2]葛均波,徐永健,王辰.内科学[M].9版.北京:人民卫生出版社,2018:1255-129.
