老年人心脏传导阻滞
老年人心脏传导阻滞是老年人心脏传导系统某个部位不能正常传导冲动,导致心脏传导路径发生阻滞,是一种老年人群体中的常见病。该病可呈慢性持续存在,也可急性发作。主要病因多为心脏传导系统因年龄问题,导致功能下降或者器质性疾病损伤传导系统,同时电解质紊乱、影响心脏传导的药物等也可引起老年人心脏传导阻滞。患者表现可从无症状到心悸、胸闷、乏力到晕厥,甚至猝死,严重危害老年人的生活质量和生命安全。现阶段主要治疗方法多为药物调节为主,部分患者需行起搏器植入治疗,绝大部分患者预后较好。
- 就诊科室:
- 心血管内科、急诊科
- 是否医保:
- 是
- 英文名称:
- Elderly heart block
- 是否常见:
- 是
- 是否遗传:
- 有一定的遗传因素
- 并发疾病:
- 心肌梗死、脑梗死
- 治疗周期:
- 长期持续治疗
- 临床症状:
- 心悸、胸闷、气促、乏力、头晕、黑蒙
- 好发人群:
- 先天性心脏病患者、合并器质性心脏病的患者、长期服药的患者、老年患者
- 常用药物:
- 异丙肾上腺素、阿托品、氨茶碱
- 常用检查:
- 常规心电图、动态心电图、心脏彩超
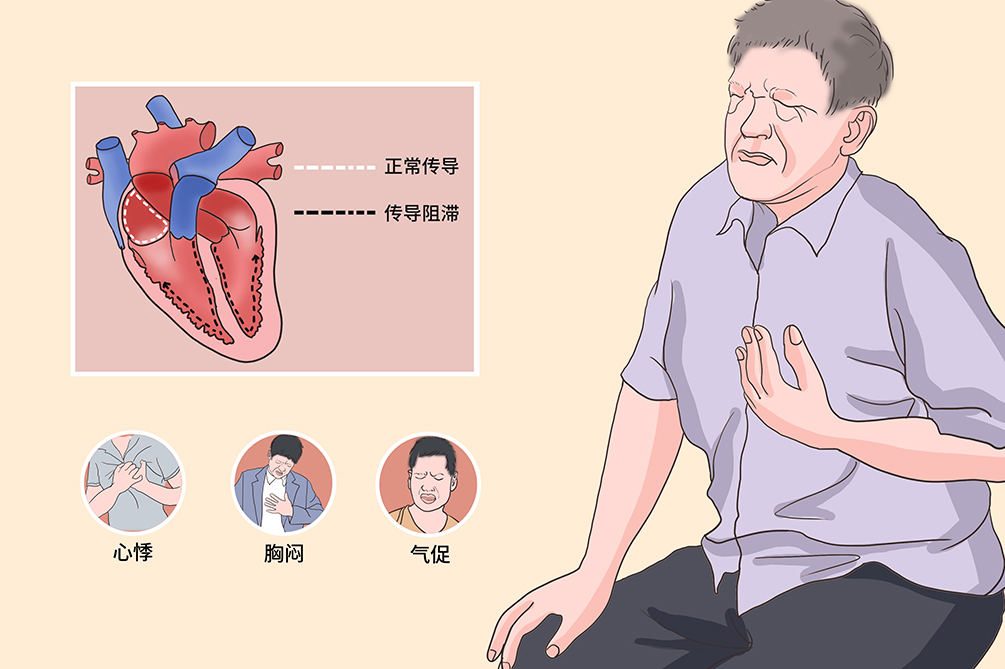
老年人心脏传导阻滞根据阻滞发生的部位,分为窦房传导阻滞、房室传导阻滞、室内传导阻滞。
窦房传导阻滞
窦房结冲动传导至心房时发生阻滞,阻滞严重程度可分为Ⅰ度、Ⅱ度和Ⅲ度。
房室传导阻滞又称房室阻滞
是指心房冲动经房室交界区时,经过正常的生理不应期后,发生的心房冲动传导延迟或不能传导至心室。根据阻滞严重程度,可以分为Ⅰ度、Ⅱ度和Ⅲ度。Ⅰ度传导阻滞的传导时间延长,全部冲动仍能传导。Ⅱ度传导阻滞分为Ⅰ型和Ⅱ型,Ⅰ型阻滞表现为每次冲动从心房至心室的传导时间逐渐延长,直至一次冲动不能传导至心室;Ⅱ型阻滞表现为间歇出现的完全传导阻滞。Ⅲ度又称完全性传导阻滞,此时全部冲动不能被传导。
室内传导阻滞又称室内阻滞
是指希氏束分叉以下部位的传导阻滞,希氏束分叉以下包括右束支、左前分支和左后分支,室内传导阻滞可波及单支、双支或三支。
老年人心脏传导阻滞的病因主要有心脏传导系统老化、器质性心脏病、迷走神经张力增高、高钾血症、药物中毒、甲状腺功能减低等。本病好发于先天性心脏病患者、合并器质性心脏病的患者、长期服药的患者、老年患者。
心脏传导系统老化
老年人心脏随年龄增长以及经历的多种疾病打击,心肌出现纤维化、脂肪浸润、淀粉样变等退行性变化,使传导系统功能受损,引起传导阻滞。
器质性心脏病
老年人合并冠心病、高血压、风湿性心脏病、瓣膜性心脏病、心肌炎、心肌病的风险高于年轻人,心肌更易受损,导致传导阻滞。
迷走神经张力增高
老年人神经调节功能下降,易出现迷走神经张力增高,导致窦房传导阻滞。
高钾血症
老年人肾排钾功能下降,相对于年轻人易出现高钾血症。尤其在合并其它疾病并服用含钾药物的老年人群中,风险更高。
药物中毒
比如洋地黄类、奎尼丁、β受体阻滞剂等药物过量中毒,可导致心脏传导系统阻滞,且老年人药物排泄功能下降,易出现药物蓄积中毒。
甲状腺功能减低
老年人易出现甲状腺功能减低,可导致窦房阻滞的发生。
感染
感染导致的心肌炎症可直接损伤传导系统。
急性冠脉综合征
心肌急性缺血导致传导系统功能障碍,这是最常见的诱发因素,可出现多种传导阻滞类型。
老年人心脏传导阻滞很常见,随着世界人口老龄化加剧,老年人心脏传导阻滞的患病率与发病率攀升。
老年人心脏传导阻滞的患病率随年龄增加而增高,同时老年人合并冠心病、高血压病的疾病的比例高于年轻人,而合并器质性心脏病的人群更容易出现心脏传导阻滞。
合并先天性心脏病患者,其本身心脏结构较为脆弱,易受损出现心脏传导阻滞。
合并高血压、冠心病、心肌病、心肌病、风湿性心脏病等器质性心脏疾病的老年人群。器质性心脏病本身即可损伤心脏传导系统,导致传导阻滞的发生。
长期服用含钾药物、洋地黄类、奎尼丁等药物的人群,易因药物成分蓄积中毒,导致急性心脏传导阻滞的发生。
老年人群,老年人心脏传导阻滞的患病率随年龄增加而增高,原因可能由心脏传导系统发生弥漫性组织学老化所致,如窦房结内P细胞数减少(60~75岁减少10%)和脂肪组织增多,希氏束内纤维和脂肪组织增多以及传导系统发生淀粉样蛋白浸润等有关;也与随着年龄心脏整个传导系统纤维化的发生数量增加有关。
老年人心脏传导阻滞的症状与疾病的分类有密切关系,症状的严重程度取决于心室率和心输出量。症状可从无任何症状至心悸、胸闷、乏力、黑蒙,甚至昏迷、猝死。本病可以并发心肌梗死、脑梗死等严重疾病。
胸闷、心悸、乏力、气促、头晕、胸痛
阻滞较重或心脏代偿不能保持足够的心室率、心输出量时可出现。Ⅲ度的窦房阻滞、Ⅲ度和部分Ⅱ度房室阻滞、累及三支的室内阻滞可出现血流动力学障碍,心输出量减少,导致心衰、各脏器灌注不足、疲乏无力、严重可导致休克、晕厥、猝死。
黑蒙、极度疲劳、一过性意识丧失、晕厥、猝死
Ⅲ度窦房阻滞、Ⅲ度房室阻滞以及累及三支的室内阻滞可引起严重心率下降,影响大脑最基本的血供,严重时可导致猝死。
部分患者即使心脑血管本身正常,也可因心率过慢引起器官缺血,出现心肌梗死、脑梗死等。
虽然部分老年人发生心脏传导阻滞可以无任何症状,但都应尽早、尽快地就医,以明确传导阻滞的类型、严重程度以及需要的治疗方式。早就医、早治疗有利于控制病情进展,提高生活质量,减少突发危险的可能。
在体检或其他情况下发现心脏传导阻滞,或不明原因出现胸闷、心悸、乏力、呼吸急促、头晕、胸痛、黑蒙等症状时,应及时就医。
老年患者如突发昏迷应立即就医。
若患者自觉病情平缓,尚不明显影响日常生活,比如仅有间断心悸、乏力等可至心血管内科门诊。
若患者出现其他严重不适,如胸痛、气短、持续头晕,或症状短时间明显加重甚至出现黑蒙、一过性意识丧失以致昏迷等情况,需至急诊内科或求助120急救。
不适症状是一过性还是持续的?
目前都有什么症状?(如心悸、胸闷、乏力、头晕等)
是否有以下症状?(如一过性黑蒙、胸痛、气短乏等症状)
既往有无其他的病史?
正在服用何种药物?(是否服用β受体阻滞剂、胺碘酮等减慢心律药物?是否服用氯化钾等以判断是否可能存在高钾血症?)
常见的老年人心脏传导阻滞检查项目有:常规心电图、动态心电图、心脏彩超、心内电生理检查。
常规心电图
常规心电图是临床最常用的检查之一,简单快捷、廉价易用、无痛无创。可记录人体心脏当时的电活动。因此是老年人心脏传导阻滞的快速检查和健康筛查最常用的检查方法。
动态心电图
动态心电图是常规心电图的升级版。普通心电图记录时间很短,难以捕捉到间断发作的传导阻滞。而动态心电图可记录一天或更长的心电活动,并用计算机进行分析整理。可以发现在常规心电图检查时不易发现的传导阻滞,评估总心率、最快心率和最慢心率、判断夜间以及患者活动时心率,并综合评估是否存在心律失常。
心脏彩超
心脏彩超能发现心脏结构性改变,测量心脏功能和心脏各腔室压力变化,适用于筛查是否存在器质性心脏疾病,帮助寻找心脏传导阻滞的原因,是否存在器质性心脏疾病。
心腔内电生理检查
对怀疑有窦房传导阻滞的老年患者,体表心电图难以诊断,可以使用心内电生理检查。这是一种有创性检查,需将电极通过血管送至心腔内进行。在老年人心脏传导阻滞诊断中的主要应用包括,窦房结功能评价、窦房传导情况以及房室、室内及房内传导阻滞的定位。
生化检查
甲状腺功能检查可以明确是否存在甲状腺功能减低导致的传导阻滞,生化检查帮助发现是否存在高钾血症等离子紊乱,心肌酶学检查帮助检测是否存在急性心肌梗死。
有器质性心脏病或长期服药史的老年患者。
出现心悸,疲倦乏力,头晕,晕厥,心绞痛,心力衰竭,意识丧失,甚至抽搐的症状。
心脏听诊第一心音强度减弱,并有心搏脱漏,第二心音可呈正常或反常分裂,间或听到响亮亢进的第一心音。
心电图可以发现窦房传导阻滞、房室传导阻滞、室内传导阻滞的表现。
普通感冒
老年人心脏传导阻滞的头晕、乏力症状需要和普通感冒做鉴别,普通感冒除了有头晕乏力的症状外,还伴有喷嚏、鼻涕、鼻塞的症状,无心悸心慌,做血常规检查即可鉴别。
冠心病
老年人心脏传导阻滞的胸闷、胸痛、气短症状需要和冠心病做鉴别,冠心病主要是指冠状动脉粥样硬化,使管腔狭窄,导致心肌缺血缺氧而引起的心脏病,主要表现为心前区疼痛,以及左肩背的放射痛,亦可伴有胸闷气短等症状,实验室检查心肌损伤标志物如心肌肌钙蛋白、肌酸激酶及同工酶,和心电图检查即可鉴别。
脑缺血
老年人心脏传导阻滞的一过性黑蒙、意识丧失等需要和脑缺血鉴别。脑缺血是指脑的短暂性血液供应不足,并出现短暂性脑缺血发作,病因复杂,表现为一过性的视觉障碍,语言障碍,运动障碍,还伴有头晕头痛,反应迟钝等,影像学检查可见脑血管狭窄或闭塞等表现,但心电图无传导阻滞的表现。
老年人心脏传导阻滞通常只在有明显症状时候才进行治疗,因此大部分无症状的患者不需治疗。而对于有症状的患者,则根据病因及严重程度给与药物、生活干预治疗,必要时行永久起搏器植入术治疗。
休息
限制其体力活动,保证充足的睡眠和休息。
治疗原发病
伴有高血压、糖尿病、冠心病、心肌病等疾病的老年患者应积极治疗原发病,降低诱发心脏传导阻滞的风险。
去除诱因
对长期服用高危药品的人群,应定期至医疗机构检测是否出现药物过量的征兆,比如洋地黄中毒、高钾血症、β受体阻滞剂或者胺碘酮过量等。
无症状或轻症患者无需常规持续性药物治疗,一些药物可做病情突发加重时急救使用。
阿托品
属于抗胆碱药,为M受体阻断剂,可提高房室阻滞患者的心率,适用于房室阻滞时心率过慢的患者,不能长期使用。
异丙肾上腺素
属于β受体激动剂,可使心率加快,传导加速。适用于任何部位的传导阻滞,但当患者合并急性心梗时应极其慎重,不能长期使用。
氨茶碱
为茶碱与乙二胺复盐,药理作用主要来自茶碱。主要用于治疗窦房传导阻滞及病态窦房结综合征,长期或过量使用可能中毒。
利尿剂
常用的有呋塞米,别名速尿,为袢利尿剂,增强人体对水和电解质排泄的作用,主要用于高血钾导致的老年人心脏传导阻滞。该药可以加快钾随尿的排出,但应注意其它电解质如钠、镁、钙的含量,以及防止低血压发生。
心脏起搏治疗是指植入人工心脏起搏器,通过模拟正常心脏的冲动形成和传导,从而完全或部分替代心脏的电兴奋和电传导,使患者能正常生活。该项技术创伤小、痛苦小、安全性很高、治疗效果可靠,是目前治疗严重心脏传导阻滞的惟一手段。主要分为临时起搏器和永久性起搏器两大类:
临时起搏器
常见的临时起搏器机器主体在体外,电极通过长导线经静脉穿刺点进入人体,并最终附着在心内膜。临时起搏器安装方便,并可以在患者病情允许的情况下完整撤除。主要用于一过性的严重传导阻滞的支持保护治疗,比如由于高钾血症、药物中毒、严重感染、急性冠脉综合征等突发急症引起的高度心脏传导阻滞。待原发病好转后心脏传导阻滞情况也可能随之缓解,此时可撤出临时起搏器。也可用于需行永久性起搏器植入术患者,术前的保护支持手段或从无手术条件的医院转诊至有手术条件医院时的保护支持手段。
永久性起搏器
该类型起搏器的机器及导线均埋藏在人体内,适用于有明显临床症状的任何水平的完全或高度房室传导阻滞、束支阻滞、窦性停搏等心室率显著缓慢,出现血流动力学障碍的患者。以最基本的单腔起搏器为例,起搏器本身会监测患者心率情况,若自身心率达到要求水平,则起搏器只启动监测功能。若自身心率在连续数秒内不能达到要求水平,一般定为心室率60次/分,则起搏器开始起搏工作,直至自身心率达到或超过要求水平,起搏器恢复单纯监测功能。即使患者的症状为一过性,理论上也需行永久起搏器治疗,以预防意外情况发生。功能更加复杂的双腔或三腔起搏除以上功能外,具有协调各心腔收缩同步性的功能,可以一定程度提高所需患者的心功能水平。
有明确诱因的心脏传导阻滞,比如高钾血症、药中毒,待病因清除后一般可以治愈。合并器质性心脏病或者,传导系统退行性变的心脏传导阻滞一般无法彻底治疗,但通过合适的治疗方法可以维持正常的生活质量。
视病因而定,部分可以治愈。对于无法治愈的患者,永久起搏器植入治疗可以维持正常生活质量。
绝大多数患者,包括合理使用永久起搏器治疗的患者,通常不影响自然寿命。
极少部分患者可能因严重突发Ⅲ度传导阻滞、完全室内阻滞尚未获得有效救治,会发生猝死。
若并发心肌梗死和脑梗死,可遗留偏瘫、语言不利、肌肉萎缩等后遗症。
无症状患者可仅按正常健康体检周期复诊。
有症状患者可根据症状变化情况,三个月到半年复诊一次。
已行起搏器治疗患者可遵手术医生医嘱要求复诊。
因该病可能发生快速变化,因此,所有确诊老年人心脏传导阻滞的患者在自觉症状变化时均应及时就诊,以免延误治疗。
患有心脏传导阻滞的老年患者,在饮食方面同正常的健康饮食习惯大致相同,主要注意戒烟、限酒,以及控制含有咖啡因等刺激因素的食物,多吃新鲜的瓜果蔬菜,防止便秘。
少吃油炸、油煎食物,炒菜宜用植物油,少食动物内脏、蟹黄、虾子、鱼子等含胆固醇高的食物,有助于对心脏的保护。
限制饮酒,每天摄入食盐<6g,有利于减轻心脏负担。
忌浓茶、浓咖啡以及其它富含咖啡因的食物饮料,咖啡因对心脏传导系统有刺激作用。
多吃新鲜的瓜果蔬菜,防止便秘。便秘时腹压增高明显,极易增加心脏负担。
老年人心脏传导阻滞患者的护理以监测心率稳定、维持正常的日常生活以及及时发现病情进展为主。家属应配合医生帮助监测心率、血压等指标,以免患者出现不良后果。
口服用药
了解洋地黄、β受体阻滞剂、胺碘酮、含钾药物的作用、剂量、用法、不良反应和注意事项,正确服用,避免或减少药物过量中毒。
运动
适当的有氧运动有助于提高心脏代偿能力,减少因心脏传导阻滞产生的乏力、胸闷、气短、头晕等轻度症状。但单次运动量应以不产生不适为前提,不可在不适时强行坚持。
术后护理
患者安装起搏器后不能过早进行剧烈运动,远离有磁场或辐射的地方或物品,例如将手机、电子手表等设备放置在离安装起搏器较远的位置,避免相互辐射,干扰起搏器正常工作。
保持情绪稳定,避免大喜大悲,减轻精神负担,应加强与医生的沟通,了解该病的相关知识,缓解患者的紧张心理,使其主动配合治疗。
不要随意抚弄起搏器置入的部位,自行检查该部位有无红、肿、热、痛等炎症反应或出血现象,出现不适立即就医。
避免出入高电量、强磁场的场所,远离某些家用电器、医院的理疗设备,以免干扰起搏功能。
避免剧烈运动,装有起搏器的一侧上肢应避免做用力过度或大幅度的动作,以免影响起搏器功能或电极脱落。
预防老年人心脏传导阻滞的最有效方法就是改善生活方式,减少高血压、冠心病、糖尿病等疾患的发生可能。对于已患这些疾病的老年人,应尽可能控制疾病进展,减轻对心脏传导系统的损伤,减少诱发传导阻滞的风险。
对于60岁以上的老人以及有基础器质型心脏病的老年人,应半年体检一次,一般做心电图即可筛查、必要时行24小时动态心电图或者7天长程动态心电图检查。
对口服洋地黄药物老年患者,严格掌握用药剂量,并观察药物作用及毒性反应,监测地高辛血药浓度、心率,避免发生心脏传导阻滞。
对于有基础器质性心脏病的老年患者,应及早治疗和控制原发病。
对于有肾病和甲减的患者,需及时治疗,防止心脏传导阻滞的发生。
60岁以上的老年人,应半年或一年进行一次体检,及早发现各种原发性心脏病和其他疾病,并及时治疗,可避免心脏传导阻滞的发生。
参考文献
[1]2019欧洲心律协会无症状性心率失常管理的专家共识,Europace,2019,03.
[2]葛均波,徐永健,王辰.内科学(第9版)[M].北京:人民卫生出版社,2018:201-205
[3]胡品津,谢灿茂.内科疾病鉴别诊断学(第六版)[M].北京:人民卫生出版社,2014.
