
有来医生
急性肾损伤的临床表现
急性肾损伤(AKI)是一组临床综合征,分期不同临床表现也不尽相同,如起始期患者可能仅有原发病的症状,维持期(少尿期)可见少尿或无尿、尿毒症症状等,恢复期(多尿期)可见尿量增多等。
起始期
此阶段急性肾损伤刚开始,肾脏受到损伤因素的打击,但尚未出现明显的肾实质损伤。患者可能仅有原发病的症状,如严重感染导致的发热、寒战,或者药物中毒引起的恶心、呕吐等。这一时期如果能及时去除病因,肾脏功能可能不会出现进一步恶化。
维持期(少尿期)
1、尿量改变
典型表现是少尿或无尿,少尿是指24小时尿量少于400ml,无尿则是24小时尿量少于100ml。不过,并非所有患者都会出现少尿,部分患者尿量在400ml/24h以上,被称为非少尿型急性肾损伤。少尿或无尿主要是因为肾小球滤过率急剧下降,使得尿液生成减少。
2、尿毒症症状
- 消化系统:患者常出现恶心、呕吐、食欲减退等症状。这是由于肾脏功能受损,体内的尿素、肌酐等毒素不能有效排出,这些毒素在体内蓄积,对胃肠道产生刺激,导致胃肠功能紊乱。严重时还可能出现消化道出血,因为毒素会使胃黏膜糜烂、溃疡,从而引起出血。
- 呼吸系统:可出现呼吸困难、咳嗽等症状。一方面,体内液体潴留可能导致肺水肿,影响肺部的气体交换;另一方面,尿毒症毒素也可能刺激肺部组织,引起肺部炎症反应。
- 循环系统:高血压较为常见,这是因为肾脏受损后,肾素-血管紧张素-醛固酮系统(RAAS)被激活,导致血压升高。同时,还可能出现心力衰竭,这是由于体内液体潴留,血容量增加,加上尿毒症毒素对心肌的损害,使得心脏功能受损。另外,心律失常也可能发生,电解质紊乱(如高钾血症)会干扰心脏的正常电生理活动,导致心脏节律异常。
- 神经系统:患者可能出现意识障碍,从轻度的嗜睡、烦躁不安到严重的昏迷。这是因为蓄积的尿毒症毒素对神经系统有毒性作用,同时电解质紊乱和酸碱平衡失调也会影响神经细胞的正常功能。
3、水、电解质和酸碱平衡紊乱
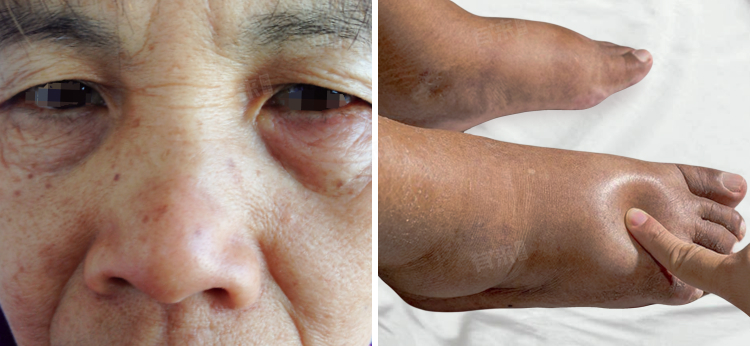
- 水钠潴留:患者会出现水肿,水肿部位从眼睑、颜面部开始,逐渐蔓延至下肢,甚至全身。这是因为肾小球滤过率下降,肾脏对水和钠的排泄减少,导致水钠在体内潴留。同时,由于血容量增加,还会加重高血压和心力衰竭。
- 高钾血症:这是急性肾损伤最严重的电解质紊乱之一。正常情况下,肾脏是排钾的主要器官,当肾脏功能受损时,钾离子不能正常排出体外。同时,组织损伤、酸中毒等因素会促使细胞内钾离子转移到细胞外,导致血钾升高。患者可能出现肌无力,从四肢软弱无力逐渐发展到呼吸肌无力,甚至出现窒息。还会引起心律失常,严重时可导致心室颤动、心脏骤停。
- 代谢性酸中毒:肾脏不能正常排泄酸性物质,同时肾小管对碳酸氢根离子的重吸收功能也受到影响,导致酸性物质在体内蓄积。患者会出现呼吸深快,这是机体通过增加呼吸频率和深度来代偿酸中毒,排出更多的二氧化碳。同时,患者还会感到乏力、嗜睡、恶心、呕吐等。
- 低钙血症和高磷血症:急性肾损伤时,钙磷代谢紊乱,肾脏排磷减少,血磷升高;同时,由于钙磷乘积相对恒定,血磷升高会导致血钙降低。患者可能出现手足抽搐、感觉异常等低钙血症的症状。
恢复期(多尿期)
1、尿量增多:经过少尿期后,患者进入恢复期,此时尿量逐渐增多,通常会超过2500ml/24h,这是因为肾小管的浓缩功能尚未恢复,不能有效地重吸收水分。部分患者的尿量可能会在短时间内急剧增加,甚至可达4000-6000ml/24h。
2、电解质紊乱:虽然尿量增多,但肾脏的功能尚未完全恢复正常。患者可能仍然存在电解质紊乱,如低钾血症,因为大量排尿会导致钾离子随尿液丢失。同时,患者的体力和营养状况也需要一段时间才能恢复,在恢复期早期,患者可能仍然会感到乏力、虚弱。
急性肾损伤是一种严重的肾脏疾病,需要立即就医并接受专业治疗。如遵医嘱进行治疗,包括药物治疗、透析治疗等,并积极配合医生的检查和随访。
注意事项
- 观察病情变化:患者应密切关注自己的病情变化,如出现尿量持续减少、水肿加重、呼吸困难等症状,应及时就医。
- 饮食调整:患者应遵循低蛋白、低盐、低脂的饮食原则,适量摄入优质蛋白质,避免高油高脂食物,多吃新鲜蔬菜和水果。
- 避免肾毒性药物:患者应避免使用对肾脏有毒性的药物,如非甾体类抗炎药物、某些抗生素等。
参考资料:
[1]马丽巧,侯继华,袁欣,王贺东,苏伟.血胱抑素C、尿中性粒细胞明胶酶相关脂质运载蛋白水平对危重症患者急性肾损伤有预测作用[J].内科急危重症杂志,2024,30(4):352-354.
肾内科医生推荐
