概述
急性期湿疹的皮损以丘疱疹为主,有渗出倾向;慢性期湿疹则以苔藓样变为主,易反复发作。
本病的发生与各种内外部因素相互作用有关,少数可能由迟发型超敏反应介导。
症状
根据病程和临床特点,可分为急性、亚急性、慢性湿疹三个类型。
急性湿疹
好发于面、耳、手、足、前臂、小腿等外露部位,严重者可弥漫全身,常对称分布。皮损多形性,常表现为红斑基础上的针尖至粟粒大小丘疹、丘疱疹,严重时可出现小水疱,常融合成片,境界不清楚。皮损周边丘疱疹逐渐稀疏,常因搔抓形成点状糜烂面,有明显浆液性渗出。如继发感染,则形成脓疱脓痂、淋巴结肿大,可出现发热等;如合并单纯疱疹病毒感染,可形成严重的疱疹性湿疹。

亚急性湿疹
因急性湿疹炎症减轻或处理不当后病程较久发展而来。表现为红肿及渗出减轻,但仍可有丘疹及少量丘疱疹,皮损呈暗红色,可有少许鳞屑及轻度浸润。患者仍自觉有剧烈瘙痒。
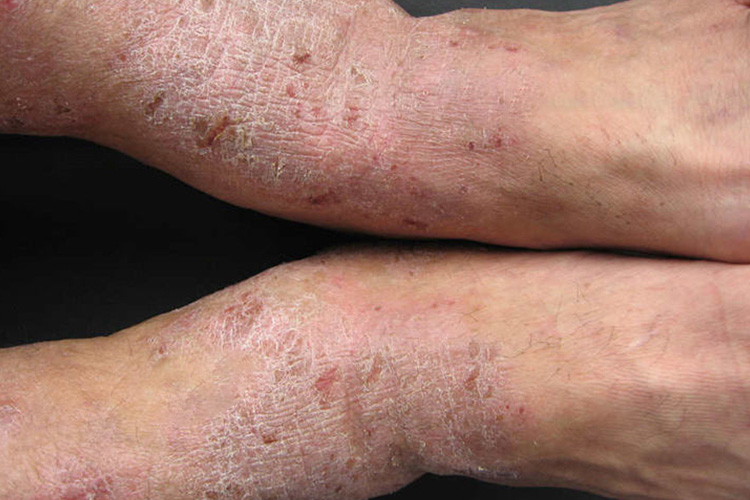
慢性湿疹
多由急性湿疹及亚急性湿疹迁延而来,好发于手、足、小腿、肘窝、股部、乳房、外阴、肛门等处,多对称发病。表现为患部皮肤浸润性暗红斑上有丘疹、抓痕及鳞屑,局部皮肤肥厚、表面粗糙,有不同程度的苔藓样变、色素沉着或色素减退。患者自觉有明显瘙痒,常呈阵发性。
病因
湿疹发生的内部因素包括慢性感染病灶、内分泌及代谢改变、血液循环障碍、神经精神因素、遗传因素等,后者与个体易感性有关。此外,食物、吸入物、生活环境、动物毛皮、各种化学物质等外部因素也可诱发或加重本病。
诊断
根据瘙痒剧烈、多形性、对称性皮损,急性期有渗出倾向,慢性期苔藓样变皮损等特征,本病一般不难诊断。
治疗
急性期湿疹无渗液或渗出不多者可用糖皮质激素霜剂,渗出多者可用3%硼酸溶液或0.1%依沙吖啶溶液等冷湿敷消毒、抗炎、收敛,渗出减少后用糖皮质激素霜剂,与油剂交替使用;亚急性期可选用糖皮质激素乳剂、糊剂,为防止和控制继发性感染,可加用抗生素;慢性期可选用软膏、硬膏、涂膜剂;顽固性局限性皮损可用糖皮质激素局部封包。
参考文献
[1]张学军.皮肤性病学[M].北京:人民卫生出版社,2018:108-111.