肾衰,即肾衰竭,是一种因各类复杂因素致使肾脏功能部分或全部丧失的严重病理状态。肾脏作为人体重要的排泄和代谢器官,承担着过滤血液、排出代谢废物、维持水和电解质平衡以及分泌多种重要激素等关键职责。一旦发生肾衰,这些功能将受到严重影响,进而对全身各系统产生不良作用。
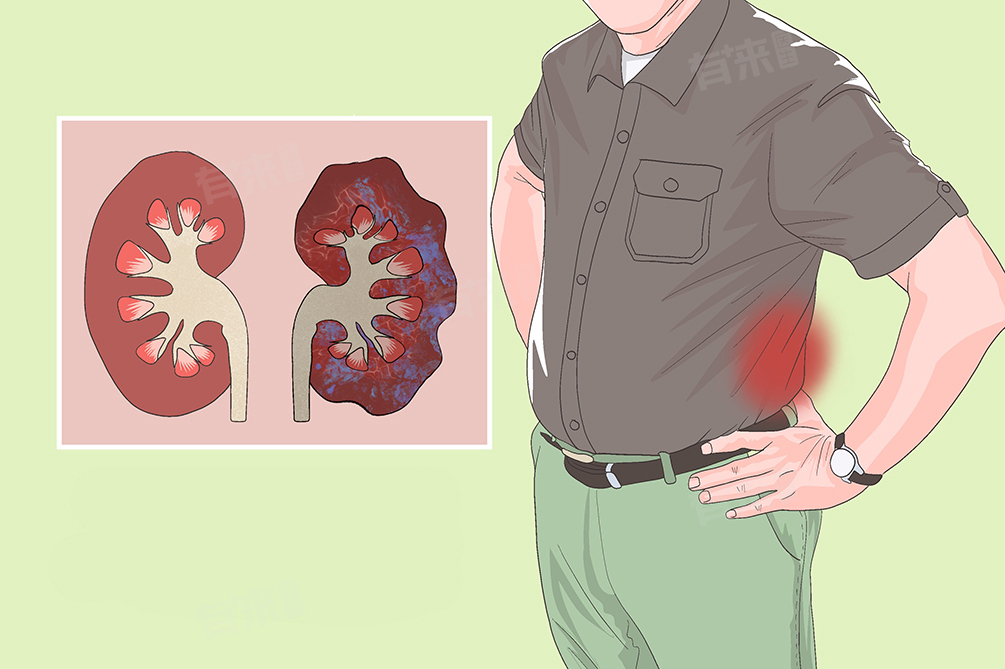
- 从发病机制来看,可分为肾前性、肾性和肾后性因素。肾前性因素主要是由于肾脏血液灌注不足,比如有效循环血量减少,可能源于大量失血、严重脱水、心源性休克等,这会使肾脏得不到充足的血液供应,肾小球滤过率急剧下降,导致肾脏功能受损。
- 肾性因素则是由肾脏本身的病变引起,像急性肾小管坏死、肾小球肾炎、肾间质疾病等,这些疾病会直接损害肾脏的实质结构,干扰肾脏正常的生理功能。肾后性因素多是因为尿路梗阻,如泌尿系统结石、肿瘤、前列腺增生等,阻碍了尿液的正常排出,使得肾脏内压力不断升高,最终损伤肾功能。
- 肾衰的症状表现因急性和慢性而有所不同。急性肾衰起病急骤,在少尿期,患者尿量显著减少,同时伴随恶心、呕吐、食欲不振等消化系统症状,还可能出现水肿、高血压,严重时会引发高钾血症、代谢性酸中毒等危及生命的情况。
- 进入多尿期后,尿量增多,身体开始排出潴留的水分和代谢废物,但也可能因大量排尿而导致电解质紊乱。慢性肾衰早期症状隐匿,不易察觉,随着病情的逐渐进展,患者会出现乏力、贫血、皮肤瘙痒、夜尿增多、水肿等症状。此外,还会对心脏、胃肠道、神经系统等多个系统造成影响,引发心力衰竭、食欲不振、恶心呕吐、失眠、记忆力减退等一系列表现。
从人群感染角度分析,肾衰患者由于肾功能受损,身体代谢和排泄功能紊乱,免疫力大幅下降,极易受到病原体的侵袭。感染不仅会加重肾脏的负担,病原体及其释放的毒素还会进一步损害肾脏组织,导致肾功能恶化。
肾衰的预防和注意事项
1、预防措施:积极治疗基础疾病,如严格控制高血压、糖尿病患者的血压和血糖水平,定期进行全面体检,密切监测肾功能。避免使用具有潜在肾毒性的药物,如某些抗生素、非甾体抗炎药等,若必须使用,应在医生的严格指导下谨慎用药。
2、注意事项:一旦确诊肾衰,患者务必积极配合医生进行治疗。急性肾衰患者需针对病因进行治疗,如补充血容量、解除尿路梗阻、停用肾毒性药物等,必要时及时进行透析治疗。慢性肾衰患者则需要根据病情制定综合治疗方案,包括药物治疗、严格的饮食控制、透析治疗或肾移植等。

