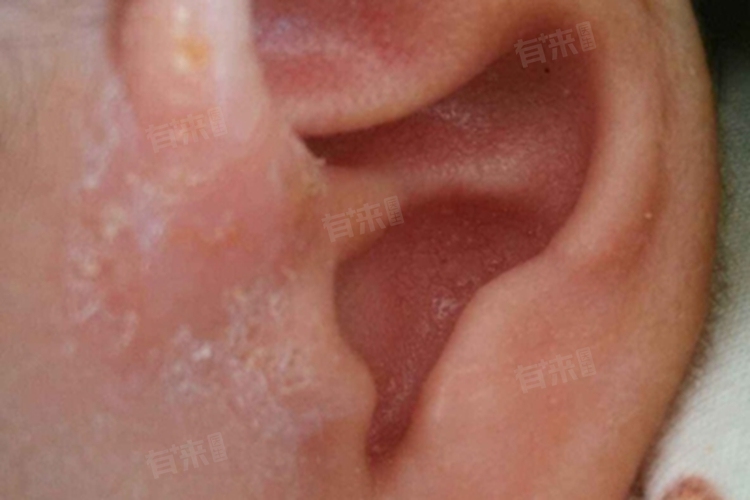
外耳湿疹是发生于外耳道、耳廓及其周围皮肤的变态反应性炎症,临床表现为局部红斑、丘疹、水疱、渗出、结痂及剧烈瘙痒,其病因复杂,涉及免疫机制异常、环境刺激等。
1、免疫机制异常与过敏反应:
- 特异性IgE介导的Ⅰ型超敏反应:外耳湿疹患者常存在过敏体质,接触过敏原如尘螨、花粉、动物皮屑后,特异性IgE抗体与肥大细胞结合,触发组胺、白三烯等炎性介质释放,导致血管扩张、渗出增加及皮肤瘙痒。此类反应具有速发型特点,接触过敏原后数分钟至数小时内即可发作。
- 迟发型超敏反应:接触金属、化妆品或植物后,T淋巴细胞介导的免疫反应引发局部炎症。此类反应通常在接触后48-72小时出现,表现为红斑、丘疹及组织水肿。
2、环境因素与物理刺激:
- 潮湿环境与机械损伤:外耳道长期处于潮湿状态,如游泳、洗头后未擦干,或反复搔抓、挖耳,可破坏皮肤屏障,增加感染风险。机械性刺激,如耳塞压迫、耳机摩擦,亦可导致表皮损伤,诱发湿疹。
- 化学物质暴露:染发剂、洗发水、护肤品中的化学成分可能刺激外耳皮肤,引发接触性皮炎。此类湿疹多局限于接触部位,边界清晰。
3、全身性疾病的局部表现:
- 代谢与内分泌异常:糖尿病患者因血糖升高导致皮肤微循环障碍,易继发感染性湿疹;甲状腺功能异常患者可能因激素水平失衡,影响皮肤屏障功能。
- 慢性感染与免疫缺陷:慢性中耳炎、鼻窦炎等邻近器官感染,其炎性分泌物可经咽鼓管或外耳道蔓延,引发继发性湿疹。HIV感染、免疫抑制剂使用者因免疫功能低下,湿疹发作风险显著增加。
其病理过程涉及皮肤屏障破坏、炎症细胞浸润及神经血管反应,最终导致外耳皮肤病变。明确病因机制有助于制定针对性预防策略,减少疾病复发风险。
外耳湿疹需要如何治疗
- 去除诱发因素:明确并规避引发外耳湿疹的诱因至关重要,常见诱因有耳部接触过敏原,如化妆品、金属饰品等,需及时停用相关产品。此外,耳部长期潮湿、反复挖耳等不良习惯也易诱发,保持耳部干燥,改掉挖耳习惯,能减少对耳部皮肤刺激,为治疗创造有利条件。
- 局部药物治疗:根据外耳湿疹不同阶段,选用不同药物。急性期有渗液时,用3%硼酸溶液湿敷,可减轻炎症、收敛渗液。亚急性期或慢性期,可涂抹糖皮质激素类药膏,缓解瘙痒、减轻皮肤炎症,促进皮疹消退。
- 全身药物治疗:若外耳湿疹症状严重,瘙痒剧烈影响生活,或伴有全身过敏反应,需口服药物治疗。抗组胺药能抑制过敏反应,缓解瘙痒,若合并细菌感染,还需口服抗生素控制感染。

