急性中耳炎是因细菌感染或咽鼓管功能障碍引发的中耳黏膜急性炎症,需通过抗感染治疗、局部干预、症状控制等多维度策略进行综合管理,具体建议就医咨询医生。
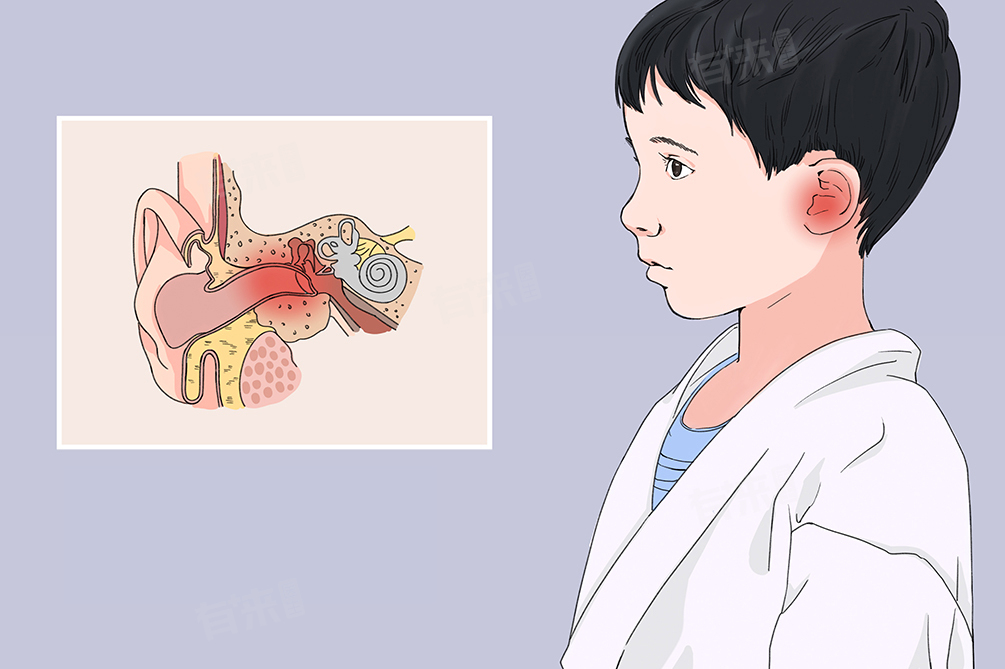
1、抗感染治疗:
- 抗生素选择:首选青霉素类或头孢菌素类,若药敏试验提示耐药菌感染,可改用喹诺酮类或大环内酯类。对重症病例,需静脉滴注头孢曲松钠或万古霉素。
- 用药监测:用药期间需监测血常规及C反应蛋白水平,若治疗48小时后症状无改善,需行鼓膜穿刺取脓液培养,根据药敏结果调整抗生素。
2、局部干预措施:
- 鼓膜穿孔前处理:使用1%酚甘油滴耳液消炎止痛,同时联合1%麻黄碱滴鼻液改善咽鼓管通畅。避免使用粉剂或刺激性药物,以防加重黏膜水肿。
- 鼓膜穿孔后处理:先用3%过氧化氢溶液清洗外耳道脓液,再使用氧氟沙星滴耳液或氯霉素滴耳液局部抗感染。滴药后需保持患耳向上倾斜10分钟,避免药液外流。
3、症状控制与支持治疗:
- 疼痛管理:口服布洛芬缓释胶囊或对乙酰氨基酚片缓解耳痛。若疼痛剧烈,可联合局部冷敷。
- 全身支持:保证每日饮水量≥2000ml,多摄入富含维生素C的果蔬及优质蛋白,增强免疫力。避免辛辣刺激性食物及酒精摄入,减少黏膜充血风险。
4、康复与预防:
- 生活管理:保持鼻腔通畅,避免乘坐飞机或潜水。急性期需保证每日睡眠≥8小时,避免剧烈运动。
- 随访计划:停药后1周复查耳内镜及纯音测听,评估鼓膜愈合及听力恢复情况。若出现耳道流脓或听力下降,需立即复诊。
诊疗决策需动态调整,患者需建立病程日记,记录耳痛程度、流脓量及听力变化,定期复查血常规、C反应蛋白及耳部影像学检查。通过规范化治疗,90%以上患者可实现炎症消退及听力恢复,但需警惕长期迁延导致的慢性中耳炎风险。
急性中耳炎有哪些后遗症
- 永久性听力下降:急性中耳炎引发的炎症可破坏鼓膜、听小骨等传音结构,若未及时修复,会影响声音传导,造成传导性听力损失。炎症累及内耳时,还可导致感音神经性耳聋,严重损害听觉功能。
- 慢性中耳炎形成:若急性中耳炎未得到有效控制,炎症迁延不愈,易转为慢性。表现为鼓膜穿孔长期不愈、反复耳流脓,不仅增加治疗难度,还会持续损伤耳部结构,加重听力减退。
- 中耳粘连硬化:炎症刺激下,中耳腔内纤维组织增生,引发中耳粘连,导致听骨链活动受限。同时,鼓室黏膜发生硬化病变,进一步阻碍声音传导,使听力下降难以恢复。

