糖尿病足是糖尿病常见且严重的并发症之一,是在糖尿病神经病变、外周血管病变基础上,因足部组织感染、外伤等因素导致的病变,严重时可引起足部溃疡、坏疽,甚至面临截肢风险。其发病机制复杂,涉及多系统损害,需要综合多学科知识进行理解与防治。
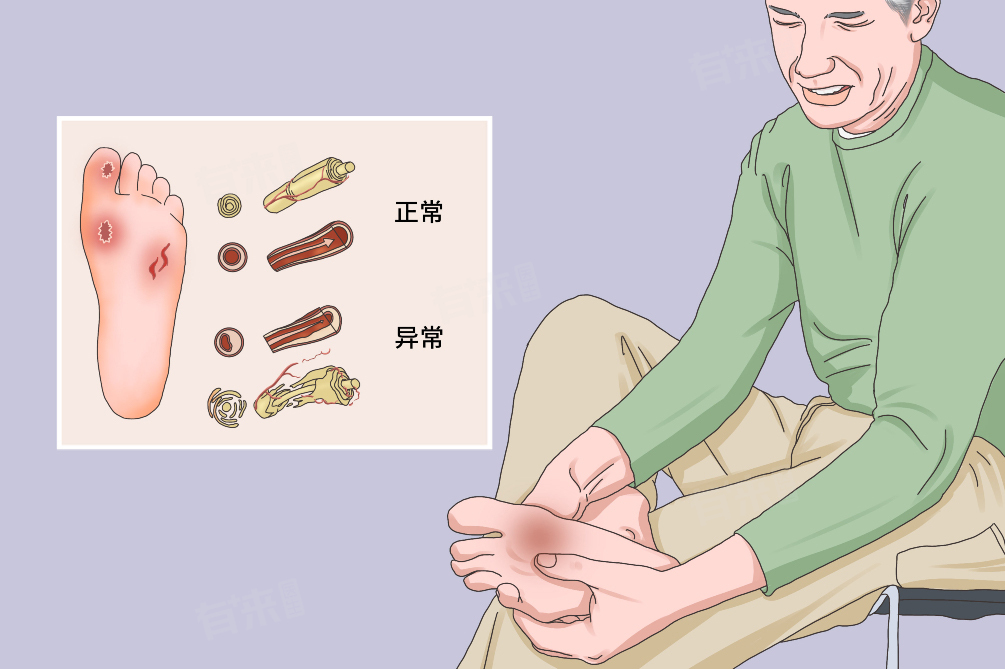
1、发病机制:糖尿病患者长期高血糖状态,会引发周围神经病变和外周血管病变,神经病变导致足部感觉减退或消失,患者对冷热、疼痛感知不敏感,易出现烫伤、割伤等却不自知;血管病变则使下肢动脉血管狭窄或堵塞,足部供血不足,组织修复能力下降。这两种病变相互作用,使得足部一旦出现微小创伤,就难以愈合,从而增加感染风险,最终发展为糖尿病足。
2、临床表现:早期糖尿病足患者常出现足部皮肤温度异常、颜色改变,如苍白或暗红,还伴有麻木、刺痛感。随着病情进展,足部会出现溃疡,多发生于足底、脚趾等负重部位。溃疡可深达肌肉、骨骼,合并感染时会有脓性分泌物,伴有恶臭。严重者出现足部坏疽,表现为局部组织发黑、坏死,若不及时处理,可导致败血症等严重后果。
3、高危因素:除了糖尿病本身,血糖控制不佳、病程较长的患者更容易发生糖尿病足。此外,足部畸形如拇外翻、锤状趾,会改变足部受力分布,增加局部压力,引发溃疡。老年患者因身体机能下降、血管弹性变差,也是糖尿病足的高危人群,吸烟、合并高血压和高血脂等因素,会进一步加重血管病变,提高糖尿病足的发病风险。
4、诊断方法:医生主要通过详细询问病史、症状,结合体格检查初步判断。体格检查包括评估足部感觉功能,如使用10克尼龙丝检查触觉,用音叉检查振动觉;检查足部血管搏动情况,判断下肢血供。此外,还会借助影像学检查,如X线、CT或MRI,明确是否存在骨髓炎、骨质破坏等;血管超声或造影可评估血管狭窄程度和血流情况,以确定诊断和制定治疗方案。
5、治疗原则:糖尿病足的治疗强调多学科协作,首先要严格控制血糖、血压、血脂,从根本上改善病情。对于足部溃疡,需进行清创处理,去除坏死组织,促进伤口愈合;根据感染情况,合理使用抗生素控制感染。改善下肢血供也至关重要,可通过药物治疗、血管介入或外科手术等方式,恢复足部血液供应。部分严重坏疽患者,为避免感染扩散危及生命,可能需要进行截肢手术。
糖尿病足是糖尿病引发的严重并发症,其发病与神经、血管病变密切相关,具有多种临床表现和高危因素,通过综合诊断方法确诊后,需遵循多学科协作的治疗原则。糖尿病患者应充分认识到糖尿病足的危害,积极控制血糖,定期检查足部,早发现、早干预,最大程度降低糖尿病足的发生风险,避免严重后果。
糖尿病足患者需要进行的检查项目有哪些
- 神经功能检查:通过10克尼龙丝测试评估足部触觉,将尼龙丝垂直按压在足部皮肤,若患者无法感知压力,提示存在保护性感觉丧失,增加足部溃疡风险。同时,使用音叉检查振动觉,评估深部感觉功能;采用温度觉检测设备,检查患者对冷热刺激的感知能力,这些检查有助于判断周围神经病变程度。
- 血管功能检查:触摸足部动脉搏动,如足背动脉、胫后动脉,判断搏动强度和对称性,初步评估下肢动脉血供。血管超声检查可清晰显示血管内膜厚度、有无斑块形成及血管狭窄程度,测定血流速度和血流量。对于病情复杂的患者,还需进行下肢动脉造影,直观呈现血管形态和堵塞部位,为血管再通治疗提供准确依据。
- 创面评估检查:医生通过肉眼观察,记录足部溃疡的位置、大小、深度,判断创面基底情况,如是否存在坏死组织、肉芽组织生长状态等。使用探针探查伤口,明确有无窦道形成及与周围组织的关系。此外,采集创面分泌物进行细菌培养和药敏试验,确定感染的病原菌种类,指导抗生素的合理使用。

