子痫前期与子痫是妊娠期特有的两种严重并发症,对孕妇和胎儿的健康都有极大危害。主要区别包括定义与病理生理不同、临床表现不同、对母儿的影响不同等。
1、定义与病理生理不同
- 子痫前期:是一种在妊娠20周后出现的高血压疾病,以高血压、蛋白尿为主要特征,伴有全身多系统功能损害。主要病理生理变化是全身小动脉痉挛,导致各脏器血流灌注减少。
- 子痫:是在子痫前期的基础上进一步发展,出现不能用其他原因解释的抽搐发作,或伴有昏迷,是子痫前期病情严重恶化的表现。
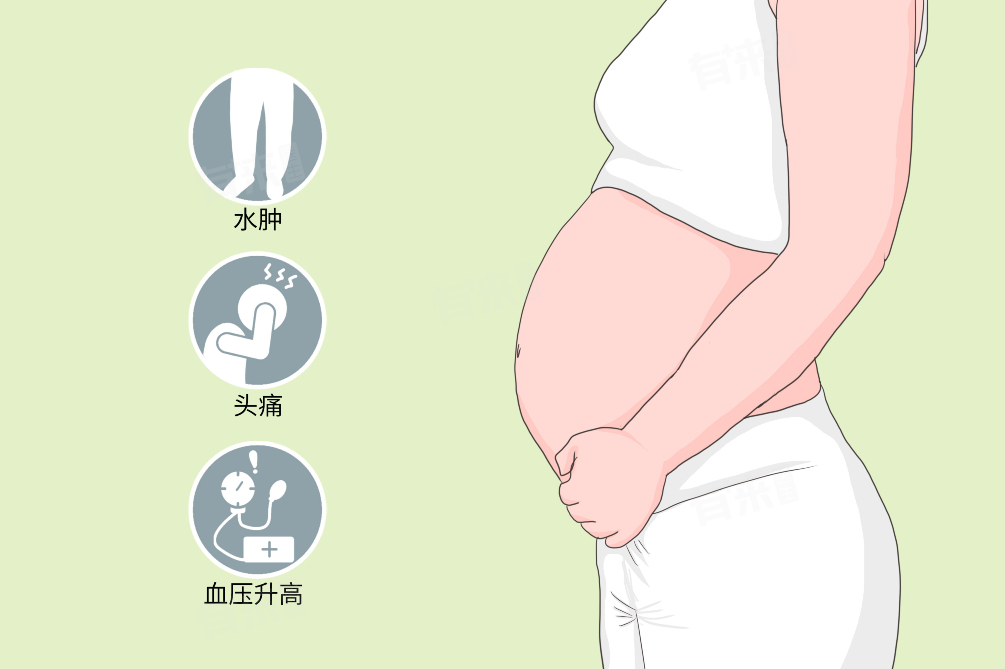
2、临床表现不同
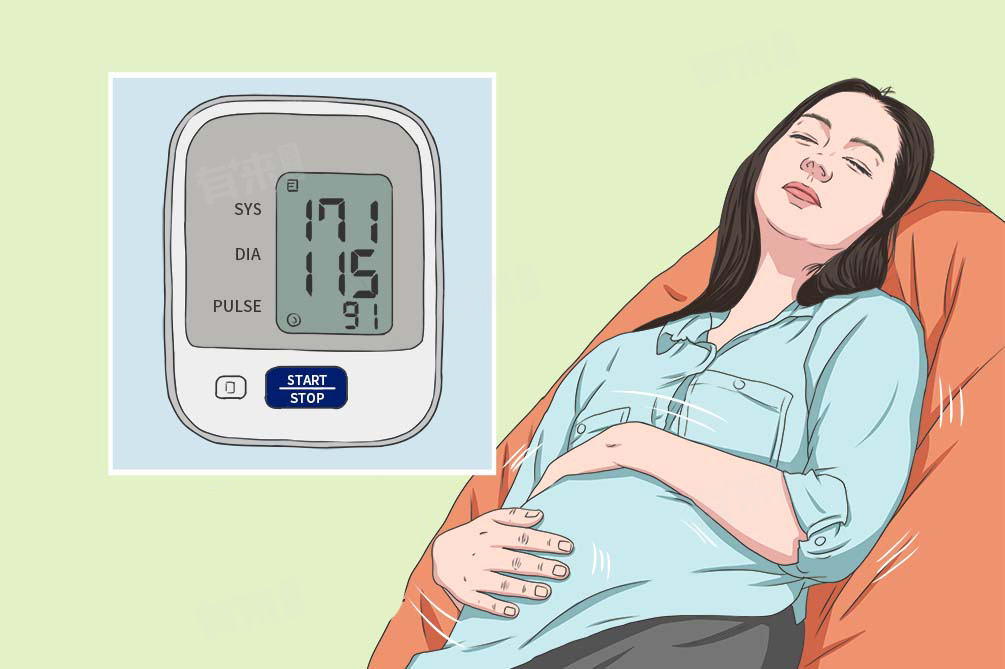
- 子痫前期:轻度时孕妇可能仅有血压轻度升高,收缩压≥140mmHg或舒张压≥90mmHg,伴有少量蛋白尿。重度时血压会更高,蛋白尿增多,还可能出现头痛、眼花、胸闷、恶心、呕吐等症状。
- 子痫:在子痫前期症状基础上,孕妇会出现抽搐,发作时全身肌肉强直性收缩,眼球固定,牙关紧闭,继而全身肌肉节律性抽搐,口吐白沫,严重时可出现昏迷。
3、对母儿的影响不同
- 子痫前期:若未得到及时控制,可导致孕妇出现心脑血管意外、肝肾功能损害、胎盘早剥等严重并发症,影响胎儿生长发育,可导致胎儿生长受限、胎儿窘迫、早产等。
- 子痫:对母儿的危害更大,抽搐发作可导致孕妇舌咬伤、吸入性肺炎、摔伤等,严重时可致孕妇死亡。胎儿也可能因缺氧、胎盘早剥等出现严重并发症,甚至胎死宫内。
4、治疗原则不同
- 子痫前期:治疗目的是控制病情,延长孕周,尽可能保障母儿安全。主要措施包括休息、镇静、解痉、降压、合理扩容及必要时利尿,密切监测母儿情况,适时终止妊娠。
- 子痫:治疗原则是控制抽搐,纠正缺氧和酸中毒,控制血压,抽搐控制后2小时内终止妊娠,同时要预防并发症的发生。
子痫前期和子痫虽然存在紧密联系,但在病情严重程度、临床表现等方面存在明显区别。早期识别子痫前期并积极治疗,对预防子痫的发生及改善母儿结局至关重要。
怎么避免子痫的发生
- 孕前应进行全面体检,监测血压是否正常,评估是否存在慢性疾病,如高血压、糖尿病、肾脏疾病等。孕期需定期进行产前检查,监测血压、尿蛋白、肝肾功能等指标,及时发现子痫前期的早期迹象。
- 保持均衡饮食,避免高盐、高脂肪食物,适量补充钙剂(特别是钙摄入不足的孕妇),每天补充钙。同时,避免盲目补充维生素、鱼油等。孕期应适度锻炼,如每周进行3次、每次50分钟的有氧运动,有助于降低妊娠期高血压和子痫前期的风险。同时,控制体重增长,避免肥胖。

