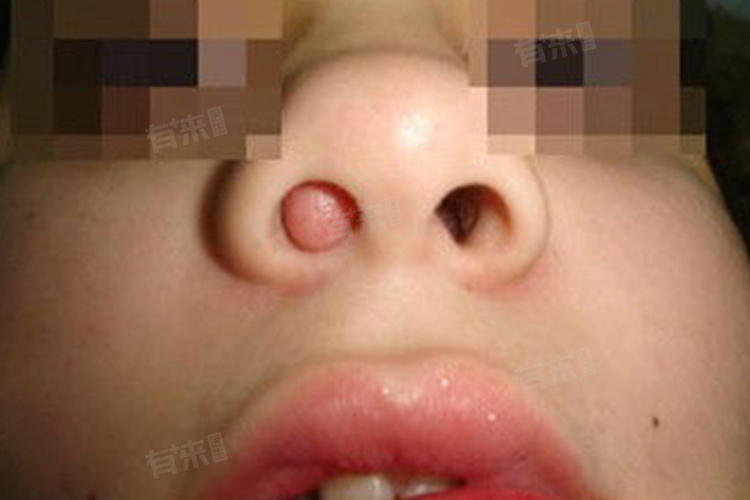
儿童鼻息肉的出现与多种因素相关,涉及鼻腔局部环境变化及全身性的健康状况。从过敏反应到解剖结构异常,各因素作用程度不一,需要及时到医院就诊。
1、遗传因素:部分儿童鼻息肉具有遗传倾向,如果家族中有鼻息肉病史,孩子患鼻息肉的概率相对较高。遗传因素可能使儿童的鼻腔黏膜在受到外界刺激时,更容易发生异常增生和病变,形成鼻息肉。遗传易感性在特定的环境因素作用下,会进一步增加鼻息肉的发病风险,且病情可能更为复杂和严重,需要长期的医疗关注和管理。
2、过敏体质:过敏体质的儿童接触花粉、尘螨、动物毛发等过敏原后,免疫系统会产生过度反应,引发鼻腔黏膜的慢性炎症。长期炎症刺激下,鼻黏膜水肿、增生,逐渐形成鼻息肉。此类患儿常伴有打喷嚏、流涕、鼻痒等过敏症状,频繁发作会加重鼻黏膜的病变程度,增加鼻息肉的生长风险。
3、慢性鼻窦炎未愈:儿童鼻窦炎若长期不愈,炎症持续存在,鼻窦内的脓性分泌物反复刺激鼻黏膜,导致黏膜充血、肿胀、肥厚,进而促使鼻息肉形成。慢性鼻窦炎引发的鼻息肉往往双侧多发,会严重影响鼻腔通气和引流功能,使患儿出现鼻塞、呼吸不畅、睡眠打鼾等症状,还可能影响嗅觉,降低生活质量和学习效率。
4、腺样体肥大:腺样体位于鼻咽部,儿童时期腺样体增生肥大较为常见。肥大的腺样体可阻塞后鼻孔,影响鼻腔和鼻窦的正常通气与引流,导致鼻腔内压力升高,鼻黏膜长期处于淤血状态,局部组织增生,最终形成鼻息肉。腺样体表面的细菌也可能引发鼻腔和鼻窦的炎症,进一步加重鼻息肉的病情,形成恶性循环。
5、哮喘:患有哮喘的儿童,其呼吸道黏膜存在高反应性和慢性炎症,这种炎症状态可累及鼻腔黏膜。哮喘发作时,呼吸道的痉挛和炎症反应会影响鼻腔的正常生理功能,使鼻黏膜受到反复刺激,增加鼻息肉的发病几率。且鼻息肉的存在也会加重哮喘症状,两者相互影响,对儿童的呼吸系统健康构成更大威胁。
一旦发现儿童患有鼻息肉,应及时就医,经过敏原筛查、鼻腔检查等明确病因,制定个性化的治疗方案,密切关注病情发展,以保障儿童的健康成长和生活质量。
儿童鼻息肉的治疗措施
- 儿童鼻息肉的治疗,初期多遵医嘱采用药物干预。鼻用糖皮质激素可减轻鼻黏膜炎症,抑制息肉生长,遵医嘱规范用药,精准控制剂量与疗程,缓解鼻塞、流涕等症状,改善鼻腔通气状况,降低息肉对生活质量的影响。
- 若息肉较大或药物治疗效果不佳,需考虑手术切除。手术宜选择微创方式,在鼻内镜下精准操作,减少对鼻腔正常组织的损伤,彻底清除息肉组织。期间还需处理相关并发症,如鼻窦炎等,降低复发风险,术后配合药物治疗,促进鼻腔黏膜恢复,保障鼻腔正常生理功能。
- 治疗期间需定期复查,通过鼻内镜检查等手段密切监测鼻腔恢复情况,及时调整治疗方案,确保治疗效果的稳定性,为儿童的健康成长提供有力支持,减少鼻息肉对其生长发育的不良影响。

