糖尿病Ⅰ型和Ⅱ型均为代谢性疾病,核心是体内糖代谢紊乱导致血糖升高,但二者在发病机制、发病人群、病理特点上存在本质区别,均需长期干预控制血糖。
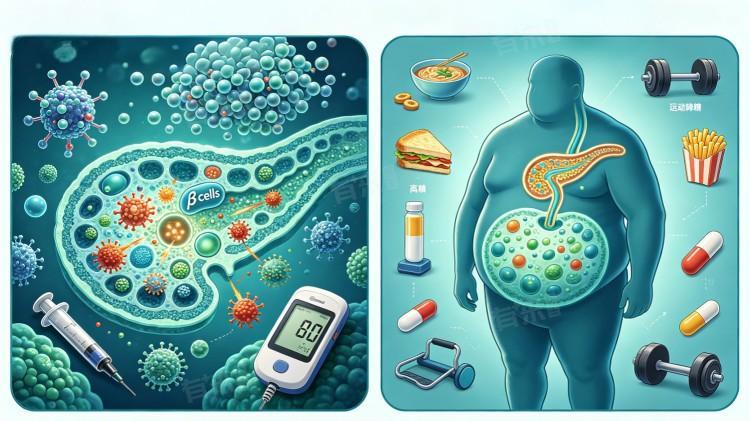
糖尿病Ⅰ型主要是由于胰岛β细胞被自身免疫系统破坏,导致胰岛素绝对缺乏引发的疾病。其发病机制与遗传、环境及免疫因素相关,胰岛β细胞无法正常分泌胰岛素,无法有效调节血糖,导致血糖持续升高,引发一系列代谢紊乱症状。Ⅰ型糖尿病发病较急,多在青少年或儿童时期发病,患者体型多偏瘦,需终身依赖外源性胰岛素补充,才能维持血糖稳定。
糖尿病Ⅱ型则是由于胰岛素抵抗和胰岛β细胞功能减退共同作用引发的疾病,也是临床最常见的糖尿病类型。胰岛素抵抗是指身体细胞对胰岛素的敏感性下降,即使胰岛分泌一定量的胰岛素,也无法有效促进葡萄糖摄取和利用;随着病情进展,胰岛β细胞功能逐渐衰退,胰岛素分泌不足,进一步加重血糖升高。Ⅱ型糖尿病发病隐匿,多在中老年时期发病,患者体型多偏胖,早期可通过饮食、运动或口服降糖药控制血糖,后期可能需要联合胰岛素治疗。
二者的发病人群存在明显差异,Ⅰ型糖尿病多见于青少年、儿童,无明显性别差异,发病前多有病毒感染史,如柯萨奇病毒、风疹病毒等,感染后可能诱发自身免疫反应,破坏胰岛β细胞。Ⅱ型糖尿病多见于40岁以上中老年人,女性在更年期后发病风险会升高,肥胖、久坐、不良饮食等生活方式因素是其主要诱因,遗传因素的影响也更为显著。
在病理改变上,Ⅰ型糖尿病的核心是胰岛β细胞大量破坏,胰岛功能完全丧失,胰岛素分泌绝对不足,患者血糖波动较大,易出现酮症酸中毒等急性并发症。Ⅱ型糖尿病早期以胰岛素抵抗为主,胰岛β细胞功能尚未完全丧失,血糖波动相对平缓,慢性并发症如心脑血管疾病、肾病等的发生风险更高,且多在病程后期出现。
无论是Ⅰ型还是Ⅱ型糖尿病,其核心危害都是长期高血糖对全身多器官、多系统的损伤,可累及血管、神经、肾脏、眼睛等多个部位。二者虽发病机制不同,但控制血糖、预防并发症的目标一致,需根据具体类型制定个性化的干预方案,长期管理血糖。
糖尿病一型和二型哪个严重?
- 糖尿病一型和二型没有绝对的严重之分,二者的严重程度需结合病情控制情况、并发症发生情况综合判断,不同阶段的严重程度存在差异。
- 糖尿病一型因胰岛素绝对缺乏,发病较急,若未及时补充胰岛素,易快速出现酮症酸中毒等急性并发症,短时间内可危及生命,从急性风险来看,一型糖尿病的急性严重程度更高。但只要规律补充胰岛素、严格控制血糖,可有效避免急性并发症,长期预后较好。
- 糖尿病二型发病隐匿,早期症状不明显,很多患者确诊时已出现慢性并发症,如心脑血管病变、糖尿病肾病等,这类慢性并发症一旦出现,难以逆转,对身体的长期损伤更为严重。且Ⅱ型糖尿病患者多伴随肥胖、高血压、高血脂等基础问题,进一步增加了并发症的发生风险。
- 二者的严重程度均与血糖控制密切相关,无论哪种类型,若血糖长期控制不佳,都会引发严重并发症,影响生存期和生活质量;若能早期干预、规范控制血糖,均可有效降低并发症风险,维持良好的身体状态。

