脐带一旦脱垂,脐带处于胎先露与骨盆壁之间,脐带受压,血流受阻,可致胎儿宫内窘迫或死亡,是分娩期威胁胎儿生命的严重并发症。胎膜未破,脐带位于胎先露部前方者称脐带先露;胎膜已破,脐带脱出于子宫颈口外、降至阴道甚至外阴者称脐带脱垂;上述两者属于真性脐带脱垂。凡脐带旁置于胎先露部之一侧,夹在胎先露与子宫下段软组织间,一般检查不能触及者称隐性脐带脱垂。
国外报道脐带脱垂的发生率为0.1%~0.6%,国内报道的发生率是0.06%。尽管脐带脱垂的发生率低,但一旦发生,就会增加手术产率和围生儿死亡率,同时也会增加新生儿缺血缺氧性脑病等疾病的发生。
脐带脱垂导致的新生儿病死率已由原来的32%~47%下降至10%左右。但仍然是引起胎儿死亡的重要原因,因此,对脐带脱垂这样一种严重威胁围生儿安全的产科急症,如能早期诊断并立即采取恰当的处理,不但可以降低围生儿的死亡率还可以改善新生儿的预后。
关于脐带先露的护理,若胎膜未破,应观察胎心率,改变体位后,看脐带是否有退回的可能,其次在破膜后发现脐带脱垂,应考虑剖腹产,同时要准备好抢救胎儿窒息的准备工作。
胎头未衔接时如头盆不称、胎头入盆困难可导致脐带脱垂。
胎位异常,如臀先露、肩先露、枕后位也可引起脐带脱垂。
胎儿过小或羊水过多,胎儿体重<2500g,或羊水量超过2000mL,会造成脐带脱垂。
脐带过长,脐带超过100cm者有发生脐带脱垂的风险。
球拍状胎盘及低置胎盘等会导致脐带脱垂的发生。
该症状一般不由非疾病因素导致。
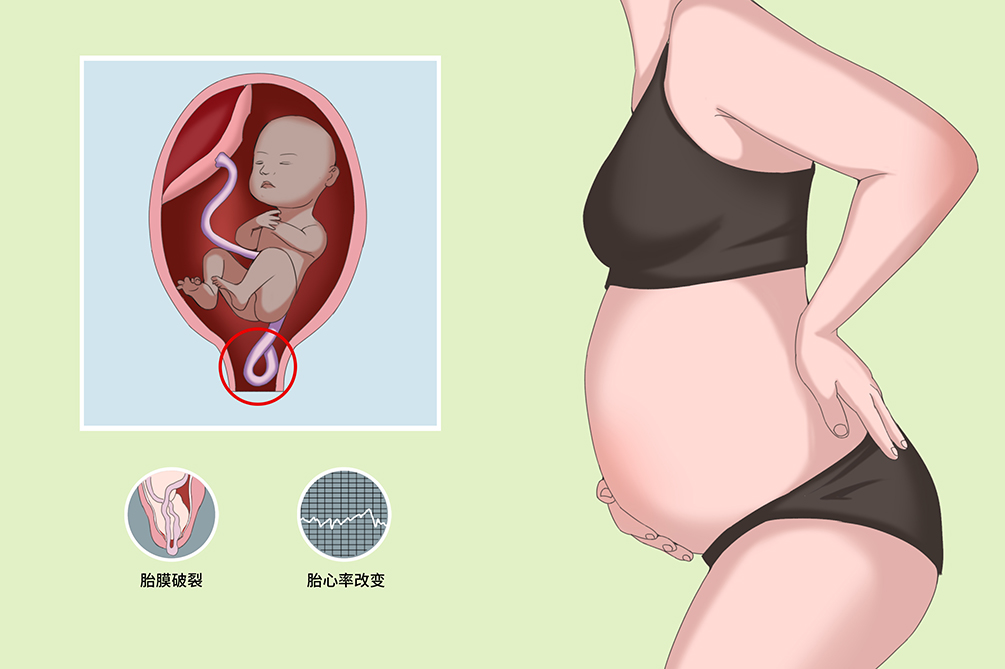
脐带脱垂包括隐性脐带脱垂和显性脐带脱垂。
指胎膜未破时脐带位于胎先露部前方或一侧,夹在子宫下段软组织与胎先露之间,一般检查不能触及,也称为脐带先露。
胎膜破裂时,脐带脱出于宫颈口外,降至阴道内,甚至露于外阴部。
脐带脱垂的典型症状是胎心监护异常,如变异减速、胎心基线平坦、胎心变异小,发现后应立即处理,脐带先露或脱垂对产妇的影响不大,只是增加手术产率,但对胎儿的危害却很大。脐带先露或脱垂,胎先露部尚未入盆,胎膜未破者,可仅在宫缩时,胎先露部被迫下降,脐带可因一时性受压致使胎心率异常。若胎先露部已入盆,胎膜已破者,脐带受压于胎者先露部与骨盆之间,引起胎儿缺氧,胎心率必然有改变,甚至完全消失,以头先露最严重,肩先露最轻。若脐带血循环阻断超过7~8分钟,则胎死宫内。
主要是胎心的改变,产程中听取胎心时,于耻骨上有时可听到明显脐带杂音。第一产程未破膜前,当宫缩或宫缩后短期内胎心变慢、不规则。使产妇取臀高位或改变其卧位,从一侧转向另一侧后,胎心则有好转。或诊断性将胎头向骨盆内下推,胎心则明显减慢而迟迟不能复原,或破膜后立即出现胎心变慢,或宫缩过后胎心仍持续缓慢而不规则。
增加剖宫产率及手术助产率。
发生在胎先露部尚未衔接、胎膜未破时的脐带先露,因宫缩时胎先露部下降,一过性压迫脐带导致胎心率异常。
胎先露部已衔接、胎膜已破者,脐带受压于胎先露部与骨盆之间,引起胎儿缺氧,甚至胎心完全消失,以头先露最严重,肩先露最轻。
若脐带血液循环阻断超过7~8分钟,可胎死宫内。
若出现以下警示症状,立即前往医院就诊,由医生进行相关处理,具体包括:
阴道流水、流血。
伴有腹痛。
阴道口可见脐带。
患者年龄?
婚育史?第几次怀孕?
前次妊娠分娩方式?
妊娠周数?
有无血阴道流水?量多不多?性状怎么样?
是否有腹痛、阴道流血等症状?
B型超声对诊断隐性脐带脱垂即脐带先露有一定帮助。纵切时,脐带呈等号式平行的光带反射。横切时,可见圆形或椭圆形光环,其内为暗区,脐带的平行光带或暗区常随孕妇的呼吸或胎动而出没于羊水之中,当于胎先露部侧方或前方发现有上述脐带影像特征时,应诊为脐带脱垂。
脐带脱垂患者阴道检查,明确有无脐带脱垂和(或)脐血管有无搏动,在胎先露旁或其前方及阴道内有无触及脐带,或阴道口见脐带。
胎儿监护时胎心率图一般出现变异性减速(VD),VD的特点是宫缩开始后胎心不一定变慢,减速与宫缩的关系并不是恒定的,常突然发生,出现后下降迅速,下降幅度大,最低可至60~80次/分,持续时间长,而恢复亦快。体位改变常使波型改变,给氧不一定使波型改善。VD的波型有多种变化,典型者呈“U”型或“W”型。
临产后听胎心,耻骨联合,上有明显的杂音,脐带杂音是提示脐带血流受阻的最早标志,但非唯一体征。胎膜未破,于胎动、宫缩后胎心率突然变慢,改变体位、上推胎先露部及抬高臀部后迅速恢复者,应考虑有脐带先露的可能。无论自然破膜或人工破膜后,胎心突然减慢,可能发生了脐带脱垂。在第二产程时胎先露下降幅度最大,也是引发脐带受压的危险期,更应密切观察胎心变化,一旦出现胎心快慢节律不均或宫缩后胎心持续减速等异常,均应及时考虑脐带因素致胎儿窘迫的潜在危险存在。而此时胎心听诊仍是最简单实用、及时有效、可靠且经济的一种监测手段。
胎心电子监测是近十多年来临床应用最多的监测脐带因素致胎儿窘迫的方法,以其能够实时反映脐带受压时胎心的瞬时变化为特征,且反应灵敏。在持续监护过程中,如果频繁出现胎心变异减速,且胎心率基线变异小,但减速持续时间短暂且恢复快,氧气吸入无明显改善,改变体位后有好转,提示脐带受压,可能有隐性脐带脱垂。
在孕期及产时,应高度重视存在脐带先露和(或)脐带脱垂高危因素的孕产妇。通常借助B型超声发现胎先露部侧方或前方发现有脐带影像时,对诊断隐性脐带脱垂即脐带先露有一定帮助。
临床上对胎动、宫缩后胎心突然减缓,经改变体位、上推胎先露部及(或)抬高臀部后胎心迅速恢复者,应考虑有脐带先露的可能,对这类患者,应立即行阴道检查,明确有无脐带脱垂和(或)脐血管有无搏动。
如果在胎先露旁或其前方及阴道内触及脐带者,或阴道口见脐带者,即可明确诊断脐带脱垂。
也会表现为胎心监护异常,胎心监护显示无胎动,即为无反应型,或者胎动时胎心率无加速反应,有时甚至发生胎心率自发减速。脐带脱垂胎心在改变体位、上推胎先露部或抬高臀部后胎心迅速恢复,可以加以鉴别。
一旦发现脐带脱垂应使产妇保持头低臀高位,立即就医。
对经产妇、胎膜尚未破裂、宫缩良好者,取头低臀高位,严密监测胎心,等待胎头衔接和下降,如果宫口逐渐扩张,胎心持续良好者,可经阴道分娩,对初产妇、胎位异常者(如足先露或肩先露),应行剖宫产。
若脐带血循环阻断超过7~8分钟,则胎死宫内。因此,一旦发现脐带脱垂,只要胎儿活,应立即采用相应措施。宫口开全,胎头已入盆,行产钳术,臀先露行臀牵引术。宫颈未开全,产妇立即取头低臀高位,将胎先露部上推,同时应用抑制宫缩的药物,如硫酸镁,减轻胎先露对脐带的挤压,严密监测胎心,同时争取尽快行剖宫产。
脐带脱垂后胎儿分娩间隔时间关系着新生儿的预后,在越短的时间内终止妊娠,脐带动脉血pH值和新生儿1~5分钟Apgar评分就越好,预示着新生儿的预后也越好。最佳的胎儿分娩间隔时间是脐带脱垂20分钟以内。
对于宫口开全,胎心存在,无头盆不称者,应在数分钟内娩出胎儿,可进行产钳或胎吸助产。臀位则行臀牵引,肩先露可行内倒转及(或)臀牵引术协助分娩。后两者有困难者,应立即行剖宫产。
对于宫口尚未开大,胎儿存活,估计短时间不能娩出者,应速行剖宫产。
脐带脱垂患者,应该注意孕期营养均衡,尤其是少吃甜食,避免血糖升高,此外注意避免辛辣饮食。
脐带脱垂患者易清淡、易消化、富含维生素饮食,多吃瓜果、蔬菜如橙子、胡萝卜、苹果、香蕉、猕猴桃等,避免造成便秘。孕晚期由于增大的子宫对邻近脏器的压迫,容易便秘,所以应该清淡易消化饮食。
脐带脱垂患者还应该加强营养,注意高蛋白饮食,如蛋、奶、肉类,少吃甜食,避免妊娠期糖尿病,导致胎儿生长过大以及新生儿低血糖的发生。
脐带脱垂患者在生活要绝对卧床,并且保持头低臀高位,密切监测胎动、阴道分泌物以及患者的心理变化,做好护理工作,以协助治疗。
注意观察患者的病情变化,如果患者出现胎动减少或消失、阴道流水增多、伴有下腹痛等情况,应立即告知医生。同时,结合具体情况,尽快终止妊娠。
产前护理,早发现、早处理产妇临产后要卧位休息,对有脐带脱垂高危因素的产妇取头低臀高位,严密观察产程进展,勤听胎心,尤其是胎膜破裂后立即测听胎心,如有胎心改变即刻行阴道检查,发现脐带脱垂首先采取孕妇体位还纳法,解除脐带受压恢复血液循环,因脐带受压可使脐血流量减少胎儿缺氧缺血引起胎心率减慢,如脐血流量能迅速恢复胎心可迅速恢复,因此,减轻脐带受压至关重要。如果脐带脱出阴道口外,用温湿纱布将脐带松包裹轻轻送入阴道内,并用纱布阴道塞堵住阴道口,避免脐带受冷空气刺激,引起脐血管痉挛及迷走神经兴奋所致的血循环障碍。然后权衡母婴各方面条件,采取恰当的分娩方式抢救胎儿。
产后护理,预防产后出血及感染,胎儿娩出后按摩子宫,常规宫体注射催产素,认真检查软产道有无损伤,尤其是宫口未开全行臀牵引术的,均注意检查宫颈是否完整,若有裂伤应立即缝合,并给抗生素预防感染。若会阴有伤口应嘱产妇取健侧卧位,防止恶露流人伤口,用稀碘伏擦洗外阴,保持外阴清洁,预防感染。
密切关注患者阴道流水是否增多,是否有条状物脱出,胎心变异是否正常,胎心基线是否处于正常范围,宫缩频率以及强度,是否需要抑制宫缩。
脐带脱垂患者可能会出现精神过度紧张,家人应细心、耐心安慰,消除其紧张情绪,使患者配合医生治疗。
未足月的孕妇发生胎膜早破,予抬高床尾,绝对卧床休息,安胎治疗。小便时发现脐带脱垂,应及时报告医师,及时处理胎儿窘迫,避免发生新生儿窒息。
对于脐带脱垂的预防具体预防方法可参考如下几点:
患者应在妊娠晚期及临产后进行B型超声检查,有助于及早诊断脐带先露。
对临产后胎先露部未入盆的患者,应尽量不作或少作肛查或阴道检查。必须行人工破膜的患者应采取高位破膜,以避免脐带随羊水流出时脱出。
胎膜早破者应绝对卧床休息,发现有异物脱出外阴应及时告知医务人员。
[1]韩瑞华.脐带脱垂的紧急处理[J].山西医药杂志,2014,(18):2161-2162.
[2]陈芬.脐带脱垂的护理体会[J].护理实践与研究,2013,10(3):55-56.
[3]孙群.古丽茹·阿不力米提.脐带脱垂的诊断与治疗[J].中国社区医师(医学专业),2012,14(7):141.
[4]曹晓辉,蒋丽萍,许建娟,陈忠.脐带脱垂的临床特征与妊娠结局分析[J].重庆医学,2020,49(3):467-470.
[5]余木兰,梅丽艳.脐带脱垂临床治疗体会[J].临床医药文献电子杂志,2017,4(65):12695-12696.
[6]谢幸,孔北华.段涛主编.妇产科学[M].第9版.人民卫生出版社,2018.

