眩晕症是一种运动性或位置性错觉,造成人与周围环境空间关系在大脑皮质中反应失真,产生旋转、倾倒及起伏等感觉。眩晕与头昏不同,后者表现为头重脚轻、步态不稳等,人体的平衡是由前庭系统、本体感觉系统(包括皮肤浅感受器和颈、躯体的深部感受器)和视觉系统这三个系统互相作用,以及周围与中枢神经系统之间的复杂联系和整合而维持的,前庭系统及其与中枢联系过程中的任何部位受生理性刺激或病理性因素的影响,都可能使这种信息发送的两侧对称性或均衡性遭到破坏,其结果在客观上表现为平衡障碍,主观感觉则为眩晕。
临床上按眩晕的性质可分为真性眩晕与假性眩晕。存在自身或对外界环境空间位置的错觉为真性眩晕,而仅有一般的晕动感并无对自身或外界环境空间位置错觉称假性眩晕。按病变的解剖部位可将眩晕分为系统性眩晕和非系统性眩晕,前者由前庭神经系统病变引起,后者由前庭系统以外病变引起。
诱发眩晕症的原因较多,其中前庭神经系统疾病与眩晕症关系密切,如迷路炎、中耳炎、梅尼埃病等;神经系统疾病,如后循环缺血、小脑肿瘤、脑干病变、癫痫也可诱发眩晕症;其他系统疾病,如眼外肌麻痹、高血压、糖尿病等,也会诱发眩晕症;中毒等因素也可引起眩晕症。
主要症状为人与周围环境空间关系在大脑皮质中反应失真,产生旋转、倾倒及起伏等感觉。
眩晕症的治疗主要为对因治疗和对症治疗,通过药物、手术等方法进行治疗。
- 就诊科室:
- 神经内科、耳鼻喉科
- 疾病别称:
- 眩晕
- 是否常见:
- 是
- 伴随症状:
- 耳鸣、恶心、呕吐、头痛、眼震
- 好发疾病:
- 迷路炎、中耳炎、癫痫、梅尼埃病、后循环缺血
- 治疗周期:
- 视原因而定,一般配合医生积极治疗后多可获得缓解
- 常用药物:
- 东莨胆碱、异丙嗪、甲泼尼龙
- 常用检查:
- 颅脑CT、MRI、体格检查
- 是否严重:
- 视原发疾病而定,肿瘤因素引起者多预后不佳。
- 重要提醒:
- 眩晕症发作时应确保患者在安全环境中,发病期间尽量减少外出,避免发生意外伤害。早期诊断、早期治疗可促进恢复。
前庭神经疾病
常见的有迷路炎即内耳炎,为耳部感染侵入内耳骨迷路或膜迷路所致、中耳炎为累及中耳全部或部分结构的炎性病变、梅尼埃病等。
神经系统疾病
常见的有后循环缺血可导致小脑及脑干供血不足而出现眩晕症状、小脑肿瘤可致小脑受损而出现眩晕、脑干病变可导致脑干病变而出现眩晕、癫痫等。
心血管疾病
较常见于高血压、低血压可导致小脑或脑干供血不足而出现眩晕、心律不齐等。
其他系统疾病
常见的有眼外肌麻痹可引起头部不适而导致眩晕、屈光不正、糖尿病等。
病毒感染
如前庭神经炎,可致前庭神经发生水肿、变性。
迷路炎
由化脓性中耳炎,特别是中耳胆脂瘤侵犯内耳,导致迷路的浆液性或化脓性炎症。
结缔组织病或免疫性疾病
常见的有科干综合征、Paget病、 多发性硬化等。表现为反复发作眩晕、耳聋、耳鸣,颞骨或小脑也可出现病变。
血管性病变
常见于内听动脉、椎-基底动脉及脑动脉硬化等疾病。
运动系统病变
包括颈椎骨质增生、骨关节强直与外伤、椎间盘损伤、颈肌病等,为反应性或血管性眩晕。
晕动病
与个体易感性密却相关,是由于前庭-小脑相互作用减弱所致。小脑对外周传入的异常冲动抑制能力减弱,引起前庭系统与视觉系统及其他系统的感觉矛盾冲突,皮质下中枢过度兴奋,故而发病。
中毒性反应
耳毒性药物中毒,如链霉素、庆大霉素、奎宁、水杨酸耳中毒等。
循环系统疾病及血液病
如心脏病、动脉硬化、血栓形成、低血压、贫血、红细胞增多症等。
内分泌功能失调
如月经不调、妊娠、绝经期以及甲状腺机能低下、糖尿病、低血糖、肾上腺皮质功能减退等。
颅脑疾病
如大脑肿瘤、脑外伤、脑室系统病变、癲痫、脑炎、脑膜炎、蛛网膜炎以及脑寄生虫病等。
药物因素
常见的一些药物含有不良反应,这些不良反应可造成眩晕症。
位置性眩晕
在某一特定体位或头位发生的眩晕,多由囊斑病变所致。
眼性眩晕
多见于屈光不正、眼肌病、眼压异常等眼部疾病或视觉功能障碍。
按病变部位及发病原因对眩晕进行分类:
前庭性眩晕
前庭周围性眩晕
耳蜗前庭疾患,由于梅尼埃病、化脓性迷路炎、特发性突聋、氨基糖苷类耳中毒等原因造成。
前庭疾患,由于良性阵发性位置性眩晕、晕动病、前庭神经炎等原因造成。
前庭中枢性眩晕
椎基底动脉短暂缺血性眩晕、锁骨下动脉盗血综合征、肿瘤、外伤、听神经瘤、脑外伤、多发性硬化等原因造成。
非前庭性眩晕
包括眼性眩晕、颈源性眩晕、循环系统疾病、血液病内分泌及代谢性疾病。
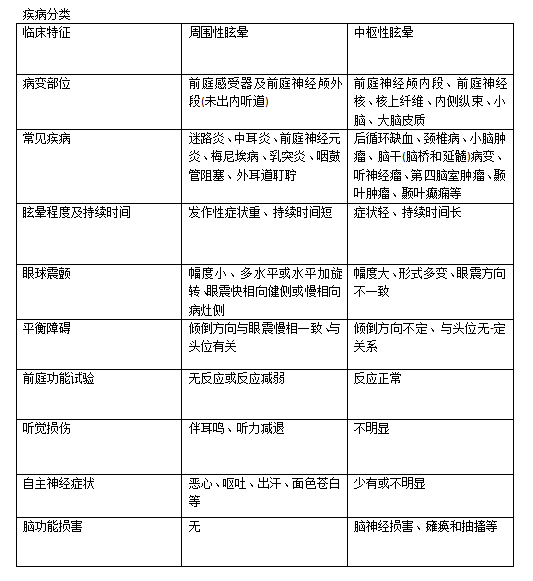
周围性眩晕
眩晕为剧烈旋转性,持续时间短,头位或体位改变可使眩晕加重明显。
眼球震颤,眼震与眩晕发作同时存在,数小时或数日后眼震可减退或消失。头位诱发眼震多为疲劳性。
平衡障碍,多为旋转性或上下左右摇摆性运动感,站立不稳,自发倾倒,静态直立试验多向眼震慢相方向倾倒。
自主神经症状,如恶心、呕吐、出汗及面色苍白等。
常伴耳鸣、听觉障碍,而无脑功能损害。
中枢性眩晕
眩晕程度相对地轻些,持续时间长,为旋转性或向一侧运动感,闭目后可减轻,与头部或体位改变无关。
眼球震颤粗大,可以为单一的垂直眼震和(或)水平、旋转型。
平衡障碍,旋转性或向一侧运动感,站立不稳,多数眩晕和平衡障碍程度不一致。
自主神经症状不如周围性明显。
无半规管麻痹、听觉障碍等。
伴脑功能损害,如脑神经损害、眼外肌麻痹、面舌瘫、球麻痹、高颅压等。
前庭神经病变患者,可能出现耳鸣、听力下降,同时还可能出现恶心、呕吐等。
眼源性病变患者,在眩晕症的同时多伴有视力下降等情况。
神经系统病变患者,可能出现头痛、复视、肢体无力、共济失调等表现。
耳聋
患者反复眩晕,可能出现耳聋耳鸣的现象,及时治疗可有效控制。
焦虑症
若眩晕症反复发作,不能及时治愈,病情迁延,患者可能会并发焦虑症,严重影响日常生活。
当出现眩晕伴复视、共济失调、肢体无力症状等脑部症状时应该立即就医。
当出现有耳鸣、耳聋等症状时应该及时就医。
当有晕厥迹象,如眼前发黑等症状的时候应该及时就医。
当出现眼前突然黑蒙,站立不稳的时候应该及时就医。
患者年龄?
眩晕持续多长时间?
眩晕的诱因是什么?(如转头、蹲起)
出现眩晕症多长时间了?
是否有其他伴随症状?(如耳鸣、耳聋、下肢无力等)
体格检查
全身检查
注意有无视力异常、贫血、高血压、动脉硬化、中毒、感染等。
常规耳科检查
主要检查听力及有无内耳疾病。
神经系统检查
注意有无神经系统定位体征和精神症状。常用的检查方法有共济运动是否协调,如跟膝胫试验,闭目难立征,直线行走试验等及有无面部神经麻痹等。
眼征
是否有眼震,眼震的性质及有无眼球运动障碍等。
电测听、听觉、脑干及体感诱发电位
可用以判断有无前庭神经系统功能损伤,区分是中枢性还是周围性眩晕。
视力、视野、眼底及眼震电图检查
可用以判断有无前庭神经系统功能损伤。
脑CT或MRI
排除颅内占位、脑血管病、炎症等。经颅多普勒检查脑血管是否有狭窄或痉挛,应注意两侧是否对称等。
脑电图检查
当患有癫痫、脑肿瘤、脑梗死、脑部外伤等病时,会出现各自所特有的波型,这种波型是健康人所没有的。所以此项检查可诊断出哪个部位出现了疾病。还有对诊断失眠症、痴呆等也是有效的。癲痫的主要波型有散发性棘波、散发性尖波、棘慢波或尖慢波综合、多棘波群等,脑电图对颅内占位性病变、颅脑外伤、颅内炎症、精神病的诊断也有帮助。
前庭功能检查
行走试验
是一种动平衡功能检查法,受试者闭眼,向正前方行走5步,继之后退5步,前后行走5次。观察其步态,并计算起点与终点之间的偏差角。偏差角>90°者,示两侧前庭功能有显著差异;或受试者闭目向前直线行走,迷路病变者偏向前庭功能弱的一侧,此法对平衡功能障碍和平衡功能恢复程度的判定有较大的临床意义。
瘘管试验
将鼓气耳镜紧贴于受试者外耳道内并交替加、减压力,观察眼球运动情况和有无眩晕。若出现眼球偏斜或眼震并伴有眩晕感,为瘘管试验阳性;仅感眩晕而无眼球偏斜或眼震者为弱阳性,示有可疑瘘管,无任何反应为阴性,当迷路瘘管位于外半规管中段(壶腹之后),压力使内淋巴液流向前庭,壶腹毛细胞兴奋,出现快相向同侧的眼震;反之,当瘘管位于外半规管前近前庭处,压力使内淋巴从前庭向外半规管流动,外半规管功能受抑制,出现快相向对侧的眼震。
自发性眼震
检查者在受试者前方40~60cm,用手指引导其向左、右、上、下及正前方注视,观察其眼球运动,眼球移动偏离中线的角度不得超过30°,以免引起生理性终极性眼震,观察有无眼震及眼震的方向、强度等,眼震强度可分为3度。
眩晕症是一组以眩晕为表现的临床综合征,最终的诊断是要确诊引起眩晕症的具体病因。通过详细询问病史、查体、实验室检查和影像学检查,明确眩晕是什么疾病所致。
头昏
表现为头重脚轻、步态不稳等。
镇静、休息
偶然性眩晕症无需特殊处理可对症治疗和休息,频发眩晕症应就诊检查病因。
病因治疗
前庭功能尚属可逆损害性眩晕这一类预后较好,如良性阵发性位置性眩晕、浆液性迷路炎等。治疗应针对病因,如控制炎症等治疗,一旦病因解除,眩晕消失,前庭功能可恢复。
前庭功能一次性损害不可逆转的眩晕征,如化脓性迷路炎、突聋、前庭神经元炎等,病因虽除,迷路或前庭功能完全破坏,前庭功能不能恢复,需依靠前庭中枢代偿消除眩晕,可通过控制炎症以进行病因治疗。
病因难治的前庭功能波动性损害或不可逆性损害如动脉硬化或高血压、颈椎病导致的眩晕等,治疗效果差。保守治疗无效、有手术指证者可行外科治疗。
对症治疗
眩晕发作时卧床
避免声光刺激,解除思想顾虑。
前庭神经镇静药
异丙嗪、地西泮等,控制癫痫发作等。
防止呕吐制剂
阿托品、山莨菪碱,控制眩晕的并发症呕吐等。
利尿及脱水药
速尿、甘露醇等。
血管扩张药
银杏叶提取物、丹参、川芎嗪等,可改善脑供血不足。
激素类
泼尼松、地塞米松,以控制炎症。
维生素类
例如维生素C、维生素E等药物。
吸氧
突发性耳聋可予高压氧治疗。
其他治疗
眩晕症病因复杂,牵涉学科广泛,但有些眩晕疾病,如良性阵发性位置性眩晕可通过复位治疗,达到痊愈,治疗效果好。手术治疗眩晕类疾病必须有明确适应症。
眩晕症急性期,应适当控制水和盐的摄入量,多摄入营养丰富且清淡的饮食,同时避免进食辛辣、刺激性食物等。
眩晕症病人饮食以清淡和营养均衡为主,适量摄入蛋类、瘦肉、青菜及水果。营养丰厚的食物,可补充身体之虚,使气血旺盛,脑髓充实。对因贫血、白细胞减少症或慢性消耗性疾病所引起的眩晕症,尤应以营养调理为主。
忌食肥甘辛辣之物,如肥肉、油炸物、酒类、辣椒等。
在眩晕症的急性发作期,应适当控制水和盐的摄入量。
眩晕症患者在生活上进行相应的护理,可以把诱发眩晕症的因素降低到最低限度,对症状的消除或疾病的恢复,均有一定的促进作用。
卧床休息。
监测生命体征变化。
遵医嘱使用药物,并观察药物疗效与副作用。
保持周围环境无障碍物,注意地面防滑。
将患者经常使用的物品放在患者容易拿取的地方。
密切关注患者眩晕症的次数以及是否频繁等,记录发作背景,以及是否伴有耳鸣、耳聋、下肢乏力其他可能出现的伴随症状等。
眩晕症患者可能会出现精神过度紧张、焦虑,家人应细心、耐心安慰,消除其紧张焦虑情绪,使患者配合医生治疗。
患者应保持心情舒畅。
发作时应卧床休息,室内宜安静,空气要通畅,光线尽量暗些。避免刺激性食物及烟酒,饮食宜少盐。
发作间歇期不宜单独外出,以防事故。
进行适度体育锻炼,多参加一些简单的娱乐活动。
工作与生活中不要过于忧虑,不要给自己添加很重的心理压力。
参考文献
[1]贾建平.神经病学.第3版[M].北京:人民卫生出版社.2018:143-149.
[2]陈灏珠,林果为等.实用内科学.第15版[M].人民卫生出版社.2017:2776-2784.
