多胎妊娠
一次妊娠宫腔内同时有两个或两个以上胎儿时称为多胎妊娠(multiplepregnancy),以双胎妊娠(twinpregnancy)多见。近年辅助生殖技术广泛开展,多胎妊娠发生率明显增高。多胎妊娠的原因多与年龄、遗传因素有关,也可能是药物作用所致。
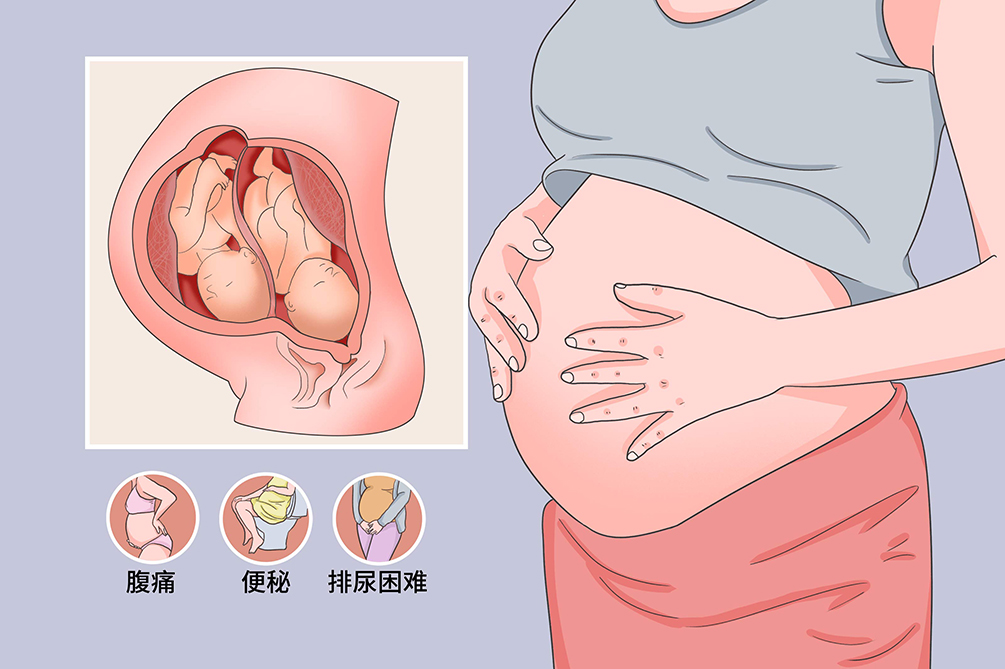
多胎妊娠易引起妊娠期高血压疾病、妊娠期肝内胆汁淤积症、贫血、胎膜早破及早产、胎儿发育异常等并发症。单绒毛膜双胎还可能合并双胎输血综合征、选择性生长受限等特殊并发症,因此双胎妊娠属高危妊娠范畴。
多胎妊娠的治疗目的为针对各种并发症,需仔细分析原因,并结合孕妇实际情况采取处理措施,从而改善多胎妊娠预后,降低围生儿死亡率。
防治早产是多胎妊娠产前监护的重点,多胎妊娠孕妇应增加每日卧床体息时间,减少活动量,早产若发生在34周以前,应给予宫缩抑制剂。一旦出现宮缩或阴道流液,应住院治疗。
- 就诊科室:
- 产科、急诊科
- 疾病别称:
- 无
- 是否常见:
- 是
- 伴随症状:
- 腹痛、便秘、排尿困难、恶心、呕吐
- 好发疾病:
- 无
- 治疗周期:
- 视情况而定,一般在保证母儿安全的情况下直到妊娠终止
- 常用药物:
- 硫酸镁、盐酸利托君、拉贝洛尔、地塞米松
- 常用检查:
- B型超声检查、产科检查、绒毛膜性检查
- 是否严重:
- 视情况而定,根据是否合并严重并发症判断。
- 重要提醒:
- 多胎妊娠属于高危妊娠,一旦出现腹痛、阴道流血、流水,且合并有并发症时,一定要及时就诊,在就医途中保持头低臀高位,避免脐带脱垂,以保证母儿安全。
多胎妊娠目前认为一般不是疾病原因导致。
多胎妊娠与遗传因素有关,有多胎妊娠家族史的孕妇,其多胎妊娠的概率较高。
多胎妊娠受年龄和产次的影响,年长经产妇女多胎妊娠率较高。
促排卵药物对多胎妊娠有一定影响。
双卵双胎
双卵双胎是两个卵子分别受精形成的双胎妊娠,占双胎妊娠的70%。两个卵子分别受精形成两个受精卵,各自的遗传基因不完全相同,故形成的两个胎儿有区别,如血型,性别不同或相同,但指纹、外貌、精类等多种表型不同。胎盘多为两个,也可融合成一个,但血液循环各自独立。
单卵双胎
单卵双胎由一个受精卵分裂形成的双胎妊娠,占双胎妊娠的30%。一个受精卵即分裂形成两个胎儿,具有相同的遗传基因,故两个胎儿性别、血型及外貌等均相同。由于受精在早期发育阶段发生分裂的时间不同,形成下述4种类型,双羊膜囊双绒毛膜单卵双胎、双羊膜囊单绒毛膜单卵双胎、单羊膜囊单绒毛膜单卵双胎以及联体双胎。
多胎妊娠在孕早期有恶心、呕吐等早孕反应。随着孕周的增加,孕晚期会有腹痛、便秘、排尿困难等,与增大子宫压迫直肠、膀胱有关。
合并妊娠期高血压疾病患者,可能会出现蛋白尿,胸憋闷不适、气急,头晕、头痛,视物模糊等,同时还可能出现全身水肿等。
合并妊娠期肝内胆汁淤积症患者,可以有瘙痒、黄疸、皮肤抓痕,一般无明显消化道症状,少数孕妇出现上腹不适,轻度脂肪痢。
合并贫血患者,可表现为乏力、头晕、心悸、气短、皮肤黏膜苍白等,有时会伴有消化道恶心、呕吐等消化道症状。
妊娠期高血压疾病
比单胎妊原多3-4倍,且发病早、程度重,容易出现心肺并发症。
妊娠期期肝内阻汁积症
发生率是单胎的2倍,胆酸常高出正常值10倍以上,易引起早产、胎儿窘迫,死胎、死产,围产儿死亡率增高。
贫血
是单胎的2.4倍,与铁及叶酸缺乏有关。
羊水过多
发生率约12%,单卵双胎常在妊娠中期发生急性羊水过多,与双胎输血综合征及胎儿畸形有关。
胎膜早破
发生率约达14%,可能与宫腔内压力增高有关。
宫缩乏力
子宫肌纤维伸展过度,常发生原发性宫乏力,致产程延长。
胎盘早剥
是双胎妊产前出血的主要原因,可能与妊期高血压疾病发生率增加有关。第一胎儿娩出后,宫腔容积骤然缩小,是胎盘早剥另一常见原因。
产后出血
经阴道分娩的双胎妊娠平均产后出血量500ml,与子宫过度膨胀致产后宫缩乏力及胎盘附着面积增大有关。
流产
高于单胎2~3倍,与胚胎畸形,胎盘发育异常、胎盘血液循环障碍、宫腔内容积相对窄可能有关。
腹痛,阴道流血、流水。
胎动较前减少或者过频。
伴有、头晕、头痛,视物模糊、全身重度水肿。
2.如果为胸憋闷不适、气急、呼吸困难,应及时前往急诊科就诊。
患者年龄?
月经及婚育史,明确是否存在前次剖宫产或者子宫手术等高危因素?
末次月经以及预产期是什么时间?
是否按时产检?
是否有什么其他症状?(如出血、头晕、眼花、胸憋闷不适、浑身乏力等)
实验室检查
常规检查
血常规、尿常规、肝功能、肾功能、电解质、凝血功能。
甲状腺功能
评估是否需要补充甲状腺素,以免影响胎儿智力发育。
血人绒毛膜促性腺激素
受精卵着床不久,即可检测出血液中人绒毛膜促性腺激素水平升高,有助于早期妊娠的诊断。
产科检查
妊振中晚期腹部四步触诊法可触及多个小肢体或3个以上胎极,不同部位可听到两个胎心或3个以上胎心。
超声检查
妊娠35日后,宫腔内可见两个及两个以上妊娠囊;妊娠6周后,可见两个及两个以上原始心管博动。
绒毛膜性判断
在6~10周之间,可通过宫腔内孕囊数目进行绒毛膜性判断。
通过病史及临床表现,双卵双胎多有家族史,妊振前曾用促排卵药或体外受精多个胚胎移。
产科检查,子宫大于停经周数,妊振中晚期腹部可触及多个小肢体或3个以上胎极,胎头较小,与子宫大小不成比例;不同部位可听到两个胎心或3个以上胎心。
超声检查,妊娠35日后,宫腔内可见两个及两个以上妊囊;妊娠6周后,可见两个及两个以上原始心管博动。可筛查胎儿结构畸形,超声还可帮助定胎儿的胎位。
绒毛膜性判断,由于单绒毛膜性双胎特有的并发症较多,因此在妊娠早期进行绒毛膜性判断非常重要。在6~10周之间,可通过宫腔内孕囊数目进行绒毛膜性判断。在妊娠6~10周之间,可通过宫腔内孕囊数目进行绒毛膜性判断,若宫腔内有两个孕囊,为双绒毛膜双胎;若仅见一个孕囊,则单绒毛膜性双胎可能性较大。妊娠10~14周之间,可以通过判断胎膜与胎盘插入点呈“双胎峰”或者“T”字征来判断双胎的绒毛膜性。前者为双绒毛膜性双胎,后者为单绒毛膜性双胎。
葡萄胎
子宫大于停经月份,与多胎妊娠相似,但葡萄胎停经后多有不规则阴道流血,在早期出现子痫前期症状,阴道排出葡萄样水泡组织等可以鉴别。此外超声检查无孕囊或心管博动,宫腔内充满不均质密集状或短条状回声,呈“落雪状”,可以鉴别。
多胎妊娠应该注意多休息,以左侧卧位为主,体息可減少体力消耗,同时左侧卧位有利于改善胎儿宫内缺氧,此外要注意保持心情愉悦,加强营养。
一般治疗
进行吸氧、胎心监护、左侧卧位等对症和病因治疗。
并发症治疗
胎膜早破
与单胎妊娠妇女相比,多胎妊娠妇女妊娠期子宫过度膨胀,加上羊水过多,会增加子宫腔压力,从而出现胎膜早破,导致早产。妊娠期间禁止性生活,如发现早产征兆,可根据个体情况采用宫缩抑制剂,如硫酸镁或盐酸利托君。若不到35周就分娩,可采用地塞米松促胎肺成熟,固尔苏气管内给药,降低早产儿肺透明膜病的发生率。
贫血
多胎妊娠母体血浆容量至少比单胎妊娠高10%,而母体红细胞增长速度较慢,同时对叶酸、铁等物质的需要也随之增长,极易出现贫血。双胎妊娠贫血发生率约为40%,而3胎、4胎妊娠则分别达到了70%、75%,甚至更多。当出现贫血后,母体多系统都将受到很大损害,对胎儿生长极为不利,易引发产后出血、胎儿生长受限、心力衰竭及抑郁症等病症。妊娠期间需合理补充各类营养物质,叶酸、铁、蛋白质摄入量要适当增加。实时监测和观察妊娠妇女血红蛋白的变化情况,较为严重者需及时住院进行治疗。
羊水过多
羊水是妇女妊娠期间子宫羊膜腔内的液体,是维持胎儿生命的重要成分,妊娠初期多来自母体血浆,后期呼吸系统、胎盘面、脐带、胎儿尿液等都可能成为羊水来源。双胎妊娠羊水过多发生率在10%左右,明显高于单胎妊娠,而且单卵双胎要高于双卵双胎,因为单卵单绒毛膜双胎出现双胎输血综合征的几率较高,以至于胎儿血容量和尿液增多,从而导致羊水过多。出现羊水过多时应排除胎儿畸形,结合孕周、羊水过多程度制订相应的处理方案。若程度较轻,一般无需做特殊处理;程度较重时,可适量予以吲哚美辛治疗;若是急性羊过多,可适量穿刺放羊水(1500~2000ml),以保护母体安全。
子痫前期
属于妊娠期高血压疾病的一种状况,指孕妇孕前血压正常,但妊娠20周后出现高血压、蛋白尿等症状,又分为轻度子痫前期和重度子痫前期。治疗时需遵循“休息、镇静、解痉”的基本原则,有指征地降压、利尿,同时密切监测母胎情况,适时终止妊娠。患者应有足够的休息时间,摄入充足的蛋白质和热量;若采用硝苯地平、拉贝洛尔等降压药物进行降压治疗时,需保证血压≥130/80mmHg,多胎妊娠者水钠潴留较为严重,应慎用扩容疗法,以防出现肺水肿、脑水肿等并发症。
多胎妊娠孕期需要加强营养,针对出现的并发症,进行针对性的饮食控制,切忌高盐、高糖饮食,避免妊娠期高血压及妊娠期糖尿病的发生。注意少量多餐,多食易消化饮食,避免进食辛辣、刺激性食物等。
多胎妊娠补充足够营养,进食含高蛋白质、高堆生素以及必需脂酸的食物,如蛋奶、肉类、水果,蔬菜等。
孕期应注意补充富含铁的食物,如猪肝、瘦肉、菠菜,预防贫血及妊娠期高血压疾病。
多胎妊娠在生活上进行相应的护理,可以把多胎妊娠并发症的概率降到最低,对症状的消除,均有一定的促进作用,以保证母儿安全。
多胎妊娠由于宫颈压力较大,多胎妊娠者需要足够的休息,并采取左侧卧位,以减轻腔静脉承受的压力,而且子宫胎盘血流量的增加有利于胎儿生长。
多胎妊娠应加强监护增加检查次数,及时观察妊娠者不良反应,积极处理,避免生殖道感染及宫腔感染的发生。
密切关注胎儿胎动情况,一旦有胎动减少或者过频,一定要及时就诊,此外如有并发症,如子痫前期,一定要检测血压,一旦有头晕、头痛、视物模糊等及时就医。
多胎妊娠率增长的同时,危险性也随之增加,妊娠期、产前、产后都可能会出现各种并发症,威胁到母体安全。所以在妊娠期间必须重视并发症的观察,同时予以对症处理及心理疏导,减轻孕妇身心压力,降低并发症发生率。
多胎妊娠目前无法预防,若情况不允许,如孕妇体型瘦小、身体虚弱、年龄较大等,可在妊娠早期行减胎术或提前考虑终止妊娠。临床对于多胎妊娠,更多需要考虑的是对其并发症的预防。多胎妊娠可能本身并不会对孕妇产生不利影响。
参考文献
[1]妇产科学.谢幸,孔北华,段涛主编.第9版.人民卫生出版社,2018
[2]姜丽敏.多胎妊娠分娩时机与分娩方式分析[J].当代医学,2016,22(28):71-72.
[3]王宁宁.多胎妊娠发生的原因及母体并发症处理分析[J].中国当代医药,2015,22(20):57-59.
[4]黄林环,王子莲.多胎妊娠的孕期监护[J].实用妇产科杂志,2019,35(09):647-650.
