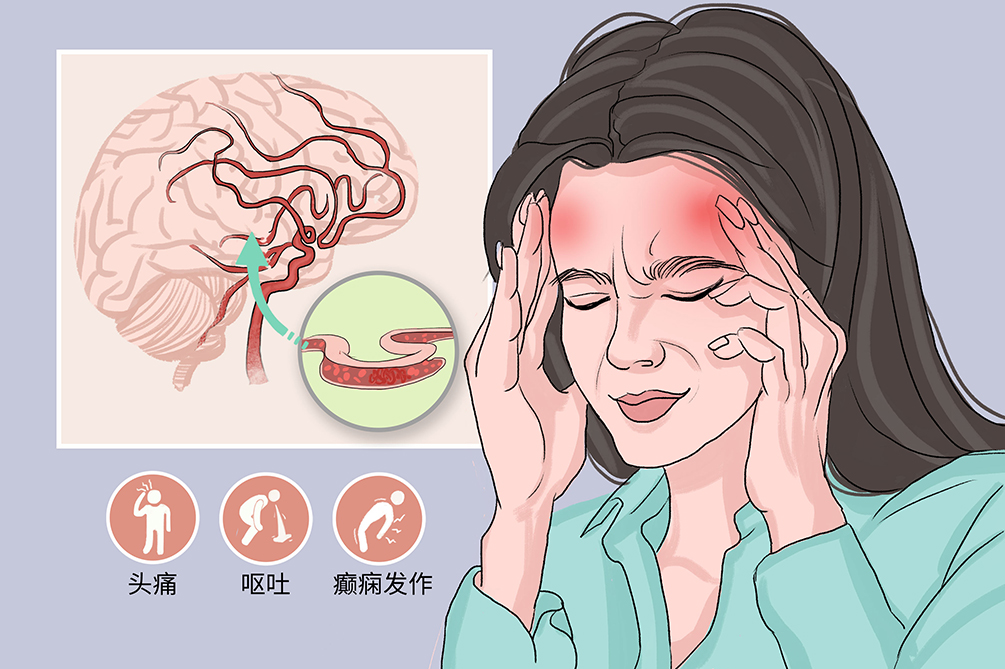
颅内静脉血栓形成是由多种原因所致脑静脉回流受阻的一组血管疾病,包括颅内静脉窦和静脉血栓形成。本组病因复杂,发病形式多样,临床表现无特异性,大多有头痛、呕吐、癫痫发作、精神异常、意识混乱、意识模糊、昏迷等症状。总体预后较好,一半以上的患者能够痊愈,死亡率不超过10%。
- 就诊科室:
- 神经内科
- 是否医保:
- 是
- 英文名称:
- Cerebral Venous Thrombosis
- 疾病别称:
- 颅内静脉系统血栓形成
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 脑膜炎、脑脓肿、巨细胞性血管炎
- 治疗周期:
- 6~12个月
- 临床症状:
- 头痛、呕吐、癫痫发作、精神异常、意识混乱、意识模糊、昏迷
- 好发人群:
- 老年人、产褥期妇女
- 常用药物:
- 低分子肝素、华法林
- 常用检查:
- 头颅磁共振、数字减影血管造影检查、脑脊液检查、静脉血管造影检查
海绵窦血栓形成
多由眶周、鼻部及面部的化脓性感染或全身性感染所致,可有面部“危险三角”部位疖肿的挤压史。
上矢状窦血栓形成
上矢状窦受累最常见,多发生于产褥期,常见于产后1~3周的产妇。在妊娠、口服避孕药、婴幼儿或老年人严重脱水、感染或恶病质等情况下也可发生,多为非感染性血栓。
侧窦血栓形成
侧窦包括横窦和乙状窦,因与乳突邻近,化脓性乳突炎或中耳炎常引起乙状窦血栓形成。
大脑大静脉血栓形成
大脑大静脉是接受大脑深静脉回流的主干静脉,大脑大静脉血栓形成多为非感染性静脉血栓。
直窦血栓形成
多为非炎性,病情进展快,迅速累及大脑大静脉和基底静脉。
颅内静脉血栓形成绝大部分归结于各种原因所致的血凝异常,极少数与硬膜穿刺和外伤有关,另有约20%的患者原因不明。
血液高凝状态
如妊娠和产褥期血液高凝状态亦出现此病。
遗传性凝血机制异常
蛋白S、抗擬血酶Ⅲ缺乏,凝血因子Ⅱ、因子Ⅳ基因突变等。
内科疾病
严重脱水、休克、恶病质、心功能不全,一些血液病等常导致血液呈高凝状态、血流淤滞,容易诱发静脉血栓形成。
全身疾病
白塞病、肿瘤、系统性红斑狼疮、肾病综合征、血管炎、溃疡性结肠炎和抗磷脂抗体综合征等。
药物引起
口服避孕药、皮质醇激素和雄激素等,会影响到正常的凝血功能。
感染
头面部的感染性疾病,如中耳炎、鼻窦炎、牙脓肿、扁桃体炎等,通过面静脉直接累及相应海绵窦,或由于感染部位毗邻相应的静脉窦,感染可穿过颅骨到达相应静脉窦,而引起感染性血栓形成。
颅内静脉血栓形的发病率相对较低,约为每年(1.5~2.5)/100万,占所有卒中患者的1%,多见于老年人和产褥期妇女。其临床症状因病因、病变部位不同而表现各异。
老年人
老年人由于年龄大,容易伴发基础疾病,进食差,容易脱水,出现血凝异常。
妊娠、产褥期妇女
妊娠、产褥期妇女,血液处于高凝状态,容易颅内静脉血栓形成。
颅内静脉血栓形成的临床表现复杂而不典型,大多为亚急性或慢性起病。头痛是最常见的症状,见于近90%的病人。颅内静脉血栓形成所致头痛常为弥漫性,且常有数天至数周的进行性加重,少数病人可表现为霹雳样头痛或偏侧头痛。其他常见症状体征包括眼底视神经盘水肿、局灶神经体征、癫痫、意识改变等。
海绵窦血栓形成
常急性起病,出现发热、头痛、恶心、呕吐、意识障碍等感染中毒症状,眼眶静脉回流障碍可致眶周、眼睑、结膜水肿和眼球突出,还有瞳孔散大、光反射消失、眼睑下垂、复视等。进一步加重可引起视神经盘水肿、视力障碍。
上矢状窦血栓形成
急性或亚急性起病,最主要的临床表现为颅内压增高症状,如头痛、恶心、呕吐、视神经盘水肿等。33%的患者仅表现为不明原因的颅内高压,视神经盘水肿可以是唯一的体征。上矢状窦血栓形成患者,可出现癫痫发作或精神障碍。老年患者一般仅有轻微头昏、眼花、头痛、眩晕等症状,诊断困难。腰穿可见脑脊液压力增高,蛋白和白细胞也可增高。
侧窦血栓形成
表现为头痛、呕吐、视神经盘水肿、吞咽困难、饮水呛咳、声音嘶哑、心动过缓和耸肩转头无力等症状,还有发热、寒战、外周血白细胞增高。患侧耳后乳突部红肿、压痛、静脉怒张等。
大脑大静脉血栓形成
多表现为头痛、呕吐、视神经盘水肿、嗜睡、精神症状、反应退钝、记忆力和计算力及定向力减退、手足徐动或舞蹈样动作等锥体外系表现。病情危重,严重时出现昏迷、高热、痫性发作、去脑强直,甚至死亡。
直窦血栓形成
临床少见但病情危重,多为急性起病,主要表现为无感染征象的高热、意识障碍、癫痫发作、颅内高压、脑疝等,常很快进入深昏迷、去大脑强直、去皮质状态,甚至死亡,部分以突发幻觉、精神行为异常为首发症状。存活者多遗留有手足徐动、舞蹈样动作等锥体外系症状。
炎性颅内静脉血栓形成常见并发症有脑膜炎、脑脓肿、颈内动脉炎、垂体感染、坏死、功能减退、水潴留、低钠血症等。
炎性颅内静脉血栓的形成同时可出现原发病的表现,如非特异性炎症、胶原组织病、巨细胞性血管炎、慢性感染性疾病等。
颅内静脉血栓形成的治疗主要是及早进行抗凝治疗,越早越好,同时给予退热、脱水降颅压等治疗。
孕产妇要定期到医院做检查,发现有慢性头痛等症状,需要医生进一步检查,排除颅内静脉血栓形成。
发现老年人、孕产妇出现记忆力下降、反应迟钝、精神行为异常等,高度怀疑颅内静脉血栓形成时,应及时就医。
孕产妇以及长期口服雌激素、类固醇激素的人群,如出现痫性发作、剧烈疼痛、昏迷,应立即就医。
颅内静脉血栓形患者出现头痛、视物模糊、局灶性神经功能缺损、癫痫发作、颅内高压、精神改变和不明原因的脑膜动静脉瘘患者应立即去神经内科就诊。
头痛持续多久了?
目前都有什么症状?(如头痛、发热、恶心、视力下降等)
是否有以下症状?(如记忆力下降、反应迟钝、精神行为异常等)
既往有无其他的病史?(如血液系统疾病、心功能不全、系统性红斑狼疮、肾病综合征、血管炎等)
既往有长期服药史?(如口服避孕药、皮质醇激素和雄激素等)
是否为怀孕或者产褥期?
体格检查
明确体温、心率、眼底情况,评估记忆力及计算力如何,有无视力下降、眼球活动障碍、面瘫等症状。
头颅影像学检查
头颅磁共振检查正常不能排除颅内静脉血栓形成,头颅CT增强时可显示脑静脉窦壁强化,呈高密度,与腔内低密度形成对比,又称“空三角征”。在非增强的冠状层面显示出上矢状窦的后部为高密度的三角形影像,提示为新鲜血栓。
头颅磁共振静脉血管造影检查
主要直接征象为脑静脉、脑静脉窦内血流高信号缺失,间接征象为病变远侧侧支循环形成、深静脉扩张或其他引流静脉显现,为临床诊断的主要手段。
数字减影血管造影检查
是诊断颅内静脉血栓形成的“金标准”,表现为病变的静脉窦在静脉时相不显影。
脑脊液检查
早期主要是颅内压增高,细胞数和生化指标常在正常范围,中后期脑脊液蛋白常轻中度增高。伴有出血者脑脊液可见红细胞,蛋白可以明显升高。此外,化脓性血栓形成可见中性粒细胞数增多。
对单纯颅内压增高,伴或不伴神经系统局灶体征者,或以意识障碍为主的亚急性脑病患者,均应考虑到脑静脉系统血栓形成的可能。
腰椎穿刺脑脊液压力增高,部分有细胞数增高。
头颅影响学检查可见阳性表现。
颅内静脉血管造影检查,可见脑静脉窦内血流高信号缺失,间接征象为病变远侧侧支循环形成、深静脉扩张或其他引流静脉显现,可以明确诊断。
脑出血
多于活动中或情绪激动时起病,多有高血压病史,病情进展快,头痛、恶心、呕吐多见,常岀现意识障碍、偏瘫和其他神经系统局灶性症状,头颅CT有助于明确诊断。
蛛网膜下腔出血
各年龄组均可见,以青壮年多见,多在动态时起病,病情进展急驟,头痛剧烈,多伴有恶心、呕吐,多无局灶性神经功能缺损的症状和体征,头颅CT及脑脊液检査有助于明确诊断。
化脓性脑膜炎
多呈暴发性或急性起病,全身感染中毒症状重,颅内压增高症状和脑膜剌激征明显,可有脑实质受累表现,腰椎穿刺颅内压多明显增高,脑脊液外观混浊或呈脓性,白细胞明显増高,以中性粒细胞为主,蛋白含量较高,糖及氯化物含量降低,影像学可见幕上沟囯表面软脑膜及蛛网膜弥漫性线状或条索状明显强化。
颅内静脉血栓形成的治疗主要包括针对基础疾病的治疗、静脉血栓本身的治疗以及对症治疗,其中抗凝治疗越早,效果越好。
感染性患者,应根据不同的病原体及早选用敏感、足量、足疗程的抗生素治疗。
严重脱水者应进行补液,维持水、电解质平衡。
有自身免疫性疾病,如系统性红斑狼疮、白塞病者,可予以激素治疗。
对于血液系统疾病应给予相应的治疗。
血黏度增高者,采用扩容、降低血黏度等治疗。
低分子肝素
开始治疗时可以选择低分子肝素皮下注射,但应注意存在颅内出血的危险,故用药前和用药期间应监测凝血时间和部分凝血活酶时间。
华法林
远期治疗可选用口服抗凝药华法林,应检测INR,根据情况调整剂量,目标国际标准化比值为2.0~3.0,维持6~12个月。
尿激酶
尿激酶溶栓治疗可以作为抗凝治疗后病情仍继续恶化的第二选择,但尚无证据表明其治疗优于抗凝治疗。
对于抗凝治疗和溶栓治疗无效的患者,可以考虑血管介入静脉内导管机械性溶栓治疗和血管成形术等。
颅内静脉血栓形成总体预后较好,一半以上的患者能够痊愈,死亡率不超过10%,少数有复发。预后不良的因素包括高龄、伴发颅内出血、癫痫发作、昏迷、精神障碍、脑深静脉血栓形成、后颅窝病灶、原发病灶加重或出现新发病灶,以及中枢神经系统感染、肿瘤等。
颅内静脉血栓形成的患者经过积极的治疗后,一半以上能够痊愈。
治愈患者不影响预期寿命,对于病情严重者有生命危险,死亡率不超过10%。
患者国际标准化比值达标后,一般建议1~3月复诊,了解血凝情况和病情变化。
颅内静脉血栓形成患者大多有恶心、呕吐或者意识障碍,对于昏迷不能进食者,需要保证静脉营养和水分的摄入,对于可以进食的脱水患者,鼓励适当多饮水。
对于感染性不能进食刺激性食物,以免加重感染,使感染病灶迁延不愈。
对于脱水导致的颅内静脉血栓形成患者,在静脉补液的同时,鼓励其适当的饮水,可以适当进食水果。
忌食生冷硬食,尤其是老年人和产褥期妇女,容易引起胃肠功能紊乱,影响疾病愈合。
注意观察颅内静脉血栓形成患者体温的变化,发热患者要穿宽松的衣服;了解患者每日的进食、饮水量、大小便的情况;室内定时通风,保证空气流通。
了解抗凝药物的作用、剂量、用法、不良反应和注意事项,指导病人正确服用。
内衣勤换洗,尤其是高热出汗、呕吐患者。保持皮肤、头发的清洁。
患者用药期间一定要观察大便的颜色、刷牙时是否有牙龈出血、是否有自发性鼻出血,如有出血现象,要及时复诊。
颅内静脉血栓形成主要是和血凝异常有关,所以对于有血液系统疾病、结缔组织病的患者以及妊娠期和产褥期妇女,定期监测血凝指标,预防颅内静脉血栓形成。
避免再高温环境中逗留,出汗多者,应及时适当补充水分。
对于头面部感染患者,如中耳炎、鼻窦炎、牙脓肿、扁桃体炎,要及时治疗。危险三角区域内的小疖肿,避免挤压。
积极治疗原发疾病。
采取健康的避孕方式,避免使用口服避孕药。
参考文献
[1]吴江,贾建平.神经病学[M].八年制第3版.人民卫生出版社,2015:202.
[2]贾建平.神经病学[M].第9版.人民卫生出版社,2018:225.
