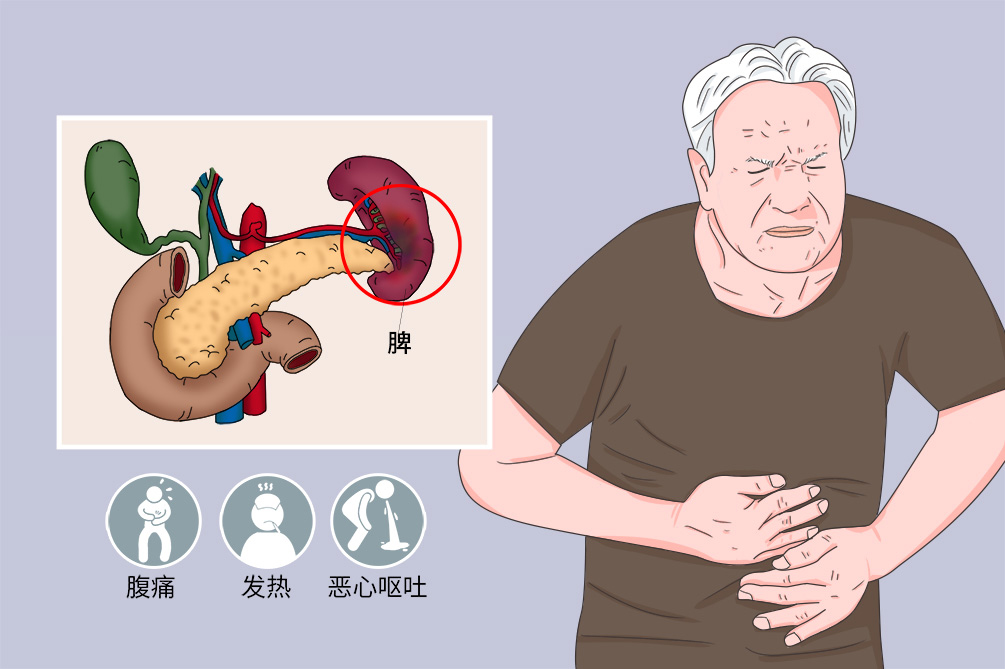
脾梗死是指脾动脉或其分支血管阻塞(因为脾动脉是没有交通的终末动脉),导致受累血管所供血部位的缺血坏死,引起脾梗死的疾病常为二尖瓣疾病、骨髓增生性疾病、动脉炎、脾动脉瘤、动脉粥样硬化等疾病。当有门静脉高压等导致的脾大时,更易出现脾梗死。患者典型症状是腹痛,还可有食欲不振、恶心、呕吐、寒战、发热等症状。治疗主要是针对引起脾梗死的基础疾病的治疗,预后也与基础疾病密切相关。
- 就诊科室:
- 消化内科、急诊科
- 是否医保:
- 是
- 英文名称:
- Splenic infarction
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 脾破裂、大出血、失血性休克
- 治疗周期:
- 长期治疗/短期治疗
- 临床症状:
- 中上腹部疼痛、发热
- 好发人群:
- 慢性粒细胞白血病患者、心房颤动患者、心力衰竭患者
- 常用药物:
- 阿司匹林、左氧氟沙星
- 常用检查:
- 体格检查、B超检查、CT检查、实验室检查
心源性脾梗死,由心脏疾病引发的脾梗死,如心律失常、心脏瓣膜病等。
外伤性脾梗死,车祸等外伤导致的脾梗死。
血液系统疾病引发的脾梗死,如淋巴瘤、白血病等。
感染性疾病引发的脾梗死,如传染性单核细胞增多症及肺炎等。
肿瘤,如胰腺癌。
脾动脉分支是一种不存在交通支的终末动脉,故任何能引起动脉栓塞的疾病均易致其梗死;脾梗死的常见病因有多种,可见于血液病,如淋巴瘤、白血病等。本病好发于血液疾病患者、心源性脾梗死等患者,还可能因药物、年龄等因素诱发。
脾梗死常见的原因有很多,脾梗死在临床上涉及循环、血液、消化、普外等多学科。
血液系统疾病
如淋巴瘤、慢性粒细胞白血病等,可能是肿瘤所致高凝状态以及由于肿瘤负荷,脾脏增长过大,导致局部组织灌注不足,继发脾梗死。
心脏系统疾病
如心律失常、心脏瓣膜病等。心律失常或心脏瓣膜病会导致主动脉瓣开放受限,关闭不全,造成主动脉瓣口出现大量反流,影响血流动力学,而血流高速处容易引起细菌大量附着繁殖,进而引起赘生物形成,赘生物一旦脱落可能会阻塞脾动脉,导致脾梗死。
医源性因素
医源性脾梗死多是进行保脾的胰体尾手术,术后易继发脾梗死。
自身免疫性疾病
如血管炎、淀粉样变、系统性红斑狼疮等。自身免疫性疾病导致脾梗死的机制可能是抗原抗体复合物广泛沉积于血管壁,免疫损伤导致血管壁及间质纤维素样坏死性炎,累及脾脏血管能导致栓塞,诱发脾梗死。
外伤
因车祸等致腹部受伤,外伤可能直接造成了脾灶性小微血管壁损伤,或者损伤当时的小微血管痉挛也可导致供血中断,发生缺血再灌注,可间接造成相应血管壁损伤;另外,血管壁损伤可导致形成微小血栓阻塞血管。
感染
如感染性心内膜炎,会导致血液黏稠度增大,血流缓慢。
血栓
各种原因引发的血栓均易累及脾动脉,导致脾梗死。
年龄
脾动脉作为终末动脉,随年龄增长,血管硬化易致原位血栓形成,造成脾脏缺血发生脾梗死。
脾梗死在临床上少见,好发于一些有基础疾病的患者如镰状细胞贫血、淋巴瘤、慢性粒细胞白血病等血液系统疾病和心脏系统疾病如冠心病、心力衰竭以及系统性红斑狼疮等系统性疾病,老年人因血管硬化更易发生脾梗死。
血液疾病患者
慢性粒细胞白血病患者常常是以白细胞异常增高为临床表现,而脾脏也属于造血器官,当白细胞异常升高的时候,就会出现脾肿大,继而引发脾梗死。
心源性脾梗死患者
冠心病患者和感染性心内膜炎患者,血液黏稠度增大,而房颤和心力衰竭患者,其血流动力学受明显影响,均能诱发栓塞生成,累及脾动脉就会诱发脾梗死。
系统性疾病患者
系统性疾病患者如血管炎、淀粉样变、系统性红斑狼疮等,这些疾病易累及脾脏血管尤其是脾动脉,能导致栓塞的原因较复杂,最终导致脾动脉栓塞,引起脾梗死。
脾梗死可无临床症状,或仅表现为低热,早期脾梗死的临床特点为左上腹疼痛。严重者表现为左上腹剧烈疼痛。有些患者会合并脾破裂、大出血及失血性休克的症状。
腹痛
脾梗死典型症状为腹痛,当梗死面积较大时,表现出中上腹部疼痛或者左侧腰部疼痛,间歇性发作,持续时间可达3个月,有时伴左肩部放射痛。
发热
部分患者有寒战、发热症状,且退烧药治疗不敏感。
食欲不振、恶心呕吐
患者呈间歇性恶心、呕吐,或表现为恶心无呕吐、食欲不振,少数患者可出现腹水。
脾破裂
因外伤导致的血管壁损伤形成微小血栓阻塞血管,会引起脾动脉高压导致脾破裂,部分患者脾实质挫伤,但是包膜完整,出血未直接进入腹腔,所以在受到外伤时不要随意走动,避免大出血。
大出血
脾梗死的梗死灶进一步机化形成瘢痕,会导致脾破裂,引起腹腔大出血甚至休克死亡,但临床上较少见。
失血性休克
患者发生脾梗死后,当梗死灶较大不能自行钙化吸收时,若再在受到刺激,会导致脾破裂发生大出血,失血过多不能及时止血的患者会发生失血性休克。
当患者出现腹痛、发热、伴左肩部放射痛等全身表现时及时就诊,大多数患者优先考虑消化内科。需要做B超检查、CT检查、血液检查及脾动脉造影等检查确诊。脾梗死在诊断时需要与淋巴瘤、脾结核、脾囊肿和脾脓肿鉴别诊断。
当患者出现腹痛,尤其是左上腹疼痛及发热等症状时,并伴有食欲不振、恶心、呕吐、寒战时,应及时就医。
大多数患者优先考虑前往消化内科就诊。
腹痛剧烈时还可优先考虑去急诊科就诊。
目前都有什么症状?(如左上腹包块或左侧腰部疼痛)
症状什么时候开始?
既往有无其他的病史?(如贫血、白血病、冠心病、自身免疫性疾病等)
服用过什么药物吗?
腹痛症状持续多久了?
体格检查
部分患者通过触诊可发现脾大,触及左上腹包块或左侧腰部疼痛。
B超检查
B超检查易发现脾脏病变,B超检查可见脾脏增大或有变形,梗死灶常靠近脾脏前缘,大小不等,多呈楔形或不规则形,内部回声不均匀,可为低回声或无回声区,或有散在的强回声分布于其间。
X线检查
急性期胸片可见左膈抬高和少量胸腔积液,选择性脾动脉造影可见受累动脉中断及三角形无血管区,陈旧性病灶内偶见钙化。
增强CT检查
增强CT检查是诊断脾梗死较为可靠的方法,其诊断阳性率为100%。腹部增强CT检查可见脾实质呈片状或楔形低密度无强化区,其基底近脾的外缘,尖端指向脾门。
核磁共振(MRI)检查
对脾梗死诊断较敏感,信号强度根据梗死时间有不同表现。急性和亚急性梗死区在T,加权像和T,加权像上分别为低信号和强信号区,慢性期在MRI各序列均呈低信号改变。
血液检查
血常规可见有血红蛋白减少、白细胞升高和血小板升高;化验血沉加快。
脾动脉造影
脾动脉造影可确定阻塞的部位及范围,为诊断脾梗死的金标准。
当患者出现左上腹部疼痛伴消化道症状如恶心呕吐时,需要做腹部增强CT检查,观察到有明显的梗死灶时可作为脾梗死的诊断标准,做脾动脉造影可确定脾动脉阻塞的部位及范围,为诊断脾梗死的金标准。
淋巴瘤
脾淋巴瘤患者病变首发于脾及脾门淋巴结,可以有脾脏局部淋巴结、肝或骨髓的累及,但要根据受累部位的大小和情况来推测脾脏是否是原发的。临床主要症状为脾大及伴有腹部不适(餐后明显)、乏力、体重减轻、发热,诊断主要依靠影像学包括B超检查、CT检查和脾动脉造影等,CT及超声均提示脾内占位性病变,对于高度怀疑本病或原因不明的脾肿大患者,建议行穿刺活检,必要时可行手术探查。确诊需靠病理学检查,镜下观察淋巴结结构破坏,瘤细胞呈弥散分布,细胞体积大,核大深染,异型性明显,核分裂象易见。
脾结核
脾结核属于结核病的一种,在我国,虽然结核病较为常见,但脾结核却不多见,大多数脾结核患者都有其他全身性结核病变存在。脾结核的主要临床表现是患者出现低热、腹部胀痛、贫血等,需要做CT检查、超声检查和实验室检查,CT及超声检查显示有结节性病变,结核病灶,无清晰边界,实验室检查可发现血沉变快,行结核杆菌实验可见阳性,必要时活检穿刺,对腹腔液进行细菌培养,如果结核杆菌阳性证明是脾结核。
脾囊肿
脾囊肿可分为真性和假性两种,真性囊肿有皮样囊肿、淋巴管囊肿或寄生虫性囊肿等,其中以包虫病囊肿较为常见;假性囊肿可为损伤后陈旧性血肿或脾梗死后局限性液化而成等,多位于脾被膜下,小的非寄生虫性、非肿瘤性脾囊肿不需治疗。脾囊肿多无临床症状,只有在囊肿较大时压迫周围脏器才产生左上腹隐痛不适、腹胀、消化不良等症状。B超检查、CT检查或核磁共振成像均能明确诊断。B超检查可见形态规整,包膜光滑,下极实质内可见数个大小不等的类圆形无回声区,边界清晰,后方回声增强。
脾脓肿
脾脓肿多来自血行感染,为全身感染疾病的并发症。脾中央破裂有时可继发感染,形成脾脓肿。临床表现为寒战、发热、左上腹或左胸疼痛,左上腹触痛,需要做B超检查、CT检查、X线检查、脾动脉造影和实验室检查。血常规检查显示白细胞增高,核左移伴病毒颗粒,X线检查腹部平片可见脾影增大,左上腹可见扬道外积气或液平面。胸部平片可见左侧膈肌升高,运动受限,左下肺肺炎,胸腔积液等;B超检查可见脾增大,内有呈囊性涟性暗区;CT检查可见脾肿大及液性暗区,以及脓肿的大小、部位及性质。B超检查和CT检查可确定诊断。脾脓肿除抗生素治疗外,如脾已与腹壁粘连,可在超声或CT监视引导下行穿刺抽服或置管引流术,也可行脾切除治疗。
目前认为大部分脾梗死可以自愈或纤维化,病灶不需要特别处理,主要以治疗基础疾病及镇痛、抗感染等对症治疗为主,应用抗凝药、溶栓药和扩血管类药物。脾梗死反复发作、并发脾内大出血、脾破裂及脾脓肿者应考虑行脾切除术。治疗周期与基础疾病密切相关,需要长期治疗或短期间歇性治疗。
大部分原发性脾梗死可以自愈或纤维化,病灶不需要特别处理,按照医嘱,常规服用阿司匹林或左氧氟沙星抗栓抗感染即可。
淋巴瘤
淋巴瘤并发血栓时,以静脉血栓为主,其生存期明显缩短;淋巴瘤合并脾动脉血栓者,行手术治疗切脾,对于淋巴瘤的治疗要进行以化疗为主的化、放疗结合的综合治疗。
心脏瓣膜病
行瓣膜置换术,若瓣膜有赘生物脱落致脾动脉阻塞诱发脾梗死,需行手术取出赘生物。
自身免疫性疾病
口服糖皮质激素、阿司匹林、华法林免疫抑制治疗。
阿司匹林
常规抗血小板治疗,对血小板聚集有抑制作用,能阻止血栓形成,阿司匹林具有较强的镇痛作用。服药期间出现恶心、呕吐、上腹部不适或疼痛、头痛、眩晕、耳鸣、视听力减退等不良症状时及时就医。
左氧氟沙星
常规抗感染治疗,广谱抗菌,抗菌作用强,当服药后出现腹部不适或疼痛、腹泻、恶心或呕吐、头昏、头痛、嗜睡或失眠、皮疹、皮肤瘙痒,偶尔会有癫痫发作、精神异常、烦躁不安、意识混乱、幻觉、震颤等不良反应时,及时就医。
尿激酶
降解血液循环中的纤维蛋白原,起溶栓作用。
外科治疗主要以穿刺引流为主。如果出现液化坏死区域,直径≤5cm可以随诊,不需处理;若直径>5cm,可穿刺引流。
对于梗死面积较大、反复发作且保守治疗无效果的患者,则应首选脾脏切除术。
介入治疗:主要针对心源性脾梗死,适应症是心血管病,一般在大腿根部,穿刺皮肤,将一特制的导管插入股动脉,再插入腹主动脉,最后插入脾动脉,使瘤块缩小,缓解血管阻塞。
大部分脾梗死可以自愈或纤维化,少部分血液系统疾病和系统性疾病易复发。脾梗死患者经过对基础疾病的积极对症治疗,一般不会影响自然寿命。但梗死严重的患者会引发脾破裂、大出血,导致失血性休克甚至死亡,患者需定期复查。
患者能否治愈与基础疾病密切相关,大部分由血栓或感染引起的脾梗死,经常规溶栓和抗感染治疗和科学护理可以治愈,少部分血液系统疾病和系统性疾病易复发。
脾梗死患者经过对基础疾病的积极对症治疗,一般不会影响自然寿命,但如栓塞严重的患者会影响其正常寿命。
患者发生脾梗死后,若梗死灶较大不能自行钙化吸收,会引发脾破裂、大出血,导致失血性休克甚至死亡。
患者行手术治疗后1~2个月复查,需要做B超及实验室检查,观察梗死灶是否钙化吸收,实验室检查白细胞、血小板、血脂、血黏稠度、肝功能等指标是否恢复正常。对于自身免疫性疾病患者,需复查血常规、补体、凝血功能,及脾梗死,若复查血常规正常、补体正常、凝血功能正常,及脾梗死消失则预后良好。
脾梗死的患者多无特殊饮食宜忌,无特殊饮食调理,营养丰富均衡即可。
脾梗死患者应监测凝血功能等项目,服药期间应注意全身有无出血点、牙龈出血。手术后应注意引流管的通畅,及时复查B超,观察梗死灶是否被吸收。
一般脾梗死无需手术治疗可自愈,常规服用抗栓药物,谨遵医嘱按时按量服药,定期监测凝血和B超检查。
手术后应注意引流管的通畅,避免挤压,手术后第一天正常引流量一般不会超过300ml若引流量过多,应及时告知医生。
患者患病期间应注意监测血常规、补体、凝血功能等项目。
当发生脾梗死时一般无需特殊治疗,注意情绪,谨遵医嘱常规抗栓抗感染治疗,防止血管破裂引起大出血。
在服用常规抗栓药物时,一定要注意按医嘱服药。服药期间应定期监测凝血,注意全身有无出血点、牙龈出血,有无血尿、黑便等症状,若出现任何以上不适,及时就医,防止溶栓过度导致出血。
术后注意定期复查B超,观察梗死灶是否被吸收。
对于好发人群应定期体检,防止发生脾梗死。平时注意休息,少抽烟。先天性脾血管畸形的患者,应避免剧烈活动,及早到医院进行干预。
心源性血栓患者有发生脾梗死的风险。早期明确有无心源性血栓形成,可降低发生脾梗死的风险。
对于有血液病的患者定期体检,防止肿瘤的高凝状态导致脾血液供应不足,发生脾梗死。
对于自身免疫性疾病的患者需要定期体检,监测抗原抗体复合物是否累及血管壁,对血管造成损伤。
注意健康作息,尽量不要熬夜,少抽烟,防止血液黏稠。
定期体检,遇到身体不适及时就医。
先天性脾血管畸形的患者,应避免剧烈活动,并到正规医院行检查血管的类型、位置、综合年龄等因素,早期干预。
参考文献
[1]何亚男,王东旭,林连捷,郑长清.脾梗死1例报道并文献复习[J].胃肠病学和肝病学杂志,2020,29(2):239-240.
[2]赵君.脾梗死的护理进展[J].世界最新医学信息文摘(电子版),2019(26):72+74.
[3]施亚军,顾尔莉.以发热、黄疸为主要表现的脾淋巴瘤1例[J].肝脏,2020,25(2):219.
[4]曹蔓珏,李美霞.超声影像诊断脾结核的分析[J].全科口腔医学杂志,2018,5(12):73-74.
[5]刘瑞婷,何斌,华宝来,谢晓艳,钱玲玲,顾健.滤泡性淋巴瘤合并脾梗死一例[J].中国临床新医学,2020,13(3):300-302.
[6]李备栩,江洁清,贺盟,嵇鸣,沈忆文.外伤性脾梗死法医学鉴定1例[J].法医学杂志,2019,35(5):632-634.
[7]万琴.主动脉瓣二瓣化畸形合并感染性心内膜炎及脾梗死1例[J].实用临床医学,2018,19(11):75+78+108.
[8]赵玉沛主编.中华医学百科全书 普通外科学[M].北京:中国协和医科大学出版社.2017.640.
