空泡蝶鞍综合征
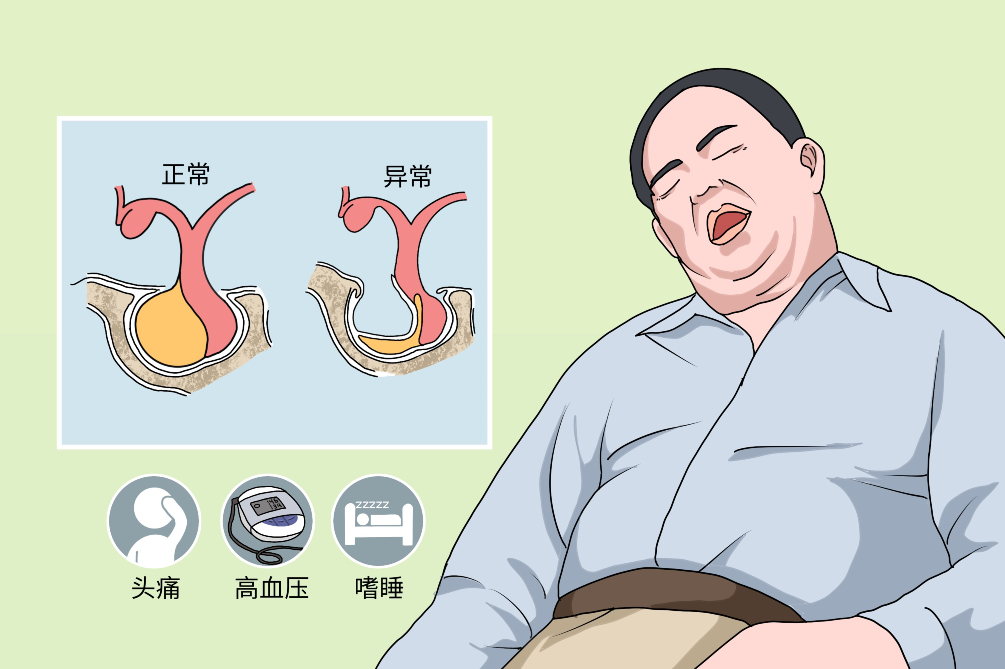
空泡蝶鞍综合征因垂体萎缩、鞍隔缺如,脑脊液压力使蛛网膜下腔疝入鞍内,并使其内填充脑脊液,使垂体受压变平,蝶鞍扩大、变形而产生相应的一组临床表现。其中原发性者主要与蛛网膜憩室通过扩大的漏斗孔从鞍上池突入到垂体窝有关;继发性者主要常见于鞍上的蛛网膜借助鞍内病变术后或放疗后扩大的蝶鞍疝入。
- 就诊科室:
- 神经内科、神经外科、内分泌科
- 是否医保:
- 是
- 英文名称:
- empty-sella syhdrome,ESS
- 疾病别称:
- 空鞍综合征、空蝶鞍综合征、鞍膈缺损
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 垂体功能低下
- 治疗周期:
- 长期间歇性治疗
- 临床症状:
- 头痛、内分泌紊乱、幻视、幻听
- 好发人群:
- 肥胖人群、有空泡蝶鞍综合征家族史者、有鞍内或鞍旁区手术史者、妊娠期女性
- 常用药物:
- 甘露醇、糖皮质激素、溴隐亭
- 常用检查:
- 头部X线、头部CT、头部MRI、气脑造影、脑电图
原发性空泡蝶鞍综合征
病因不明,可能与鞍隔不完整、脑脊液压力增高、垂体生理性改变等有关。患者可出现头痛、视力障碍、头晕、脑脊液鼻漏、垂体功能异常等症状。
继发性空泡蝶鞍综合征
一般认为是鞍隔因肿瘤增大而撕裂,或因手术和/或放疗后,肿瘤生长所占据的空间减小,蛛网膜下腔通过破裂的鞍隔进入蝶鞍。患者可出现视力障碍、视野缺损、视神经萎缩、脑垂体机能低下、皮质醇增多症、甲亢、女性男性化等。
空泡蝶鞍综合征的发生可能与鞍隔完整性受到破坏、鞍区存在粘连的蛛网膜、内分泌因素等有关,好发于中年女性,尤其是肥胖、高血压的经产妇。其诱发因素主要是鞍内或鞍旁术后史、感染及肥胖。
鞍隔完整性受破坏,鞍区位于蝶骨体上方,颅中窝中央部的周围呈鞍状,该区主要结构为垂体,垂体窝,鞍隔及两侧的海绵窦。蝶鞍中央呈窝状,称为垂体窝,窝顶由硬脑膜封闭,即鞍膈,鞍膈上方有视交叉、视神经及鞍上池。基于鞍隔发育不全或鞍膈缺如,搏动性脑脊液压力逐渐使蛛网膜下腔疝入蝶鞍内,以至蝶鞍内充满脑脊液。
鞍区存在粘连的蛛网膜,鞍区存在粘连的蛛网膜影响脑脊液引流,冲击鞍膈,使其变形、下陷、骨质变薄,鞍膈缺损致使蛛网膜下腔及第三脑室疝入鞍内。
内分泌因素,正常人垂体呈椭圆形,位于蝶鞍内,其重量成人约0.5~0.6g,横径约12mm,前后径约8mm,垂体直径约5mm。妊娠期间垂体呈生理性增大,可>1g,妊娠后垂体逐渐回缩,但鞍膈孔扩大已不能复原,垂体留下较大空间,使得蛛网膜下腔的疝入。
垂体梗死及鞍内囊肿破裂,垂体梗死及鞍内囊肿破裂,造成与蛛网造膜下腔交通而出现空泡蝶鞍。
长期慢性增高的颅内压力也可借助脑脊液传入鞍内,引起蝶骨骨质破坏和吸收造成空泡蝶鞍综合征。
遗传因素,有些病人因垂体叶间组织发育障碍,造成鞍隔发育不良。或鞍隔的孔(即漏斗孔)较大,未被垂体等结构完全充满而致空泡蝶鞍。因此遗传因素也是空泡蝶鞍综合征主要危险因素之一。
进行鞍内或鞍旁区手术
发生在鞍内或鞍旁区手术的患者,如垂体肿瘤术后,可使鞍区粘连,导致蛛网膜甚至第三脑室下部疝入鞍内,诱发继发性空泡蝶鞍综合征。
感染
鞍区局部的感染、外伤等发生蛛网膜粘连,导致脑脊液压力增高,使蛛网膜疝入鞍内,诱发继发性空泡蝶鞍综合征。
肥胖
慢性病理性肥胖可以导致颅内压力增高,脑脊液压力增大,使蛛网膜疝入鞍内,引起蝶骨骨质破坏和吸收诱发空泡蝶鞍综合征。
空泡蝶鞍综合征可发生于任何年龄,儿童的患病率较低,仅为1.2%,成人患病率为5.5%~39.9%。男性、女性的发病率在40岁后随着年龄的上升而明显增加,女性组在各年龄层次的发病率均高于男性,尤其是肥胖、高血压的经产妇。
本病好发于肥胖人群,肥胖的人大多会存在激素过多的情况,所以会有很大可能导致该疾病。
有空泡蝶鞍综合征家族史者,由于该疾病可能受到遗传因素的影响,所以得此疾病的可能性会大。
有鞍内或鞍旁区手术史者以及妊娠期女性,这类人群可能会存在内分泌紊乱的情况,所以容易患此疾病。
空泡蝶鞍综合征的症状一般分为全身症状和局部(眼部)表现,全身症状可见头痛、高血压、食欲亢进等内分泌失调症状,其他症状主要表现为眼部表现,如视力、视野异常,呈向心性缩小或颞侧偏盲,单侧或双侧视乳头苍白,眼底视神经萎缩等。
头痛
主要症状,其部位、程度和间隔时间不一,多位于额眶部,或偏头痛,无恶心呕吐。一般认为由于鞍内脑脊液搏动,对硬脑膜及周围结构压迫和硬膜扩张引起。
轻、中度高血压
多数患者伴随肥胖。
内分泌功能紊乱
垂体受压程度不同可产生不同类型的垂体功能受损,但患者多有良好的耐受性,这也是空泡蝶鞍综合征的临床特点之一,仅少数伴轻微全部或部分垂体前叶功能减退症状,如食欲亢进、嗜睡、乏力、闭经、无乳、溢乳、性欲低下、脱发等。伴随垂体腺瘤时,可出现高催乳素血症,严重者可导致不孕。
非创伤性脑脊液漏
长期脑脊液搏动压迫,使鞍底骨质受侵蚀、变薄,甚至出现脑脊液鼻漏、颅内感染。
精神症状
可能与患者内分泌靶腺器官功能衰竭,继发靶腺组织激素分泌减少,促甲状腺激素升高及甲状腺素的水平过低,使胃肠道对葡萄糖的利用吸收减少有关。长期血糖水平偏低,中枢神经系统功能受到损害,临床上可出现各种精神症状,如幻听、幻视、自语等。
局部症状主要表现为眼部症状,包括视力、视野异常,呈向心性缩小或颞侧偏盲,单侧或双侧视乳头苍白,但视力减退和视野异常没有规律,眼底常有原发性视神经萎缩。这可能是由于视交叉受压迫,视交叉、视神经下陷或粘连所致。目前眼科以全自动非接触性眼压仪测量眼压为主,但由于患者头痛、精神紧张等因素,加之患者的年龄、性别、角膜中央厚度等个体差异均可以影响眼压的测量结果,因此从间断性头痛的症状、眼底有视神经萎缩、眼压高低以及前房宽角来诊断,容易误诊为青光眼,临床上需鉴别。
垂体长期受压会导致垂体功能低下,主要表现为垂体前叶功能低下。
若患者出现头痛、视力障碍、血压不稳、乏力的症状时,应及时就诊于神经内科,若评估需要手术时,则需就诊于神经外科,一般行头部X线、CT或内分泌功能检查,以明确诊断为空泡蝶鞍综合征,注意与垂体腺瘤、蛛网膜囊肿进行鉴别。
对于出现头痛(偏头痛)、视力障碍、血压不稳、脑脊液鼻漏、食欲亢进、嗜睡、乏力、闭经、无乳、溢乳等症状时,应及时就诊,确定病因。
既往有肥胖史、高血压病史、经产妇、垂体手术史需格外注意空泡蝶鞍综合征的发生。
大多患者优先考虑去神经内科就诊。
若患者出现内分泌症状如食欲亢进、嗜睡、乏力、闭经、无乳、溢乳等症状时,需到内分泌科就诊。
如出现顽固头痛、进行性视力下降、视野缺损、脑脊液鼻漏及严重内分泌紊乱,需要手术的,则需神经外科就诊。
患者最近视力怎么样,有无受到影响?
头痛、视力障碍是一过性还是持续的?
目前都有什么症状?(血压不稳、脑脊液鼻漏、食欲亢进、嗜睡等)
患者的身高、体重是多少?
既往有无其他的病史?(肥胖史、高血压病史、经产妇、垂体手术史)
头颅X线
头颅X线侧位片显示蝶鞍球形扩大,开口呈闭合型,鞍背变薄延长,鞍底变深。严重者呈气球样变,因密度分辨较低,不能显示鞍内的组织结构,故其诊断价值有限。X线平片结合气脑造影曾是空蝶鞍综合征的主要诊断方法,可见蝶鞍扩大呈球形或方形,骨质疏松,造影时气体可进入鞍内。
头部CT
部分性空蝶鞍(空泡蝶鞍综合)CT显示蝶鞍扩大,可见脑脊液低密度区,但受颅底伪影影响较多,显示欠清,同样具有较低的特异性和敏感性;完全性空蝶鞍CT诊断较容易,表现为鞍内脑池与鞍上蛛网膜下腔相通,鞍内未见垂体腺组织,垂体蒂下移至鞍底,蝶鞍扩大,鞍底下陷,因受颅底伪影影响较多,显示欠清晰,但二者组织密度分辨能力较X线均有明显优势。
头部MRI
由于头部MRI具有无创性且可分别从矢状位、冠状位及横断位不同的方位观察垂体情况,同时MRI对于空蝶鞍综合征的诊断具有较高的特异性和敏感性,明显优于头颅X线侧位片及CT,目前该检查是诊断空泡蝶鞍综合征的金标准,一般MRI平扫即可作出明确诊断,影响学显示:
蝶鞍增大,鞍底下陷。
垂体对称性受压变扁,厚度≤3mm,贴于鞍底,垂体上缘凹陷,矢状面呈新月状,严重者垂体信号消失。
鞍内充满均匀一致的长T1、长T2水样脑脊液信号。
垂体柄延长,甚至直达鞍底,也可移位。
鞍隔上抬,垂体与视神经距离延长。
脑池造影CT扫描
空蝶鞍脑池造影CT扫描可直接显示蛛网膜下腔内造影剂进入鞍内,从而明确诊断。目前脑池造影多采取非离子型造影剂,毒副反应轻微。脑池造影CT对观察突入鞍内蛛网膜下腔的形态、大小及垂体受压情况较常规CT扫描更清晰明确,因此当有疑问时脑池造影CT扫描可作为空泡蝶鞍的确诊手段。另外,行内分泌功能检查可提示血清催乳素增高,血清游离三碘甲状腺原氨酸、血清游离甲状腺素降低,促甲状腺素升高。
测定垂体及其靶腺激素水平
为确定是否有垂体功能低下或与垂体功能性细胞瘤并存,应测定垂体及其靶腺激素水平。如GH、PRL、ACTH、TSH、LH、FSH、皮质醇、甲状腺激素及性激素水平。
定激素水平
功能低下时各激素水平下降,或某一种激素水平不足更为常见。有时因功能性肿瘤并发存在,可有相应激素水平升高,PRL增高较常见。
眼科检查
一般本症对视力无影响,但如疝较大,挤压视交叉时则可发生不同程度的视力损害、视野缺损、单侧或双侧视乳头苍白。
病史
中年肥胖女性特别是多次妊娠的妇女。患者可因高血压,先天性鞍隔缺损引起者,临床症状可不明显,其他原因引起者,症状依病因不同而异。
头痛约占70%,有时较剧,常位于颞额部,多系鞍隔内硬膜受牵拉或蝶鞍扩大,压迫三叉神经引起。
视力障碍少数病人可表现为视力减退、视野缺损及视神经萎缩,其原因为鞍区蛛网膜粘连、视神经下陷入蝶鞍或囊肿等压迫视神经。
脑脊液鼻漏约占9.7%~20%,其发生系由咳嗽、打喷嚏等引起脑脊液压力突然升高,使蝶鞍和口腔之间胚胎期留下的通道开放所致。
查体
本症体征多不明显,仅部分病人可有肥胖、高血压,少数可有脑脊液鼻漏、视力下降、视野缺损、视神经萎缩。当伴发甲状腺功能亢进症、肢端肥大症、皮质醇增多症、溢乳症等,则出现与之相应的体征。
实验室及辅助检查
垂体前叶激素,包括促性腺激素、促甲状腺激素、促肾上腺皮质激素、泌乳素、生长激素,以及相应的靶腺激素测定,少数病人可显示部分或全部降低。
蝶鞍×线摄片,蝶鞍扩大,深度增加,呈球形,多有骨质吸收,鞍背变薄。
CT扫描,显示蝶鞍扩大,垂体萎缩,鞍内CT值明显减低。静脉注射碘造影剂加强对比时,仍不见高密度影,为本症的特点。
磁共振显像(MRI),对垂体软组织的分辨力优于CT,更有助于诊断。
垂体腺瘤
垂体腺瘤起源于蝶鞍内脑垂体细胞,发生率较高,约占颅内肿瘤的12%,多属良性,以中年人多见,男女比例无明显差异。垂体腺瘤主要症状表现为视力模糊,激素过度分泌的一系列症状和疾病,如合并糖尿病等;还伴有一些特殊症状,如癫痫、颅神经瘫痪、脑脊液鼻漏、震颤麻痹综合征、垂体卒中等。头颅核磁表现为鞍旁或蝶鞍肿块,T1信号与灰质相同,信号略高。病灶强化,可伴有坏死、囊变性、出血,有时侵犯颅底。
Rathke囊肿
垂体胶样囊肿为一种先天性疾病,起源于垂体Rathke氏囊的良性上皮性囊肿,又称Rathke囊肿。最常见的临床病症是头痛,垂体内分泌功能障碍及视功能障碍。头部MRI表现为鞍内或鞍内向鞍上发展的圆形或椭圆形肿物,T1多呈低信号,T2多呈高信号,边界清,信号均匀,无强化,仅周边有环形强化,尤其当肿物大小在1cm左右,应考虑Rathke囊肿。可与空泡蝶鞍综合征相鉴别。
蛛网膜囊肿
属于先天性良性脑囊肿病变,是由于发育期蛛网膜分裂异常所致。囊壁多为蛛网膜、神经胶质及软脑膜,囊内有脑脊液样囊液。囊肿位于脑表面、脑裂及脑池部,不累及脑实质。多为单发,少数多发。空泡蝶鞍综合征多无症状,体积大者可同时压迫脑组织及颅骨,可产生神经症状及颅骨发育改变。本症多见于儿童及青少年,男性较多,左侧较右侧多见。CT显示病灶的信号与脑脊液相同,边界清晰,增强扫描病变无强化表现,可以伴有脑组织发育不良,可以伴有临近颅盖骨变薄向外膨隆,部分患者可以合并脑积水、脑室受压等情况。上蛛网膜囊肿显示为脑外的低密度病灶,周边结构可能受压。
有症状者可对症处理,症状严重者可行手术治疗。无症状的空泡蝶鞍综合征患者一般无需特殊处理,但必须密切跟踪随访和每年做一次CT、MRI扫描以及视野检查等。
甘露醇
甘露醇进入体内后能提高血浆渗透压,使组织脱水,可降低颅内压和眼内压,是治疗空泡蝶鞍综合征颅内压增高常用药,但长期使用可能会导致心力衰竭、稀释性低钠血症、高钾血症等水和电解质紊乱。
糖皮质激素
其作用是通过替代垂体激素纠正空泡蝶鞍综合征引起的内分泌功能紊乱,常用药物有泼尼松、甲泼尼松龙,但长期应用会导致水、盐、糖、蛋白质及脂肪代谢紊乱。
溴隐亭
其可以作用于腺垂体,从而抑制催乳素的分泌,纠正空泡蝶鞍综合征引起的高泌乳素症。应该注意的是,所有空泡蝶鞍综合征伴有高泌乳素血症的患者在治疗前应行蝶鞍X线摄片,CT或核磁共振检查,以了解有无垂体瘤。若有垂体瘤,则应在服药期间定期(如每年)随访检查,以明了垂体瘤的变化,治疗2~3年后,无症状患者的随访间隔时间可适当延长。另外,对麦角制剂过敏者、有高血压或高血压史,以及妊娠高血压综合征或妊娠高血压既往史者禁用。
手术指征
顽固性头痛。
进行性视力下降。
视野缺损。
垂体功能低下。
高泌乳素血症引起的闭经、溢乳。
脑脊液鼻漏。
并发严重的高血压、糖尿病、尿崩症等。
手术目的
消除鞍内异常的蛛网膜下腔,解除脑脊液搏动对垂体组织及骨质的压迫。
抬高陷入鞍内的视路结构,减轻垂体柄的牵拉。
手术方法
采用经蝶窦进路硬膜外行空蝶鞍充填术。常规经蝶窦进路,鞍底开骨窗,约5x5m2,用环状刮匙或剥离子广泛分离硬脑膜,进行填塞。此进路的优点是鞍底硬脑膜的广泛分离本身就能很好地估价硬膜外填塞方法和体积。但有其它并发症需探查垂体窝者除外。术中应用气脑造影可对手术过程提供有价值的X线监测。术中和术后48小时连续腰穿引流有助于降低蛛网膜池的压力,分离并抬高硬脑膜,减少脑池病,防止可能的脑脊液漏。用来填塞蝶鞍的材料有肌肉、筋膜、脂肪、明胶海绵、冻干硬脑膜、可脱性球囊及硅橡胶等,优点是取材方便,在体内不被吸收和压缩,可避免术后复发。
术后并发症
手术后空泡蝶鞍综合征患者,由于重力作用,可能发生视力紊乱的意外或突然的变化,常对治疗反应不佳,表明手术失败。其预防最好是进行鞍腔内精确的填塞。
空泡蝶鞍综合征患者经过正规治疗后,具有良好治疗效果,一般不会影响寿命,也无需复诊;少数患者会出现反复的现象,但一般不遗留后遗症,术后患者或症状明显者至少每3个月复查一次。
空泡蝶鞍综合征大部分能治愈,少数会出现反复的现象,较顽固。
空泡蝶鞍综合征患者如果护理得当,治疗及时,一般不会影响自然寿命。
若空泡蝶鞍综合征患者完全治愈则无需复诊,但术后患者或症状明显者至少每3个月复查一次头颅CT或MRI,以查看脑功能恢复情况。
空泡蝶鞍综合征患者需低盐、低脂饮食,术后患者更应注意饮食调理,根据术后病情随时调整饮食情况。
低盐低脂饮食,控制每日摄入的总卡路里数。
术后患者必须每天保持足够的能量,前3天容易出现消化系统功能紊乱,此时应该以流食为主,比如可进食米汤、牛奶等;3日后转为半流质饮食,如小米粥、大米粥等,后期可以正常饮食。平时宜多吃优质高蛋白饮食,如瘦肉、牛奶、蛋类等。
空泡蝶鞍综合征患者出现头痛症状时,应做好护理,同时在术中要避免感染,术后定期复查,平时要注意患者的心理变化,使患者能够很好地配合治疗与护理,因为患者特殊检查较多,家属最好陪伴在侧。
头痛的观察与护理
头痛是空泡蝶鞍综合征的主要症状,医护人员要注意观察患者的头痛出现时间、程度、伴随症状,并做好记录,头痛剧烈者应酌情给予镇痛药物以控制症状。
肥胖及高血压的护理
对于肥胖及高血压患者应控制每日进食量,并低盐低脂饮食,根据自身情况制定适宜自己的运动计划,以达到减肥和降压降脂的目的。
医护人员应该耐心的将空泡蝶鞍综合征的相关知识及治疗手段介绍给患者及家属以消除他们的忧虑,关爱病人,耐心解答,使患者能够很好地配合治疗与护理。
由于空泡蝶鞍综合征病因不明,大部分认为可能与先天蝶鞍发育异常有关,目前还没有特异而有效的预防方法,但对高危人群进行早期筛查和定期体检,对预防空泡蝶鞍综合征的发生有益处。
对于空泡蝶鞍综合征的高危人群(女性、经产妇、高血压、肥胖、垂体手术患者),宜及早开始进行空泡蝶鞍综合征筛查,建议每1~3年行头部CT或MRI进行早期筛查。
定期体检,以发现是否存在先天性蝶鞍发育异常;女性应注意定期进行内分泌功能、垂体功能检查,孕期宜低盐低脂饮食,适度锻炼,防止空泡蝶鞍综合征的发生。
术后应定期随访,每年做一次CT或MRI扫描,以及视野检查等,以观察鞍隔是否正常。
存在其他原发病,如既往体检时发现有鞍隔肿瘤,或既往有头部垂体手术、或放疗史,应积极治疗原发病,避免发展成继发性空泡蝶鞍综合征。
参考文献
[1]严斌,彭巧玲,段立晖等.空泡蝶鞍综合征的诊疗特点[J].实用医学杂志,2011,27(11):2088-2089.
[2]刘星,曹翠苹,张海燕等.83例空泡蝶鞍综合征的临床分析[J].中国实验诊断学,2018,22(11):1900-1902.
[3]张利爱,李小凤,童林艳.原发性空蝶鞍综合征的临床研究进展[J].现代医药卫生,2017,33(18):2760-2762.
