先天性肠闭锁与狭窄
先天性肠闭锁与狭窄指胚胎期肠管发育,在肠管腔化过程中部分肠道终止发育造成肠腔完全或部分阻塞。完全阻塞为闭锁,部分阻塞则为狭窄。可发生于肠道任何部位,但以回肠最多见,十二指肠次之,结肠罕见,是新生儿常见的肠梗阻原因之一,目前以手术治疗为主。
- 就诊科室:
- 儿科、小儿外科
- 是否医保:
- 是
- 英文名称:
- Congenital intestinal atresia and stenosis
- 是否常见:
- 是
- 是否遗传:
- 与家族遗传相关
- 并发疾病:
- 胃扩张、吸入性肺炎、脱水
- 治疗周期:
- 2~4个月
- 临床症状:
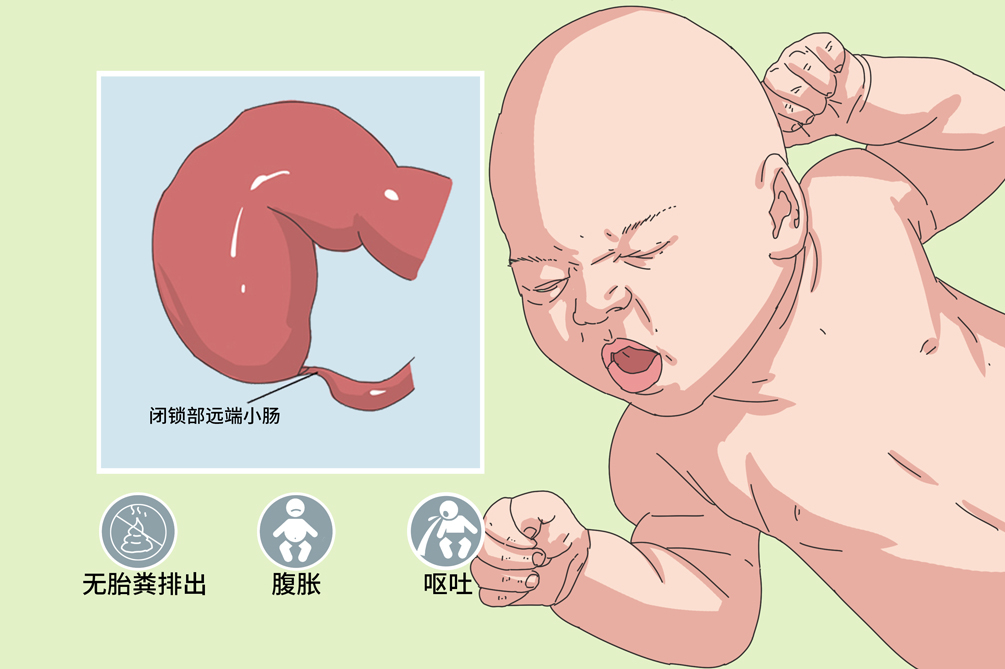
- 呕吐、腹胀、腹痛、无胎粪排出
- 好发人群:
- 新生儿
- 常用药物:
- 维生素B、维生素C
- 常用检查:
- 腹部X线片、钡餐造影、血清电解质、血气分析
先天性十二指肠闭锁与狭窄
病变多在十二指肠第二段,梗阻多发生于壶腹部远端,少数在近端。
先天性空、回肠闭锁与狭窄
闭锁或狭窄可发生于空、回肠的任何部位,空肠比回肠略多见。闭锁于近段空肠占31%,远段空肠20%,近段回肠13%,远段回肠36%。大于90%为单一闭锁,6%~10%病例为多发闭锁。
先天性结肠闭锁
结肠闭锁的发生率为1/15000~1/20000,占肠闭锁小于5%,病因与病理基本上与小肠闭锁相同。类型有黏膜及黏膜下层构成的隔膜,多见于升结肠及乙状结肠;两端为盲端,中间有结缔组织;两盲端间无结缔组织,多见于横结肠。
先天性肠闭锁与狭窄目前病因主要是和胚胎发育阶段实心期中肠空化不全、胎儿期肠管某部的血运障碍、家族遗传因素有关,是一种先天性疾病。
胚胎发育阶段实心期中肠空化不全可产生肠闭锁或狭窄。
胎儿期肠管某部的血运障碍,如胎儿发生肠扭转、肠套叠、胎便性腹膜炎及粘连性肠绞窄、肠穿孔、内疝、肠系膜血管发育畸形致成肠管某部血运障碍,使肠管发生坏死、吸收、修复等病理生理过程而形成肠闭锁。
家族遗传因素已受到普遍关注,特别是多发性肠闭锁和Apple-Peel闭锁,均被认为是一种常染色体隐性遗传病。
先天性肠闭锁与狭窄是常见的先天性消化道发育畸形,是新生儿时期的主要急腹症之一。发病率为1/4000~1/5000,可发生在肠道任何部位。男女性别无显著差异,未成熟儿的发病率较高。
本病在新生儿中好发。
大多数先天性肠闭锁与狭窄患儿有羊水过多史,孕期母亲羊水过多,主要临床症状为肠梗阻的表现,因为梗阻部位高,临床表现为新生儿呕吐、排便异常、腹胀。
先天性十二指肠闭锁与狭窄
婴儿出生后数小时即发生频繁呕吐,量多含胆汁,如梗阻在壶腹部近端则不含胆汁。没有正常胎粪排出,或仅排出少量白色黏液或油灰样物,梗阻发生较晚者有时亦可有1~2次少量灰绿色粪便。轻度狭窄者,间歇性呕吐在生后数周或数月出现,甚至在几年后开始呕吐。因属于高位梗阻,一般均无腹胀,或仅有轻度上腹部膨隆,可见胃蠕动波。剧烈或长期呕吐,有明显的脱水、酸碱失衡及电解质紊乱、消瘦和营养不良。
先天性空、回肠闭锁与狭窄
其出现早晚和轻重取决于梗阻的部位和程度,呕吐为早期症状,梗阻部位越高出现呕吐越早,空肠闭锁多在生后24小时以内出现呕吐,而回肠闭锁可于生后2~3天才出现,呕吐进行性加重,呈频繁呕吐胆汁或粪便样液体。高位闭锁时腹胀仅限于上腹部,多不严重,在大量呕吐或放置胃管抽出胃内容物后,可明显减轻或消失。回肠闭锁时全腹呈一致性腹胀,可见肠型,如腹壁水肿、发红,则为肠穿孔腹膜炎征象。肠闭锁者无正常胎便排出,有时可排出少量灰白色或青灰色黏液样物,此为闭锁远段肠管的分泌物和脱落细胞。全身情况可因呕吐频繁很快出现脱水、酸中毒、电解质紊乱及中毒症状,体温不升,并常伴吸入性肺炎,呼吸急促。
先天性结肠闭锁
腹胀明显,呕吐物呈粪汁样,无胎粪排出。腹部平片见全腹均有肠段充气及多个液平面,钡剂灌肠可提示闭锁部位,有助确定诊断。
剧烈或长期呕吐,有明显的脱水、酸碱失衡及电解质紊乱、消瘦和营养不良。
胃扩张
由于肠闭锁与狭窄,胃中内容物无法通过或通过受阻,因此长此以往可能导致患儿胃扩张。
吸入性肺炎
意外吸入胃内容物,例如奶液等,引起的化学性肺炎,严重者可发生呼吸衰竭或呼吸窘迫综合征。患者长期呕吐可导致误吸,引发吸入性肺炎。
脱水
人体由于病变,消耗大量水分,而不能及时补充,造成新陈代谢障碍的一种症状,严重时会造成虚脱,甚至有生命危险,需要依靠输液补充体液。
先天性肠闭锁与狭窄主要表现为肠梗阻症状,例如呕吐、腹胀、腹痛、肛门停止排便等,若发现婴儿有此症状,应尽早就医,早诊断、早治疗对于婴幼儿的成长、发育及其重要。
生后即出现持续性呕吐、无胎粪排出、进行性腹胀,或者长期出现间歇性呕吐,伴有食欲减退、逐渐消瘦、体重减轻,应该及时就医。
大量呕吐后导致精神萎靡、反应差、眼球凹陷明显等症状,应立即就医。
多数患者选择儿科、小儿外科就诊。
因为什么来就诊的?
目前都有什么症状?(如呕吐、腹胀、体重减轻、食欲差等)
呕吐的性质是什么样子的?
什么时候开始有呕吐症状?
是否为孕期有羊水过多史?
做过什么辅助检查?
有无排便,以及排便情况?
是否有家族病史?
腹部X线片
可见肠管积气和气液面,明确高低位梗阻,以及梗阻部位。
钡剂灌肠或鼻饲钡剂造影
可见病变肠段狭窄或者阻塞,明确病变位置。
血清电解质、血气分析检查
长期呕吐可以导致水电解质紊乱、酸碱平衡紊乱。
患儿出生后几小时至1~2天内即出现频繁呕吐,量多,大多数病例呕吐物含有胆汁,少数病例呕吐物为陈旧性血性,无正常胎粪排出,或仅排出少量灰绿色胶冻样便。高位肠闭锁或狭窄一般无腹胀,仅为上腹轻度饱满,低位肠闭锁或狭窄则腹胀明显,甚至可见肠型。X线腹部平片高位闭锁或严重狭窄,可见到胃及十二指肠部位有2~3个液平面,而空肠不充气,低位闭锁或严重狭窄则可见多数扩大的肠曲和液平面,诊断即可确定。
胎便性便秘
正常新生儿多在出生12h内初次排出胎粪,或可延至12~24h,极少数在24~48h才开始排便。若新生儿因胎粪稠厚、积聚在乙状结肠及直肠内,出生48h后尚未开始排便,出现一过性低位肠梗阻症状。
先天性巨结肠
先天性巨结肠是新生儿低位肠梗阻最常见的原因,表现为胎粪延迟排出、腹胀、呕吐及喂养困难。X线腹部平片表现为低位肠梗阻征象,直肠指检可觉出直肠内括约肌痉挛和直肠壶腹部的空虚感,并有大量胎粪、气体随手指拔出而排出,腹胀随之缓解,但此后又反复出现排便困难。目前主张采用直肠黏膜吸引活检的方法来诊断新生儿先天性巨结肠,诊断符合率较高。
胎粪性肠梗阻
胎粪性肠梗阻是由胰腺囊性纤维变所致,由于过分浓缩黏稠的胎粪不能通过回肠末端而引起肠梗阻。本病在我国极为罕见,多见于低体重儿或早产儿,可有家族史。患儿生后1~2天内即开始呕吐,进行性加重,呕吐物中含有胆汁,腹部膨隆,右下腹能扪及结实的块状物,无胎粪排出,直肠指诊可触及干粪块,肛管及直肠一般细小,可误认为肛管直肠狭窄。
先天性肠闭锁与狭窄的治疗以手术为主,手术前后注意营养支持,纠正脱水,根据病变位置选择合适的手术方式。
手术后数天内给维生素B、C、K以及抗生素,间断输全血、血浆或白蛋白,以防切口感染,保证其良好愈合。
十二指肠横段闭锁或狭窄
应行十二指肠空肠侧吻合,病变在十二指肠第一段可行胃空肠吻合。
小肠闭锁或狭窄
行病变肠段切除端吻合。
结肠闭锁或狭窄
病变肠段切除一期吻合,若患儿全身情况不佳,可先将病变肠段置于腹外造瘘待二期吻合。
在治疗前后注意营养支持,经口肠内营养支持效果不佳或无法进行时,可以行肠外营养支持,维持每日婴儿所需要营养物质,术后尽快恢复母乳喂养。
先天性肠闭锁与狭窄的治疗效果随着目前诊疗技术的提高,特别是胃肠外营养的成功应用,已有明显改善。在专业新生儿外科治疗中心的报道其治愈率90%,但高位空肠闭锁治愈率略低,60%~70%。高位空肠闭锁,仍有较高术后并发症和死亡率。一般预后良好,过去本病治愈率为80%,经手术治疗,可治愈出院。随访发现患儿出院后1~2个月可完全恢复正常,生长发育和智力发育均良好。
多数通过手术可以治愈,病情严重的患者有一定的死亡率。
本病治疗及时,和正常人没有区别,一般不会影响自然寿命。病变严重,特别是高位闭锁,有一定的死亡率。
治疗刚开始,术后复查2-3次,完全治愈后无需复查。
先天性肠闭锁与狭窄无特殊饮食宜忌,正常饮食即可。
先天性肠闭锁与狭窄患者应密切观察病情变化,注意保温,防止交叉感染。定期测量体重和身长,了解其生长发育情况。
患儿哭闹时及时安抚,观察患儿排便情况。
定期测量体重身长,了解其生长发育情况。
生活规律,保证充足睡眠。
注意保暖,预防上呼吸道感染。
婴儿患病期间,注意脱水引起的电解质紊乱和休克等症状,必要时予静脉输液补充水电解质和营养物质。
手术后预防切口感染,并对小儿行约束护理,避免撕开敷料,增加感染风险。
术后观察恢复情况,尽早恢复母乳喂养。
避免生病期间感冒,影响切口恢复。
由于先天性肠闭锁与狭窄是先天性疾病,可做好相关遗传咨询和孕检,根据婴儿症状,尽早在出生后早期发现并诊断、治疗,围手术期间注意维持正常营养物质支持。维持正常的水电解质平衡,术后做好护理措施,预防感染。
由于本病的家族遗传因素已受到普遍关注,应做好遗传学咨询工作。定期孕检,及时发现问题,早做准备。
孕妇尽可能避免危害因素,远离烟雾、乙醇、药物、辐射、农药、噪音、挥发性有害气体、有毒、有害重金属等。
在妊娠期产前保健的过程中需要进行系统的出生缺陷筛查,包括定期进行超声检查、血清学筛查等,必要时还要进行染色体检查,以采取切实可行的诊治措施。
4988点赞
参考文献
[1]吴肇汉,秦新裕,丁强主编.实用外科学.第4版[M].北京:人民卫生出版社,2017:500-503.
[2]吴孟超主编.黄家驷外科学第7版[M].北京:人民卫生出版社,2008.
[3]陈孝平,汪建平,赵继宗.外科学第9版[M].北京:人民卫生出版社,2018:368.
