小儿病毒相关吞噬血细胞综合征
小儿病毒相关吞噬血细胞综合征是一类免疫调节异常综合征,临床特点包括极度的炎症反应、肝脏损害和中枢神经系统异常,病情严重,甚至危及生命。其名字的由来是由于多数病例中大量组织细胞浸润组织脏器,并吞噬血细胞。本病主要通过药物治疗改善,预后不良,如治疗不及时可危及生命。
- 就诊科室:
- 儿科、感染科
- 是否医保:
- 是
- 英文名称:
- hemophagocytic syndrome
- 疾病别称:
- 噬血细胞性淋巴组织细胞增生症
- 是否常见:
- 否
- 是否遗传:
- 是
- 并发疾病:
- 肌张力减低、肌张力亢进、抽搐
- 治疗周期:
- 半年至一年
- 临床症状:
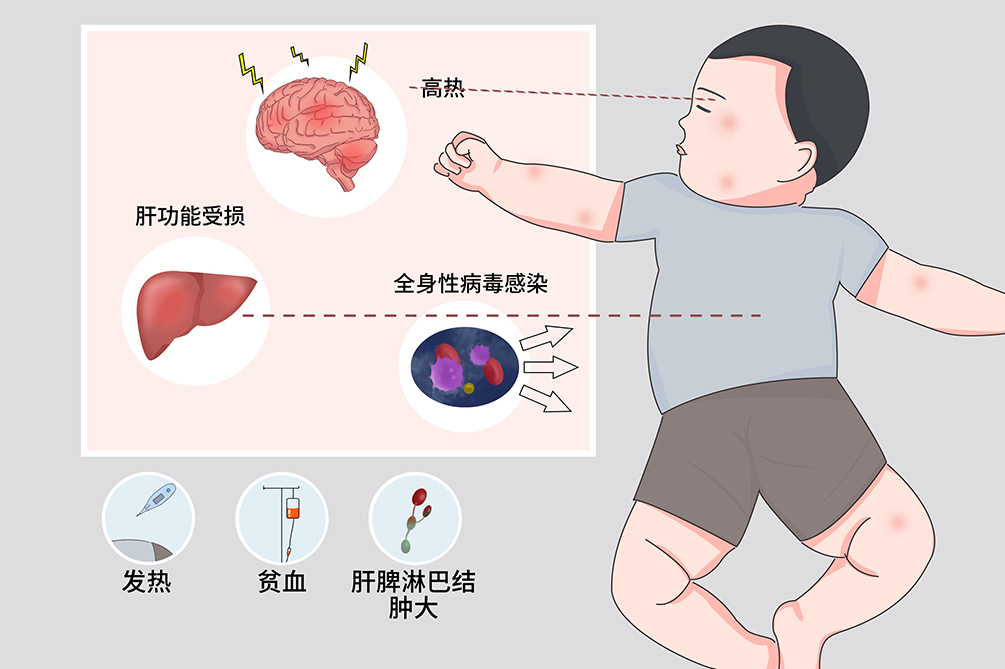
- 发热、出血、贫血、肝脾淋巴结肿大
- 好发人群:
- 3~18个月有遗传倾向的婴儿
- 常用药物:
- 地塞米松、依托泊昔、环孢素A
- 常用检查:
- 血常规、骨髓活检、血生化、凝血功能、NK细胞活性
小儿病毒相关吞噬血细胞综合征多由于病毒感染所致,最常见为EB病毒感染,其他病原菌也可导致。另外,黑热病等寄生虫病和人畜共患病也可合并本病。
病毒感染
最常见,主要见于疱疹病毒中的EB病毒感染,其他疱疹病毒,如巨细胞病毒、人疱疹病毒、艾滋病病毒、流感病毒、风疹病毒、高致病性禽流感病毒H5N1等,主要靠病原学诊断。
其他病原菌
如结核杆菌、布氏杆菌、支原体、真菌等均可导致本病的发生。
继发于其他疾病
黑热病等寄生虫病和人畜共患病也可合并本病。
居住环境和个人卫生差
卫生条件差会增加病毒和细菌感染的风险。
免疫力低下
免疫力低下时抗病和抗感染的能力差,容易诱发本病。
该病最常累及婴儿,小于3个月的婴儿发病率最高,男女发病比例接近1:1,发病率约为1/100 000,其中多达1/4的病例为家族性病例,本病临床上较为少见。
原发性嗜血细胞综合征多见于有遗传倾向的3-18个月婴儿,可由病毒感染诱发。继发性嗜血细胞综合征,病因多样,可发生于任何年龄阶段。
本病的临床表现常缺乏特异性,典型症状和体征为发热、肝脾肿大、出血和贫血,其他表现还有淋巴结肿大、中枢神经系统症状、消化系统或呼吸系统症状,以及乏力、食欲减退、体重减轻等。本病可合并有肌张力减低、肌张力亢进、抽搐。
发热
不明原因的发热,体温常大于38.5℃,热型波动而持续,可自行下降,无特异性。
出血
由血小板减低和纤维蛋白原降低共同引起,出血症状通常比较严重,可表现为皮肤和黏膜的岀血点、瘀斑、鼻出血、穿刺部位血肿或渗血、消化道出血、血尿,甚至中枢神经系统的出血。
贫血
通常为中重度贫血,正细胞正色素性。
皮疹
发生率约6%~65%,皮疹表现多样化,包括全身斑丘疹、红疹、红皮病、水肿、脂膜炎、麻疹样红斑、瘀斑和紫癜等。
肝脾、淋巴结肿大
肝脾明显肿大,且呈进行性,约有一半患者有淋巴结肿大,甚至为巨大淋巴结,还可岀现黄疸、腹水等。
神经系统症状
超过1/3患儿有神经系统症状,包括发作的假性脑膜炎、意识下降、颅神经麻痹、精神运动性阻抑、共济失调、易激惹或肌张力下降等。小婴儿表现为易激惹、前囟张力增高、颈强直,肌张力减低或亢进,抽搐等。
部分患者可出现中枢神经系统症状、消化系统或呼吸系统症状,以及乏力、食欲减退、体重减轻等。
出现脑神经麻痹、共济失调、偏瘫、四肢麻痹、失明、昏迷和颅内压增高表现,常见于疾病晚期,可能是疾病进展的主要特征。
如患儿出现发热、出血、贫血、肝脾淋巴结肿大时,需要及时到儿科以及儿科重症监护病房就诊,做血常规、骨髓活检、血生化、凝血功能、NK细胞活性等确诊病情。本病需要与原发性嗜血细胞综合征、感染性相关嗜血细胞综合征、风湿免疫性相关的嗜血细胞综合征以及血液系统疾病相关的嗜血细胞综合征进行鉴别。
患儿出现不明原因的发热、出血、贫血、肝脾淋巴结肿大需及时就医,明确诊断,以免耽误病情。
出血神经系统症状:如易激惹、颈项强直、肌张力减低或亢进、抽搐等,需立即就医。
大多患者优先考虑去儿科就诊。
如明确诊断需转儿科重症监护病房继续治疗。
目前都有什么症状?(如体温大于38.5℃的发热、出血、贫血等)
症状时间持续有多久了?
有无家族史?是否受过什么感染?
是否至外院就诊?
居住环境怎么样?
目前在吃什么药物吗?
血常规
血细胞减少是其最常见的表现之一,尤其是血小板减少,多数患儿同时合并贫血、中性粒细胞减少或白细胞减少。观察血小板计数的变化,可作为本病活动性的一个指征。疾病活动期CRP通常明显升高。
骨髓活检
疾病早期,骨髓噬血现象不明显,多表现为增生性骨髓象,随着疾病的进展,红系、粒系及巨核细胞系均减少,多有明显的噬血现象,可有组织细胞显著增生,晚期骨髓增生极度下降。
血生化检查
血清甘油三酯通常>3mmol/L;血清铁蛋白通常>500μg/L,谷丙转氨酶、谷草转氨酶、乳酸脱氢酶、胆红素升高,白蛋白降低;少部分患儿可出现尿素氮或肌酐升高,血清铁蛋白的水平可以作为判断疾病是否活动及疾病严重程度的指标。
凝血功能
在疾病活动期,纤维蛋白原降低,纤维蛋白降解产物增多,部分凝血活酶时间延长,在有肝损害时,凝血酶原时间也可延长。
细胞因子测定
sCD25,即可溶性白细胞介素-2受体的α链,是诊断本病最重要的炎症指标之一,血清sCD25>2400U/ml有诊断意义。
脑脊液检查
有中枢受累的患儿脑脊液细胞数及蛋白多增高,细胞以淋巴细胞为主,可有单核细胞,但少有噬血现象,部分患儿即使有脑炎的临床表现,其脑脊液正常。
病理学检査
受累器官活检及病理检查并非诊断所必需,但临床具有重要的鉴别意义,尤其是鉴别有无肿瘤相关。
基因学检测
基因检测是诊断原发性嗜血细胞综合征的金标准,若发现基因学异常,需同时检测父母基因。
病原学检测
病原学检测可协助诊断继发性嗜血细胞综合征的原因,其中包括EB病毒、巨细胞病毒、艾滋病病毒等的抗体和DNA检测。
NK细胞活性
NK细胞活性减低或缺失是该病发生的主要机制,继发性可出现NK细胞活性的一过性降低。
影像学检查
腹部B超可见肝脾肿大、肝实质损害、腹腔淋巴结增大及肾脏损害。中枢神经系统受累患儿头颅MRI检查可见脑实质浸润性病灶、软脑膜增强及脑实质水肿,部分患儿胸部CT显示间质性改变。
发热超过一周,热峰≥38.5℃。
脾脏肿大(肋下≥3cm)。
全血细胞减少(非骨髓增生减低引起的二或三系减少),血红蛋白<90g/L,血小板计数<100x10^9/L,中性粒细胞<1X 10^9/L。
高三酰甘油(TG)血症和(或)低纤维蛋白原血症(空腹TG≥2.0mmol/L或大于同龄正常值的三个标准差,纤维蛋白原≤1.5g/L或小于同年龄正常值的三个标准差)。
组织病理学改变为脾、淋巴结、骨髓组织细胞增生并噬血细胞现象,无恶性肿瘤证据。
风湿免疫性相关的嗜血细胞综合征
又称巨噬细胞活化综合征,是一种严重的有潜在生命危险的慢性风湿性疾病的并发症,最常见于全身型幼年特发性关节炎患者,也是此患者的主要死亡原因。该类患者与病毒感染性嗜血细胞综合征的鉴别点为有风湿免疫性疾病的相关表现,如发热伴皮疹、关节炎等。
血液系统疾病相关的嗜血细胞综合征
在儿童常见继发于淋巴瘤、白血病,造血干细胞移植后和朗格汉斯细胞组织细胞增生症患儿偶可并发。症状严重,需做全身影像学寻找肿瘤的病灶。
小儿病毒相关吞噬血细胞综合征的主要治疗方式是化疗,常用的化疗药物有地塞米松、依托泊昔、环孢素A等,其次针对该病还可通过造血干细胞移植等支持治疗进行改善。
更昔洛韦
本病在化疗的同时需进行抗感染治疗,本病最常见的病毒感染为EB病毒,疱疹类病毒通常使用更昔洛韦,治疗过程中需密切监测病毒抗体和DNA,一旦病毒复制提示复发,需重新加用抗病毒治疗。
诱导治疗8周
主要用药地塞米松、依托泊昔、环孢素A。
维持治疗9-40周
用药同诱导治疗,用药剂、疗程不同。
补救治疗方案
对于治疗无效、病情反复、难治患儿,可考虑使用二线治疗方案,如抗人胸腺球蛋白、环磷酰胺+长春地辛+泼尼松、氟达拉滨+大剂量激素、抗CD52单抗等。
造血干细胞移植
对于治疗无效、病情反复、难治患儿,有条件的应及时进行造血干细胞移植。
支持治疗
治疗过程中要密切监测血常规、凝血功能、肝肾功能、电解质,出血倾向重或凝血功能明显异常除常规应用止血药物外,积极补充凝因子、新鲜冰冻血浆和血小板,必要时输注红细胞,加强脏器功能保护。
小儿病毒相关吞噬血细胞综合征总体预后比较差,在进行化疗方案后,患者的5年总体生存率达到54%。本病患儿如出现复发,需要到医院做血常规、骨髓活检、血生化、凝血功能、NK细胞活性检查复诊。
该病部分可治愈,多数预后较差。
本病不治疗一般存活两个月,化疗治疗后5年总体生存率为54%。
小儿病毒相关吞噬血细胞综合征病情重、疗程长、可复发,一旦出现相关典型症状及时复诊,可做血常规、骨髓活检、血生化、凝血功能、NK细胞活性等检查。
小儿病毒相关吞噬血细胞综合征患儿要多进食高热量、富含维生素的食物,多饮水以及控制钠的摄入。
可多进食高热量、富含维生素的半流质或软食,主要补充机体需要和因发热造成的额外消耗。
多饮水,避免引起脱水。
针对水肿患者,需要限制钠的摄入,如低盐饮食,每日使用2~3g盐量。
针对小儿病毒相关吞噬血细胞综合征患儿,日常要注意卧床休息、避免出血、预防感染为主,同时严密监测体温和神志、瞳孔、血压和呼吸的变化。需要特别注意的是,该病化疗时可能出现严重的不良反应,可咨询医生针对症状进行改善。
卧床休息,采取舒适体位,减少机体的消耗,必要时可吸氧。
预防出血,避免磕碰,外伤。
预防感染,避免人群密集区,防止交叉感染。
严格遵医嘱用药,切不可自行加量或减量,若出现异常反应,应立即就医。
对于高热患儿,可采取物理降温。
针对本病,化疗改善时可能会出现强烈的不良反应,如果出现恶心、呕吐症状,可遵医嘱针对性的用一些止吐药。
小儿病毒相关吞噬血细胞综合征的预防主要在于减少病毒感染的风险,同时增强免疫力,保持环境卫生整洁,降低病毒感染的几率。
本病可针对3个月以内婴儿、确诊患儿的兄弟姐妹做基因测定的方式进行筛查。
保持生活环境的卫生和个人卫生,如定期对居住环境消毒,减少病毒滋生以及患儿衣物、碗筷等定期消毒。
不给孩子乱服用药物。
成人与儿童接触时要注意接触位置的干净,避免引起交叉感染。
参考文献
[1]诸福棠.实用儿科学[M].第8版.北京:人民卫生出版社.2015.1939-1945.
[2]洪庆成,王薇.实用儿科新诊疗[M].上海交通大学出版社.2011.
[3]赵婷,李茹.一例发热待查诊断嗜血细胞综合症患者的护理[J].世界最新医学信息文摘,2018,18(76):267-268.
[4]宋永平,魏旭东.血液系统典型病例诊疗分析[M].河南科学技术出版社.2018.163.
