感染性心内膜炎
感染性心内膜炎是由病原微生物经血行途径直接侵袭心内膜特别是心瓣膜而引起的炎症,主要侵犯二尖瓣和主动脉瓣。感染性心内膜炎病程较长,未经治疗严重者可导致死亡,临床以药物和手术治疗为主。
- 就诊科室:
- 心血管内科
- 是否医保:
- 是
- 英文名称:
- infective endocarditis,IE
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 心力衰竭、急性心肌梗死、脑栓塞
- 治疗周期:
- 一般为4-6周,但受病情严重程度、治疗方案、治疗时机、年龄体质等因素影响,可存在个体差异
- 临床症状:
- 发热、贫血、全身疼痛
- 好发人群:
- 心腔内解剖结构异常及血流动力学异常的人群
- 常用药物:
- 青霉素、庆大霉素、万古霉素
- 常用检查:
- 血培养检查、超声心动图检查、心脏CT检查
根据病情和病程,感染性心内膜炎可分为急性和亚急性两种。
急性感染性心内膜炎
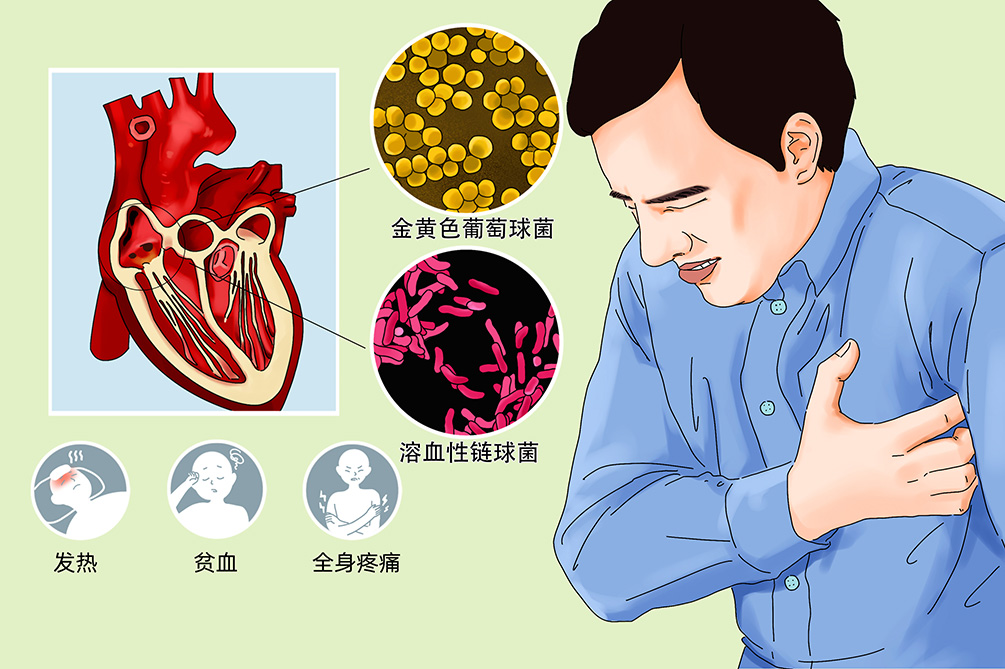
或称急性细菌性心内膜炎,主要是由致病力强的化脓菌(如金黄色葡萄球菌、溶血性链球菌和肺炎球菌等)直接侵袭和破坏瓣膜引起。
亚急性感染性心内膜炎
也称为亚急性细菌性心内膜炎,主要由毒力相对较弱、身体某些部位的常驻菌引起。最常见的是草绿色链球菌,其次是肠球菌、表皮葡萄球菌、立克次体、真菌等也可引起此病。
按照感染部位及是否存在心内异物分类,可分为以下几类:
左心自体瓣膜感染性心内膜炎
左心自体二尖瓣、主动脉瓣感染所致心内膜炎。
左心人工瓣膜心内膜炎
左心二尖瓣、主动脉瓣置换人工噼莫后出现的感染,又可分为早期人工瓣膜心内膜炎(瓣膜置换术后<1年发生)、晚期人工瓣膜心内膜炎(术后>1年发生)。
右心感染性心内膜炎
右心三尖瓣、肺动脉瓣感染导致的心内膜炎。
器械相关性感染性心内膜炎
包括发生在起搏器或除颤器导线上的感染性心内膜炎,可伴或不伴有瓣膜受累。
感染性心内膜炎病因主要分为心脏器质性病变(尤其心脏瓣膜病)和病原微生物感染,长时间经静脉治疗、静脉注射成瘾、免疫功能障碍及接受创伤性检查和介入性治疗的患者也可诱发感染性心内膜炎。
心脏病因学
急性感染性心内膜炎通常累及正常心瓣膜,尤其见于长时间经静脉治疗、静脉注射成瘾、免疫功能障碍及接受创伤性检查和介入性治疗的患者。亚急性感染性心内膜炎常多发生于原已有基础心脏疾病的患者。在单个瓣膜病变中,二叶式主动脉瓣狭窄最易发生;瓣膜脱垂(主动脉瓣、二尖瓣)也是罹患本病的重要病因;各种先天性心脏病中,动脉导管未闭、室间隔缺损、法洛四联症最常发生。
病原微生物
急性感染性心内膜炎的致病菌常来自患者皮肤、肌肉、骨骼或肺等活动性感染灶的化脓性细菌。多为毒力较强的病原体,其中金黄色葡萄球菌几乎占一半以上。亚急性感染性心内膜炎在抗生素广泛应用之前,80%为非溶血性链球菌引起,主要为草绿色链球菌的感染,其次为D族链球菌。近年来金黄色葡萄球菌、肠球菌、表皮葡萄球菌、革兰阴性菌或真菌的比例明显升高。
病毒感染
金黄色葡萄球菌、溶血性链球菌和肺炎球菌感染可能直接或间接地侵袭和破坏瓣膜,诱发感染性心内膜炎。
心脏病变
有基础心脏疾病的患者,或患有各种先天性心脏病人群,易导致感染性心内膜炎。
创伤
长时间经静脉治疗、静脉注射成瘾、接受创伤性检查和介入性治疗的患者也可诱发感染性心内膜炎。
美国成人年发病率为3/10万~7/10万,儿童年发病率为5/10万~12/10万。感染性心内膜炎患病率在我国缺乏确切的流行病学数据。成年患者因老龄化原因造成的人工瓣膜置换术、心内植入装置、各种血管内检查操作的增加、儿童患者中生存率的提高以及先天性心脏病术后患儿的增加等多重因素,导致其发病率及死亡率逐年递增。感染性心内膜炎高的致死率以及严重的并发症使其已成为第三或第四位致死性感染性疾病。
心腔内解剖结构异常及血流动力学异常的人群,以及接受血管有创操作的患者。
感染性心内膜炎的典型症状是发热,多以热型不规则者为主,常伴随贫血、疼痛、疲倦等全身症状,部分患者也可出现脾大、瘀点、Roth斑,甚至脑栓塞等其他症状。
发热
发热为最常见的症状,热型以不规则者为最多,可为间歇型或弛张型,伴有畏寒和出汗。
贫血
多见于亚急性,多为轻中度贫血,晚期可达严重程度。
疼痛
常有全身疼痛、关节痛,低位背痛和肌痛在起病时较常见,主要累及腓肠肌和股部肌肉。
部分患者可出现脾肿大,多见于病程>6周的患者。也可能出现杵状指(趾),赘生物可引起动脉栓塞,常见于脑栓塞、肺栓塞等。
亚急性晚期也可出现皮肤瘀点、指和趾甲下可见线状出血、Roth斑、Osler结节、Janeway损害等表现,但临床很少见。
心脏并发症
最常见的为心力衰竭,主要由瓣膜关闭不全所致,以主动脉瓣受损患者最多见,其次为二尖瓣受损患者。此外,还可合并心肌脓肿、急性心肌梗死、化脓性心包炎、心肌炎等。
神经系统并发症
部分患者可神经系统受累,以脑栓塞为主,最常受累的是大脑中动脉及其分支。还可合并脑细菌性动脉瘤、脑出血、中毒性脑病、化脓性脑膜炎、脑脓肿等。
肾脏并发症
大多数患者有肾损害,常见包括肾动脉栓塞、肾梗死、局灶性或弥漫性肾小球肾炎、肾脓肿等。
其他并发症
细菌性动脉瘤
多见于亚急性感染性心内膜炎患者,一般见于病程晚期,多无自觉症状,受累动脉多为近端主动脉及主动脉窦、脑、内脏和四肢。
迁移性脓肿
多见于急性感染性心内膜炎患者,多发生在肝、脾、骨髓和神经系统。
感染性心内膜炎以不明原因的发热及全身疼痛、疲惫等症状最为明显,出现时及时就医,避免导致就医不及时引起严重的并发症。
出现不明原因的发热,伴有畏寒和出汗者及时就医。
患者出现不明原因的全身疼痛、关节痛,低位背痛和肌痛时及时就医。
出现严重的呼吸困难、偏瘫等症状时,立即就医。
大多患者优先考虑去心血管内科就诊。如出现急性心功能不全、急性脑卒中等紧急情况,可考虑去急诊科就诊。
若患者出现其他严重不适反应或并发症,如呼吸困难、偏瘫、意识丧失等,可到相应科室就诊,如呼吸科、神经内科等。
什么时候开始发热的?
什么情况下会有加重或缓解?
体温最高有多少摄氏度?
最近吃过什么药物吗?
既往有无其他的病史?最近受过外伤吗?
体格检查
主要为心脏听诊一般可闻及心脏杂音,急性者更易出现杂音强度和性质的变化,或出现新的杂音。瓣膜损害所致者主要为关闭不全的杂音,多见于主动脉瓣关闭不全。
血培养检查
大多数感染性心内膜炎患者存在菌血症,故而阳性血培养是诊断本病的最直接的证据。
血常规检查
亚急性者正常色素型正常细胞性贫血较常见,白细胞计数正常或轻度升高,急性者白细胞计数增高和明显核左移,红细胞沉降率几乎均增高。
心脏CT检查
在显示瓣膜旁解剖结构和并发症方面的效果较好,而且受人工瓣膜伪影的影响较少。
超声心动图检查
不仅可探得瓣膜上的赘生物,能探测到赘生物所在部位、大小、数目和形态,还可见包括瓣叶结节样增厚、瓣叶穿孔、粘连、室间隔或瓣环脓肿、主动脉瓣细菌性动脉瘤和心包积液等其他异常。
X线检查
无特异性,仅能发现间接征象,如肺部多处小片状浸润阴影提示脓毒性肺栓塞所致肺炎。左心衰竭时,有肺淤血或肺水肿征,主动脉细菌性动脉瘤可致主动脉增宽。
心电图检查
缺乏特异性,当并发室间隔脓肿时,可出现不同程度房室传导阻滞。此外,可能发现各种心律失常和房室肥大、劳损的心电图改变。还要观察有无ST-T缺血的改变。
血清免疫学检查
可明确免疫功能应急及炎症反应。
感染性心内膜炎的诊断目前主要参考Duck标准,包括主要标准和次要标准两类,确诊依据需满足2项主要标准,或1项主要标准+3项次要标准,或5项次要标准。疑诊依据需满足1项主要标准+1项次要标准,或3项次要标准。
主要标准
血培养阳性
两次独立血培养检测出感染性心内膜炎典型致病微生物一致:绿色链球菌、牛链球菌、HACE族、金黄色葡萄球菌、无原发灶的获得性肠球菌。
持续血培养阳性时检测出感染性心内膜炎致病微生物;间隔12小时以上取样时,至少2次血培养阳性;首末次取样时间间隔至少1小时,至少4次独立培养中大多数为阳性或全部3次培养为阳性。
单次血培养伯纳特立克次体阳性或IgG抗体滴度>1:8。
感染性心内膜炎C
包括心内包块(具有摆动性)、瓣膜破坏、瓣周脓肿、假性动脉瘤、心脏穿孔或破裂、假体瓣膜瓣周漏。
超声心动图
赘生物、脓肿、假性动脉瘤、心脏窦道、瓣膜穿孔或动脉瘤、新出现的人工瓣膜瓣周漏。
血清免疫学
25%的患者有高丙种球蛋白血症。80%的患者出现循环免疫复合物。病程长于6周的亚急性患者中50%的类风湿因子试验阳性。上述异常在感染治愈后消失。
次要标准
易患因素
心脏本身存在易患因素,或静脉药物成瘾者
发热
体温>38℃。
血管表现
主要动脉栓塞、感染性肺梗死、细菌性动脉瘤、颅内出血、结膜出血以及Janeway损害。
免疫学表现
包括肾小球肾炎、Osler结节、Roth斑以及类风湿因子阳性。
致病微生物感染证据
不符合主要标准的血培养阳性,或缺乏IE病原体感染的血清学证据。
风湿热
风湿热与心内膜炎两种病均可有发热、贫血、血沉快及心脏杂音。心内膜炎也可为风湿性心脏病的并发症,临床容易漏诊。当抗风湿足够治疗后,仍持续心率增快、低热,进行性心衰加重血沉下降时应考虑后者的可能。获得阳性血培养结果及超声心动图证实心内赘生物存在有助后者诊断。
结核感染
全身非特异性症状与心内膜炎相似,应注意区别两病各自的诊断根据,如结核接触史、PPD试验强阳性、抗结核治疗有效、多无心脏病证据、找到结核感染灶等,两者易区别。
反复呼吸道感染
在左向右分流的先天性心脏病儿,因肺循环血量增加所致肺瘀血,常易罹患呼吸道感染。临床常忽略心内膜炎的可能。
感染性心内膜炎的主要治疗原则是明确病原菌,病原菌尚未明确时,根据经验治疗,明确病原菌后应用相应的抗生素类药物进行治疗。对于存在顽固性进行性心力衰竭、瓣膜口为赘生物阻塞引起休克者、反复发生栓塞等患者,应及时考虑手术治疗。
充分休息,避免劳累、剧烈运动,积极控制血压。
急性感染性心内膜炎建议抽取血培养后(入院3小时内3次)立即开始抗感染治疗,若患者主动脉瓣或二尖瓣伴有急性重度反流、阻塞或瓣周瘘导致难治性肺水肿、心源性休克,需紧急手术治疗。
经验性用药
对急性感染性心内膜炎患者,采用萘夫西林、氨苄西林和庆大霉素治疗。亚急性感染性心内膜炎患者,以青霉素为主或加庆大霉素静脉滴注。
已知致病微生物时的药物治疗
青霉素敏感的细菌治疗
草绿色链球菌、牛链球菌、肺炎球菌等,选择大剂量青霉素分次静脉滴注或者青霉素加庆大霉素静脉滴注,对于青霉素过敏者可选择头孢曲松钠或万古霉素。
青霉素耐药的链球菌治疗
使用青霉素加庆大霉素或者应用万古霉素治疗。
肠球菌心内膜炎治疗
采用大剂量青霉素加庆大霉素静脉滴注、氨苄西林加庆大霉素等,效果不佳者可改用万古霉素。
金黄色葡萄球菌和表皮葡萄球菌
使用奈夫西林或苯唑西林治疗,青霉素过敏或无效者可选择头孢唑林,当青霉素及头孢菌素均无效时,可用万古霉素。
耐药的黄色葡萄球菌和表皮葡萄球菌
应用万古霉素。
其他细菌
青霉素、头孢菌素或万古霉素进行治疗。革兰阴性杆菌感染,可用氨苄西林、哌拉西林等。
真菌感染
用两性霉素B治疗。
其他类型感染性心内膜炎的用药方案
人工瓣膜感染性心内膜炎
一般需应用庆大霉素和利福平进行治疗,还可根据血培养及药敏试验结果,选择联合使用万古霉素、氟氯西林或达托霉素等药物。
静脉药瘾者感染性心内膜炎
抗生素的选择取决于感染的微生物种类、成瘾者使用的药物和溶剂类型以及心内感染的部位。临床常用药物如苯唑西林、氯唑西林等。
手术方法
包括感染病灶切除,瓣膜修补,取出栓子,人工瓣膜替换术,完全房室传导阻滞者安置心脏起搏器等。术式包括主动脉瓣换术、二尖瓣修补术、二尖瓣置换术等。
适应症
对顽固性进行性心力衰竭,内科治疗无效者;瓣膜口为赘生物阻塞引起休克者;反复发生栓塞者(尤其累及主要脏器,如脑、心、眼、肾等);感染在心内膜扩散导致瓣膜破裂、主动脉窦瘤形成、心肌脓肿等;超声心动图检查赘生物进行性增大者,可选择手术治疗。
感染性心内膜炎的预后取决于患者体质、感染的病原体以及是否存在心源性/非心源性并发症等因素,大多数患者在及时发现、及时治疗后可治愈,但也有部分患者预后不良,可能再次复发或出现心力衰竭等严重并发症,甚至可能危及生命。
多数患者通过积极治疗,可改善症状,多数能治愈,但因患者体质、感染的病原体等因素,存在个体差异。
感染性心内膜炎患者如果护理得当包括内科药物治疗,部分患者需要外科干预,治疗及时,一般不会影响自然寿命。
约2%~6%的患者治愈后可能复发,因此治疗后,应遵医嘱定期复诊,警惕再次出现发热、寒战或其他感染征象。
感染性心内膜炎患者应给予高热量、高蛋白、富含维生素、易消化的半流食或软食,注意补充蔬菜、水果,变换膳食花样和口味,促进食欲,补充高热引起的机能消耗。
补充高蛋白食物,如牛奶、蛋等,多吃全麦食品、鱼肉等。
保持低脂饮食,多食核桃、鹌鹑等富含不饱和脂肪酸的食物。
应适量饮水,保持身体的正常代谢,促进排泄和健康的恢复。
接受抗凝治疗的患者应少吃香蕉、动物肝脏、菠菜等富含维生素K的食物。
感染性心内膜炎患者要保持室内环境清洁整齐,定时开窗通风,保持空气新鲜。注意防寒保暖,保持口腔、皮肤清洁,预防呼吸道、皮肤感染。
提供卫生、舒适、安静的居住环境,经常开窗通风。
恢复期间患者应注意休息,保证充足的睡眠,
术后遵医嘱早期下床活动,但应避免剧烈活动,身体耐受情况下进行散步等活动。待患者身体完全康复后,建议规律锻炼。
注意卫生,患者应勤洗手、漱口、洗澡,注意自我保护,防止意外受伤。
家属应注意观察患者的呼吸、脉搏等生命体征,若出现异常情况,及时通知医生,出现再次发热、寒战或其他感染征象时及时就医。术后需服用抗凝药物者,一般需抗凝3~6个月,需在专业医师指导下服用,并定期监测凝血指标。
遵医嘱给予抗生素治疗,要严格按时间、剂量准确用药,以确保维持有效的血药浓度。
感染性心内膜炎的预防主要针对菌血症和基础心脏病两个环节,最有效的措施是养成良好的口腔卫生习惯和定期牙科检查,减少创伤性检查操作等。
患者平时注意防寒、保暖,保持口腔及皮肤清洁,不要挤压痤疮、疖、痈等感染病灶,减少病原菌侵入机会。如有龋齿、鼻窦炎、上呼吸道感染等及时处理。
尽可能避免有创医疗检查和操作,如必须进行静脉导管插入或其他有创性操作,则需选则正规医院进行。
在各种创伤性检查操作前都应预防性应用抗生素。各种手术后预防用药3~5天,以降低本病的发病率。
参考文献
[1]姜文霞,张忠主编.全国高等医学教育课程创新“十三五”规划教材病理学[M].华中科技大学出版社.2020,07,132-135.
[2]吴伟春主编.超声心动图规范化诊断精要[M].中国医药科技出版社.2020,07,238-239.
[3]高级卫生专业技术资格考试命题研究委员会组编.心血管内科副主任,主任医师资格考试考前重点辅导[M].上海科学技术出版社.2020,04,152-160.
[4]王婷,王美灵,董红岩,王彦颖主编.实用临床护理技术与护理管理[M].科学技术文献出版社.2020,02,36-40.
[5](英)詹姆斯·斯特鲁普(JAMESSTIRRUP)原著.徐磊主译.牛津心血管CT成像原书第2版[M].中国科学技术出版.,2020,08,208.
[6]李斌主编.儿科疾病临床诊疗实践[M],河南大学出版社.2020,01,131-132.
