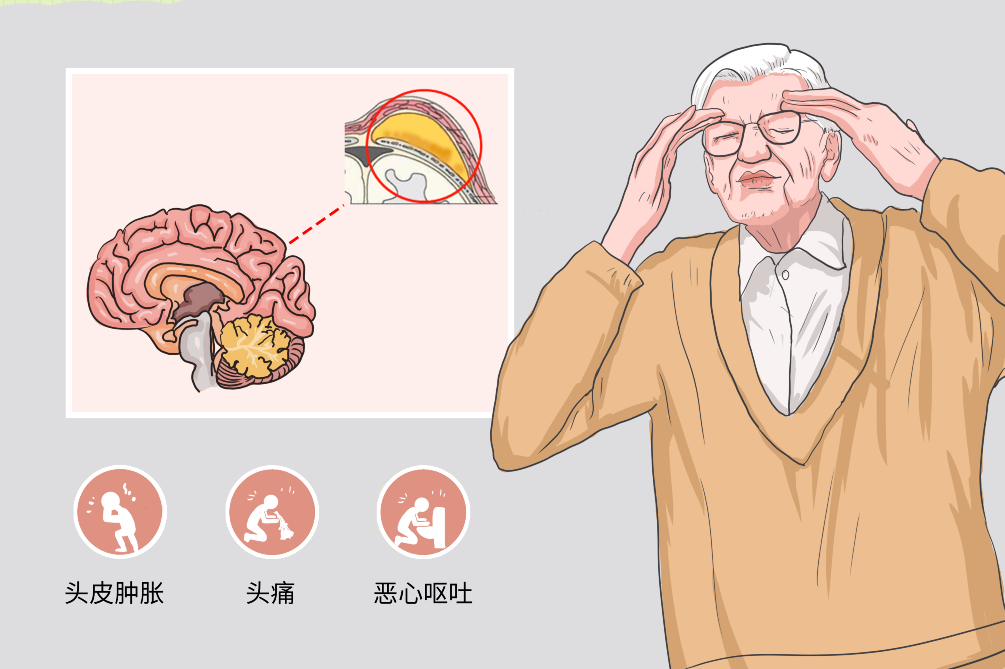
帽状腱膜下脓肿
帽状腱膜下脓肿是各种原因引起的帽状腱膜下化脓性感染,造成帽状腱膜下的疏松间隙内大量脓液积聚的一类疾患,很容易引起扩散,但常限定在帽状腱膜的附着边缘。帽状腱膜下脓肿的主要表现为头皮肿胀、疼痛、眼睑浮肿及引流区淋巴结肿大,严重时可伴发全身性中毒反应,可继发颅骨骨髓炎或向颅内扩散,形成硬膜外脓肿、硬膜下积脓或脑脓肿,因此帽状腱膜下间隙被认为是颅顶部的“危险区”,一旦发生帽状腱膜下脓肿应及时妥善处理,以免招致危及生命的颅内感染。
- 就诊科室:
- 神经外科
- 是否医保:
- 是
- 英文名称:
- subgaleal abscess
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 颅骨骨髓炎、硬膜外积脓、脑脓肿、帽状腱膜下血肿
- 治疗周期:
- 短期治疗
- 临床症状:
- 头皮肿胀、头痛、眼睑水肿、恶心、呕吐、发热
- 好发人群:
- 头部外伤或手术者、免疫功能低下者
- 常用药物:
- 青霉素钠、头孢哌酮
- 常用检查:
- 血常规、C反应蛋白、颅脑CT、抽积液送细菌涂片、细菌培养
帽状腱膜下脓肿多源于伤后头皮血肿感染或颅骨骨髓炎,在小儿偶尔可因头皮输液或穿刺而引起。本病好发人群为头部外伤或手术者和免疫功能低下者,还可能因药物和医源性因素所诱发。
头皮血肿感染
头皮血肿多因钝器伤及头皮所致,按血肿出现于头皮内的具体层次,可分为皮下血肿、帽状腱膜下血肿和骨膜下血肿三种。一般较小的头皮血肿,无需特殊处理,经过1~2周多能自行吸收,较大的血肿常需穿刺抽出同时局部压迫包扎。但当患者免疫力低下且致病菌侵袭能力较强,头皮血肿诱发感染,引起帽状腱膜下血肿形成。常见的感染病原菌包括金黄色葡萄球菌、链球菌或厌氧菌。
颅骨骨髓炎
致病菌侵入颅骨引起的非特异性炎性反应,以青少年多见,常有头部外伤史,多为头部伤口受到污染或头部邻近部位感染灶蔓延引起,少数为通过血行播散,外伤或手术后伤口感染病原菌直接侵犯颅骨、头皮等,可引起帽状腱膜下脓肿形成。
药物
长期应用广谱抗生素、糖尿病、大量应用免疫抑制剂以及接受放化疗治疗等。导致机体免疫力低下,造成致病菌机会性感染。
医源性因素
大多数帽状腱膜下血肿患者都有外伤史,若初期接诊的医师能彻底清创、合理抗炎治疗,避免伤口异物残留,一般不会引起脓肿形成。若处理不善,可引起头皮脓肿,甚至缺血坏死,严重者可向深部侵蚀引起颅内感染。
目前尚无相关流行病研究。
头部外伤或手术者
外伤或手术后伤口感染病原菌直接侵犯头皮、颅骨,或放射治疗、头皮撕脱致颅骨裸露而造成感染。开颅术后和外伤后导致的帽状腱膜下血肿的致病80%以上为金黄色葡萄球菌,其他有大肠杆菌、变形杆菌、克雷伯杆菌和肠杆菌属等。
免疫功能低下者
如长期使用免疫抑制剂、糖尿病、长期卧床、严重的慢性病和艾滋病等,环境中的致病菌,如金黄色葡萄球菌、链球菌或厌氧菌,可趁虚而入侵入,自身抵抗力不足以杀灭致病菌,导致头皮感染性脓肿形成。
帽状腱膜下脓肿的典型症状是头皮肿胀、头痛、眼睑水肿及引流区域的淋巴结肿大和压痛。全身症状多见发热食欲不振、恶心呕吐等,还可能会并发颅骨骨髓炎等疾病。
头皮肿胀
头部外伤后帽状腱膜下感染后导致脓肿形成,因帽状腱膜下组织疏松,脓肿很容易沿此间隙向各方向扩展,致使局部或整个头部肿胀,形成覆盖于整个头顶部的“帽子”状外观。
头痛
多为炎症刺激引起的头痛不适,若形成脓肿较大,患者多自诉为胀痛。
眼睑水肿
眼睑皮肤松弛,皮下组织疏松,又有较多的血管,因此炎症刺激后很容易发生水肿。
颈部引流区域的淋巴结肿大和压痛
因急性炎症引起颈部引流区淋巴结肿大,局限性压痛,有时可见淋巴管炎所致“红线”由原发病灶蔓延至局部的淋巴结,局部皮温升高,可伴有红肿,经治疗后症状常明显改善。
严重患者可出现发热、头晕、乏力、食欲不振、恶心、呕吐、神志淡漠、烦躁、谵妄、昏迷、脉搏细速、呼吸急促等全身感染中毒性性休克的表现。
颅骨骨髓炎
多因颅脑外伤后处理欠妥,导致细菌感染颅骨,多见局限性慢性病变,部分可有慢性伤口窦道,颅底骨髓炎还可有受累脑神经麻痹的症状和体征。急性者早期症状不明显,当表浅感染向深层扩散时出现局部红肿热痛等炎性反应,逐渐出现头皮下波动,引流有脓汁,或自行破溃排出脓液,反复发作,经久不愈,甚至有死骨排出。
硬膜外积脓
指在硬脑膜与蛛网膜之间的脓液积聚,多见于颅脑外伤后感染者,可表现为头痛、倦怠,局灶性神经障碍与抽搐发作在数天之内发展出来,如果不经治疗可迅速进展导致昏迷与死亡。
脑脓肿
化脓性细菌引起的脑组织的化脓性感染,侵蚀破坏脑组织,引起局限性化脓性炎症和组织坏死,继而形成坏死性脓腔,因病变累及部位不同引起不同症状。早期表现为全身症状,如发热、头痛、肌肉酸痛、乳突疼痛等,之后病情加重出现恶心、呕吐、剧烈头痛等,累及相应运动或感觉区域可表现为运动失调、肌力或肌张力增高、偏盲、失语等,病情危重者有神志淡漠、嗜睡、昏迷等。
出现头皮肿胀、头痛、眼睑水肿等症状高度怀疑帽状腱膜下脓肿时,应及时就诊神经外科,进行血常规、颅脑CT等检查确诊。已经确诊帽状腱膜下脓肿的患者应立即就医,本病还应与化脓性脑膜炎等疾病相鉴别。
有颅脑外伤者检查颅脑CT、血常规非常有必要,一旦检查中发现帽状腱膜下积液都需要在医生的指导下进一步检查。
出现头皮肿胀、头痛、眼睑水肿及引流区域的淋巴结肿大和压痛等症状,高度怀疑帽状腱膜下脓肿时,应及时就医。
已经确诊帽状腱膜下脓肿的患者,无论有无相应症状和体征,应立即就医。
绝大多数病人优先考虑去神经外科。
若患者出现其他严重不适反应或并发症,如乳头疼痛、耳道流脓、眼干涩等,可到相应科室就诊,如耳鼻喉科、眼科等。
患者怎么受的伤?
当时昏迷了吗?
既往有无其他的病史?
之前是否做过手术?
患者发热是持续的还是波动的?
血常规及C反应蛋白
血常规示白细胞升高,以中性粒细胞为主,部分伴有淋巴细胞增多,C反应蛋白常增高。
颅脑CT
可见颅骨外大范围的半球形低密度区,借CT值可与帽状腱膜下血肿相鉴别,还可明确有无颅骨骨髓炎、硬膜外或硬膜下积脓等继发病变。
颅脑MRI
颅脑MRI示头皮可见呈低T1WI高T2WI信号,可与血肿相鉴别。
脓肿穿刺抽吸
抽取脓液送细菌涂片、细菌培养可明确诊断,同时根据药敏结果调整抗生素方案。
脓肿穿刺抽吸
将抽吸出的脓液进行细菌培养、药敏试验等检查,可明确感染的病原菌,对后续抗菌治疗有重要意义。
体格检查
触摸局部头皮有明显波动感,并有眼睑水肿、颈枕部淋巴结肿大、压痛等异常体征。存在头皮破损者,按压时还可见大量脓性分泌物于破损处溢出。
典型的帽状腱膜下脓肿症状,如头皮肿胀、头痛、眼睑水肿及颈枕部引流区域的淋巴结肿大和压痛。
颅脑CT或MRI示帽状腱膜下液性暗区,抽吸送检可培养出致病菌即可确诊。
由于帽状腱膜下脓肿临床症状比较明显,因此不需与其他疾病进行鉴别。
帽状腱膜下脓肿的治疗应及时脓肿切开引流,清理头皮下脓液和坏死组织;同时进行全身抗感染治疗,此外也应加强营养支持。本病一般1~2周可治愈。
青霉素类
帽状腱膜下积脓的病原菌通常为金黄色葡萄球菌、链球菌或厌氧菌,可首先经验性予以青霉素类药物,如青霉素钠等,其主要作用是阻碍细菌细胞壁的合成,从而有杀菌的作用。青霉素钠对大多数的革兰氏阳性球菌都有杀菌作用,但最常见的反应是皮疹、哮喘、药物热,严重者可导致过敏性休克而引起的死亡,皮试阴性才能使用。
头孢菌素类
抗菌谱广,对革兰阳性球菌、阴性杆菌有较好的杀菌作用,不良反应少见,作用持续有效,用药前亦需要药敏皮试。治疗过程中抽吸脓液送检微生物室,据药敏结果调整用药,要针对性、合理、持续性给药,同时观察用药后效果。
脓肿抽吸或置管引流术
适用于帽状腱膜下脓液量少、症状轻的患者,在血肿边缘2cm内、脓肿体位最低处抽吸脓液,若不能保证完全抽净脓液,则应放置引流管一条持续引流,术中应力争将帽状腱膜下的积血或积脓驱挤干净,然后用弹力绷带加压包扎。观察2~3天,引流量无明显增多后即可予以拔管。头部绷带继续包扎3~4天,一周左右解除绷带,检查头皮与帽状腱膜下组织的愈着情况。术后可投予抗菌素和止血剂,如青霉素钠、安络血、维生素K3等。
脓肿切开引流术
适用于脓肿量多、范围波及较大者,方法是在低位作多个切口引流,清除脓液及坏死组织,并用含杆菌肽、1.0%新霉素及0.1%多粘菌素溶液冲洗脓腔,然后放置橡皮引流管,留作术后冲洗引流用。术毕,松松缝合引流切口。术后继续抗感染治疗1~2周,引流管于4~6天内拔除。
帽状腱膜下脓肿,如及时发现并妥善处理,往往预后良好。一般都可治愈,不影响自然寿命,极少数体弱者因败血症死亡,需要定期复查。
本病一般都可治愈,极少数体弱者因败血症死亡。
本病一般不影响自然寿命。如患者全身免疫力较差,可有明显的全身感染重度症状,脓肿亦可向深部扩散、侵袭,招致颅骨骨髓炎、硬膜外或下积脓,甚至引起脑脓肿、脑室内积脓等严重并发症而危及生命。
帽状腱膜下脓肿治疗结束半月以内,应该到医院复查,包括血常规、颅脑平片或CT等;反复感染、经久不愈者治愈后,应定期追踪治疗,直至完全治愈无复发3~6个月。
帽状腱膜下脓肿患者无特殊饮食指导,营养丰富即可。
帽状腱膜下脓肿患者若无法下床,可在床上进行活动,术后还需避免发生再次感染。治疗结束后需遵嘱到医院复查,不要过分紧张,以免加重病情。
术后患者若无法下床,可在床上进行足趾伸屈活动、下肢肌肉收缩与放松交替活动、间歇性翻身等。
患者治疗结束后需遵嘱到医院复查,主要是复查脓肿是否完全吸收,有无再次感染复发。
对于一些病情反复发作的患者,容易出现烦躁、焦虑,家属需要给予关心、疏导,注意情绪变化。
如果术后伤口周围红肿、疼痛,或者敷料松动,有血液、脓液等渗出,或者引流管扭曲、没有液体引出,需及时告知医护人员。
主要注意脑外伤后要及时处理伤口,彻底清创,在做有创治疗时,应消毒彻底,这样可预防帽状腱膜下脓肿疾病的发生。
4748点赞
参考文献
[1]张太生.帽状腱膜下脓肿1例数[J].河北医药,1995.17(2):124.
[2]岳镛,刘兆华.耳源性帽状键膜下脓肿合并枕部硬膜外脓肿一例[J].中华耳鼻喉科杂志,1994,10(4):109-110.
