碘源性甲亢是指与摄碘量增加有关的甲状腺功能亢进,与长期大量摄碘或含碘药物有关。最常出现于伴毒性甲状腺结节的患者在摄入过量的碘之后,也见于合并Graves病的报道。患者常在碘摄入增加以前即有甲状腺激素合成碘调节异常,也有报道在纠正碘的摄入之后甲状腺功能完全恢复正常。
- 就诊科室:
- 内分泌科
- 是否医保:
- 是
- 英文名称:
- iodine-induced hyperthyroidism,IIH
- 疾病别称:
- 碘甲亢、碘性巴塞多病、碘致甲状腺毒症
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 甲亢性心脏病、甲亢危象
- 治疗周期:
- 3~6个月
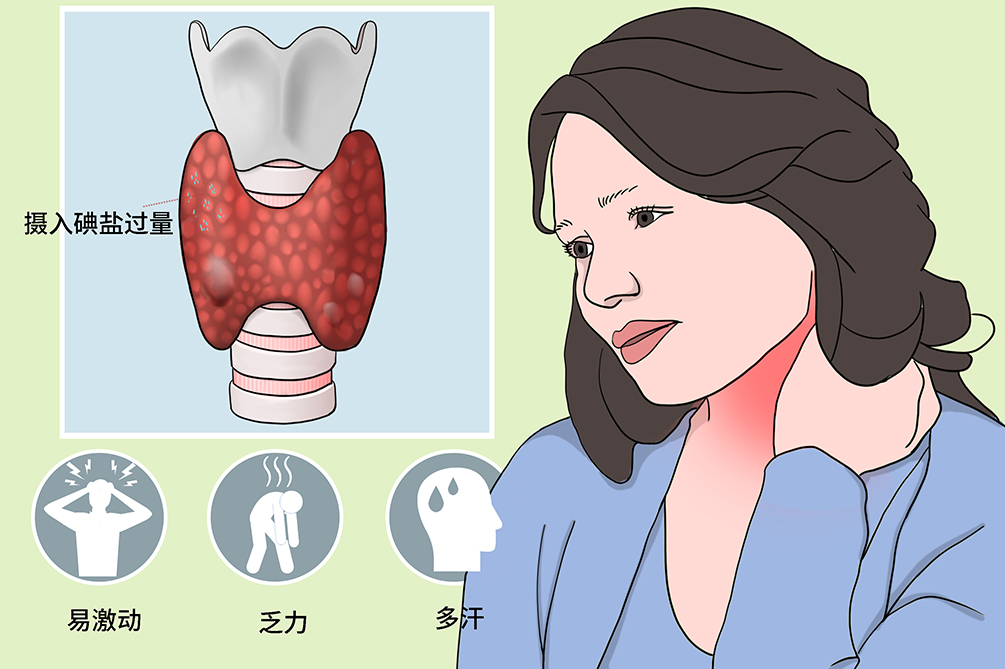
- 临床症状:
- 易激动、烦躁、心动过速、乏力、怕热、多汗、体重下降、食欲亢进、大便次数增多
- 好发人群:
- 地方性甲状腺肿碘治疗者、大剂量使用胺碘酮者
- 常用药物:
- 高氯酸钾、甲巯咪唑
- 常用检查:
- 甲状腺功能检查、摄碘率检查
碘源性甲亢分为两型,即Ⅰ型和Ⅱ型。Ⅰ型由甲状腺细胞增生、功能亢进引起,Ⅱ型由甲状腺细胞破坏导致激素释放过多所致。多普勒超声检查显示合并甲状腺增大和血流增多者有利于Ⅰ型的诊断,而甲状腺大小正常、血流正常或减少的倾向于Ⅱ型的诊断。但多普勒形态检查仍有模糊之处,故临床诊断与鉴别有一定的局限性。
一般认为,碘源性甲亢的生物学基础是由于基因突变产生功能自主性的甲状腺细胞,当此类细胞的数量足够多并且碘供给增加时,可发生甲状腺功能亢进。
碘甲亢最常出现于碘缺乏地区在给予碘补充时,患者常在碘摄入增加以前即有甲状腺激素合成碘调节异常,也有报道在纠正碘的摄入之后甲状腺功能完全恢复正常。
医疗中使用含碘的造影剂和含碘的药物(如应用含碘量37%的胺碘酮),也是引起碘甲亢的重要原因,特别是长期服用胺碘酮抗心律失常者引起的甲亢临床最为多见。
碘源性甲亢一般发生在服碘6个月后,也可发生在服碘1~2个月,高峰为1~3个月。碘过多者发病率可增高1~3(或2~5)倍。临床观察表明碘源性甲亢的发生与摄入的碘量可以不成正比,表现出临床的异质性,个体差异较大,即使补碘时摄入的碘量在正常范围内也会发生碘源性甲亢,可能与患者本身是潜在甲亢风险人群有关。补碘的时间、速度、剂量与甲亢的发病直接相关,补碘的时间早,甲亢发病出现早;补碘的速度提高快、剂量增加大,甲亢发病率随之提高。
地方性甲状腺肿碘治疗者。
大剂量使用胺碘酮者。
碘源性甲亢患者多数为轻症,症状与一般甲亢基本相同,但患者年龄相对偏大,症状出现顺序往往是先出现交感神经兴奋症状,而后出现乏力、体重下降、心悸等。
甲状腺结节、肿大
大部分患者可出现甲状腺结节,小部分患者可出现甲状腺肿大,颈部比正常人稍粗。
神经系统症状
患者易激动、亢奋、精神过敏,肌肉可见细震颤,还可有失眠、紧张、焦虑烦躁、猜疑等症状。
高代谢症状
患者怕热、多汗,体温高于正常人,常有食欲亢进、胃纳明显增加,但会伴有体重下降、疲乏无力。
心血管系统症状
本病患者的心血管症状和体征明显,可有心悸、气促,稍事活动即可明显加剧,多为窦性心动过速,静息和睡眠时心率仍快为本病特征。
运动系统症状
主要表现为肌肉软弱无力,长期的甲状腺毒症还会引起骨密度降低。
生殖系统症状,部分女性患者可有月经减少、周期延长甚至闭经表现;男性可有阳痿,偶见乳房发育。
甲亢性心脏病
碘源性甲亢患者甲状腺激素分泌增加,而心肌细胞表面的相关受体较多,因此心脏对甲状腺激素非常敏感,过多的甲状腺激素可直接刺激心肌细胞,引起心脏做功增多,长期以往可导致甲亢性心脏病。
甲亢危象
碘源性甲亢患者在病情没有被控制的情况下,由于激发因素,可使病情突然加重,出现危及患者生命的状态,患者可出现高热、心率显著增快(超过160次/分)、食欲极差、腹痛腹泻明显、嗜睡,最后陷入昏迷。
在使用胺碘酮治疗或者碘缺乏地区在补碘治疗后,如果出现神经系统和心血管系统的症状,应及时前往内分泌科就诊,医生采集病史后,首先进行体格检查,之后会进行甲状腺功能测定,必要时做甲状腺影像学、核医学的检查。
在使用胺碘酮治疗或者碘缺乏地区在补碘治疗后,如果出现心烦气躁、心动过速、多言多动、失眠、紧张、思想不集中、焦虑、烦躁、多猜疑等症状时,应及时前往内分泌科就诊。
如果出现体温急剧升高、心动过速、昏迷,应立即就医。
患者可至内分泌科就诊,出现昏迷时可至急诊科就诊。
是否有神经系统症状?(如易怒、暴躁、焦虑不安、健忘等)
是否有心血管系统症状?(如心慌、心悸)
近半年都使用过什么药物?
是否有甲状腺相关的疾病史?
近期是否增加碘摄入量或服用较长时间含碘药物史?
甲状腺功能检测
包括促甲状腺激素(TSH)、总甲状腺素(TT4)、游离甲状腺素(FT4)、总三碘甲状腺原氨酸(TT3)、游离三碘甲状腺原氨酸(FT3)含量的检测,甲状腺功能改变时,促甲状腺激素的变化较甲状腺激素迅速且显著;FT4和FT3水平不受甲状腺激素结合球蛋白的影响,比TT3和TT4能更准确的反映甲状腺的功能状态。
血常规检查
部分患者可有白细胞总数减低、淋巴细胞比例增加、单核细胞增多,偶可伴发血小板减少性紫癜。
摄碘率检查
目前主要用于甲状腺毒症病因的鉴别,甲亢类型的甲状腺毒症的碘-131摄取率增高;非甲亢类型的甲状腺毒症的碘-131摄取率减低。
甲状腺放射性核素扫描
本项检查可以鉴别甲状腺结节的性质、数量和大小。
甲状腺超声
该检査无创,通过超声检查看甲状腺血流分布,甲亢患者可表现为甲状腺动脉血流速度增快。
近期有碘摄入量增加的历史,病人有甲亢表现,如心动过速、出汗、体重下降,年岁大者可出现嗜睡和虚弱等。
甲状腺轻度肿大、质硬,无血管杂音及震颤,可见多食、消瘦、畏热、急躁等典型的甲亢症状,一般无突眼和局限性黏液性水肿体征。
实验室检查血清T3、T4、FT3均增高,其中以T4增高最明显。促甲状腺激素释放(TRH)兴奋试验低或无反应,甲状腺摄碘-131率明显降低,甲状腺显像显影差,TSH降低。
甲状腺扫描可发现“热区”的存在。
排除其他原因引起的甲亢。
单纯性甲状腺肿
除甲状腺肿大外,并无烦躁、心动过速、体重下降、食欲亢进等表现。虽然有时碘-131摄取率增高,但是T3抑制试验大多显示可抑制性,血清T3、FT3均正常。
自主性高功能性甲状腺结节
症状与碘源性甲亢类似,可通过放射性核素扫描检查鉴别,放射性核素可集中于结节处,经TSH刺激后重复扫描,可见结节放射性增高。
碘源性甲亢的治疗有一定困难,因甲状腺摄碘率低,不能选择碘-131治疗。由于碘水平增加所致及甲状腺毒症,对硫脲类抗甲状腺药效果也较差。轻中度甲亢患者可以抗甲状腺药物治疗,控制碘摄入量。
高氯酸钾
可以阻止碘的摄入,抑制甲状腺激素的合成,可有发热、皮疹、胃部不适等症状。
抗甲状腺药物
如甲巯咪唑,用于治疗胺碘酮所致的甲状腺毒症。
泼尼松
泼尼松和甲巯咪唑联合使用,对于碘源性甲亢的治疗效果较好。
本病一般无需手术治疗,但是极少数情况下可进行甲状腺次全切除手术。
患者经过积极治疗后,大多停药后可治愈。碘缺乏地区碘甲亢患者停药治疗后,一般不容易复发,病人停药后,补碘者比不补碘者更容易引起碘甲亢复发。
本病经积极治疗后能治愈。
碘源性甲亢及时治疗不会影响自然寿命。
病情治疗期间,第一个月需一周复查一次,以后视病情而定,一般一月复查一次,主要是进行甲状腺功能检查。
碘源性甲亢除规律用药外,合理的饮食对疾病的转归也起着至关重要的作用,患者首先应该限制含碘食物的摄入,同时应注意避免食用刺激性食物,注意补充维生素与含钙、钾的食物。
禁忌食用含碘食物
正常人每日摄入的碘量为150μg/天,而甲亢患者应小于50μg/天。将含碘食物分为三个等级,第一类包括海带(昆布)、紫菜(海藻)、苔条、海蜇等;第二类包括海蟹、海中的贝壳类等;第三类包括海鱼、海虾等。而碘盐的含碘量每克盐一般含20~30μg左右。所有海产品相对甲亢患者都是高碘食品,含碘盐也要尽量避免。
禁食辛辣刺激性食物
如辛辣食物以及咖啡、浓茶等,甲亢病人本身即可有心慌、怕热、精神兴奋、失眠等交感兴奋症状,刺激性食物可导致上述症状的加重,在甲状腺功能完全控制以前应避免食用。
注意补充钙剂
高代谢是甲亢的特点之一,因此,对于伴有骨质疏松的中老年患者应注意补充钙及维生素D。
注意补充维生素
甲亢患者极容易引起维生素的缺乏,加之甲亢本身以及甲亢治疗中抗甲状腺药物的应用,可引起白细胞减少,也需要增加维生素的补充。
三高饮食原则
高蛋白、高热量、高纤维素,可以适当增加主食的摄入量,同时注意多吃新鲜的蔬菜、水果,多吃瘦肉、牛奶、鸡蛋、河鱼等食物。
碘源性甲亢患者首先应接受规范的治疗,定期复诊,同时还应重视自身生活方式的调节,可以更好的防治并发症,同时也有利于病情的恢复。
某些感冒药,如泰诺、百服宁等,说明书上都写到“甲亢患者慎用”,是因为这类药物中含有伪麻黄碱,可导致心率加快,应慎服。
减少在外就餐机会,饭店中使用的食盐通常为加碘盐。
避免使用含碘的药品及化妆品,药品方面包括抗心律失常药物胺碘酮;增强CT所需的造影剂;消毒所用的碘酒;含碘维生素片(包括善存、金施尔康等);化妆品等方面包括含海藻成分的洗面奶、洗发精、面膜、足浴粉等。
作息规律,戒烟限酒,不熬夜,保持情绪稳定,避免精神刺激。
定期监测甲状腺功能,并根据甲状腺功能及时调整治疗方案。
甲亢孕妇发生流产、早产、先兆子痫、胎盘早剥的概率会增加,易岀现胎儿宫内发育迟缓、胎儿或新生儿甲亢等现象。因此,不建议甲亢未控制者怀孕。若患者甲亢已得到有效控制,可以在咨询专业医生后怀孕,怀孕期间应定期监测孕妇甲状腺功能及胎儿发育情况。
预防碘源性甲亢主要是控制碘的摄入量,减少高碘饮食,高碘地区应限制碘盐摄入量。
对患有其他甲状腺疾病或其他不宜服用碘盐的病人,应该购用非碘盐。
有甲状腺肿的患者暴露于碘后可能增加甲亢的发生,此类病人使用含碘药物应小心。
4211点赞
参考文献
[1]刘新华,刘金贵.胺碘酮致碘源性甲亢1例[J].武警后勤学院学报(医学版),2012,21(11):918-919.
[2]吴坤,赵丽静.胺碘酮引起的碘甲亢3例并文献资料复习[J].广西医学,2008(02):257-258.
