小脑扁桃体下疝畸形
小脑扁桃体下疝畸形又称Chiari畸形或ArnoldChairi畸形,是以颅后窝容积减小、小脑扁桃体向下进人椎管腔为主要病理学特征的先天性发育畸形,严重者除小脑扁桃体向下进人椎管腔外,小脑蚓部、下位脑干和第四脑室等亦随之下移,造成导水管和第四脑室变形,枕骨大孔与上颈椎管蛛网膜增厚、蛛网膜下隙狹窄等一系列变化。这些改变的结果可造成脑干和上颈髓受压、后组脑神经和上颈段脊神经根受牵拉和移位,以及脑脊液循环受阻、产生脑积水和脊髓空洞症等继发性改变。
- 就诊科室:
- 神经外科、神经内科
- 是否医保:
- 是
- 英文名称:
- Arnold-ChiariAnomaly,ACA
- 疾病别称:
- 阿诺德-奇阿畸形
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 脊髓空洞、脊柱侧凸
- 治疗周期:
- 短期治疗
- 临床症状:
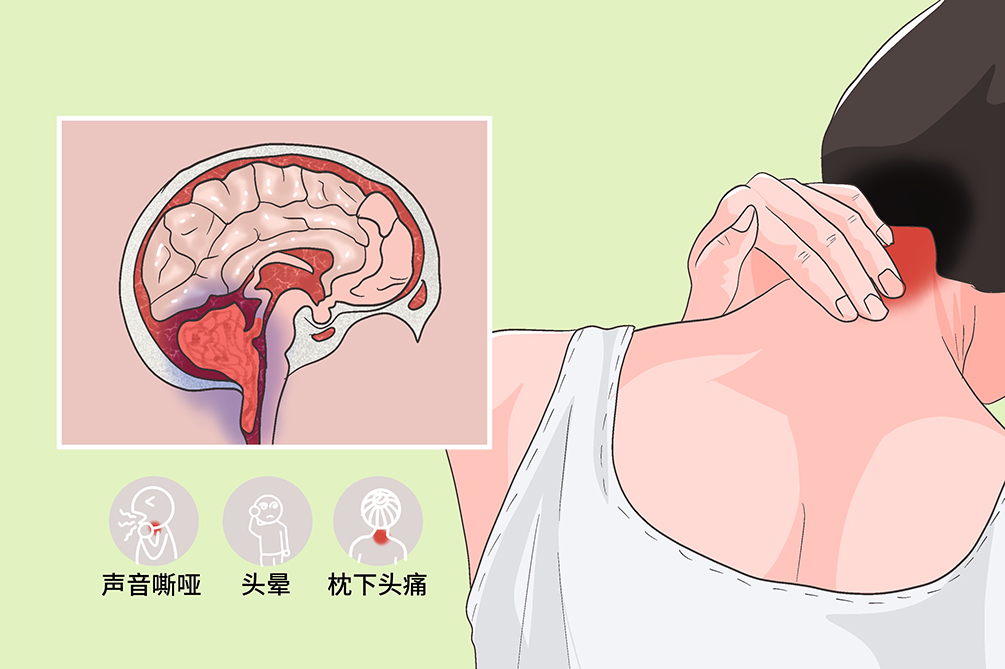
- 枕下头痛、眶后疼痛、头晕、平衡障碍
- 好发人群:
- 中青年女性
- 鉴别诊断:
- 继发性小脑扁桃体下疝、随年龄位置变异的小脑扁桃体
- 常用检查:
- 头颅CT、脊柱CT、头颅MRI、脊柱MRI
目前临床上常用的小脑扁桃体下疝畸形分型共分为四型,多数为Ⅰ型或Ⅱ型。
Ⅰ型
小脑扁桃体向下移位疝至枕大孔平面以下5mm。
Ⅱ型
小脑蚓部、第四脑室、下脑干疝至枕大孔平面以下,常伴有脊髓脊膜膨出。
Ⅲ型
小脑和脑干等后颅窝内容物移位下疝入颈部脑膨出内。
Ⅳ型
小脑发育不良,无小脑下疝。
关于小脑扁桃体下疝畸形的形成原因目前还没有一个明确的机制,比较主流的学说包括胚胎原发性发育不全、脊髓栓系牵引学说、脑积水压迫学说、基因突变学说等。
脊柱裂、脊髓脊膜膨出的病人,由于脊髓固定在脊柱裂处,在生长发育过程中,脊柱和脊髓生长速度不同,脊髓不能按正常情况上移,这样造成脊髓和脑组织向下牵移,而产生小脑扁桃体下疝。但也有人认为在脑发育过程中,后颅窝容积小,脑组织发育过度以致部分脑组织疝出枕骨大孔。小脑扁桃体下疝的同时延髓也有不同程度的下移,严重者延髓可完全移到枕骨大孔外。这就造成了延髓背侧屈曲,颅神经、颈神经受牵拉,脊髓受压变形,疝出的脑组织与脊髓及周围结构粘连,枕大池闭塞,中脑导水管或第四脑室中孔粘连闭塞,形成梗阻性脑积水,又可加重小脑扁桃体下疝,正中孔闭塞时可伴有脊髓空洞和其他枕骨大孔畸形。
胚胎期后颅窝中线结构生长发育异常导致,相关症状可能经咳嗽、打喷嚏、大笑等活动诱发。
临床上小脑扁桃体下疝畸形较为常见,起病缓慢,女性多于男性,年龄在13~68岁,平均38岁,患病年龄一般在1~60岁左右,65岁以上发生较少。
小脑扁桃体下疝畸形不同类型好发人群不同,Ⅰ型多见于儿童及成人,Ⅱ型多见于婴儿,Ⅲ型多见于新生儿期,Ⅳ型常于婴儿期发病。
小脑扁桃体下疝畸形在临床上比较少见,其常见的症状主要是由于小脑扁桃体下疝压迫周围神经组织所致症状,以及脑脊液循环受阻所致症状等。
无症状期
并非所有具有小脑扁桃体下疝畸形影像学特征的患者都会出现临床症状,有些患者可能终身不出现症状。当突向枕骨大孔下方的小脑扁桃体对脑干或上颈髓产生压迫,或由于小脑扁桃体长期在脑脊液搏动压力驱动下反复与周围组织摩擦,产生局部蛛网膜增厚、粘连,出现脑脊液循环受阻并加重局部脑干受压后,即可能出现明显的临床症状进人症状期。
症状期
小脑扁桃体下疝畸形出现临床症状的年龄段多在20岁以后,儿童及青少年出现症状者较少。本病临床表现缺乏特异性,症状轻重似与小脑扁桃体下疝程度关系不大,主要取决于小脑扁桃体和枕骨大孔之间的比值,该比值除了受疝入小脑扁桃体的大小影响外,也受枕骨大孔区骨结构异常的影响。比值越小,反映延髓颈髓受压程度就可能越重,而临床症状也相应较重。
最常见的症状是枕下头痛,通常表现为颈项部疼痛,向上可放射到头顶甚至到眼眶后部,向下放射到颈部和肩胛部,常在用力、屏气、头位改变时加重,女性患者可在行经前的一周头疼加重。
其次是眼部症状,表现为间断性眶后疼痛或压迫感、视力模糊、闪光、怕光、复视和视野缺损等,但神经眼科学检查往往正常。
耳部症状也很常见,包括头晕、平衡障碍、眼球震颤、耳部压迫感、耳鸣、听力减退或听觉过敏、眩晕等。有头晕或眩晕的惠者在检查时,可能有低频的神经性听力丧失以及不同程度的前庭功能障碍。
延髓和颈髓受压症状
主要表现为四肢,尤其是下肢肌力下降,肌张力增高,出现病理反射等,在合并有颅底陷入症,尤其是延髓、颈髓前方受压者更易出现此种临床表现。
小脑受压症状
多见于颅后窝容积过小者。
后组脑神经功能障碍
表现为呛咳、吞咽困难和声音嘶哑等症状。
其他
除以上表现外,小脑扁桃体下疝畸形的临床表现还取决于是否合并有其他继发改变,如脊髓空洞症、脑室系统梗阻、椎基底动脉供血不足等相应的临床表现。在Ⅰ型、Ⅱ型畸形,由于常在婴儿期出现症状,多表现为吞咽困难、进食后食物从口、鼻腔反流,出现误吸并发生肺炎等症状。这两型畸形还可合并有严重的其他器官畸形,如脑、脊髓等发育异常等,预后多较差。
脊髓空洞
脊髓空洞是小脑扁桃体下疝畸形最常见的并发症,其发病率可达30%~ 70%。 最常见于颈髓段,其次是颈胸段。
脊柱侧凸
脊柱侧凸常见于小脑扁桃体下疝畸形I型合并脊髓空洞的患者中,其发病率可达30%,具体病因尚不清楚。
眼部异常症状
在年龄较大的小脑扁桃体下疝畸形Ⅰ型患者中经常并发斜视、辐辏和跟随运动异常等眼部症状,有时还会并发水平眼震,尤其在视线向上时。
小脑扁桃体下疝畸形常无特异性体征,发生可危及生命,出现相关症状时,应当立即就医,并进一步完善相关检查,以助于尽早发现该病,并制定合理的治疗方案。
对于出现头痛、偏瘫、肌张力异常、肢体感觉障碍等症状的患者,尤其中青年女性,应当立即就医。
多数患者一般去神经外科、神经内科就诊。
目前都有什么症状?(如头痛、偏瘫、肢体感觉障碍等)
是否有以下症状?(如眼球震颤、行走不稳、吞咽困难等症状)
是否做过相关检查?结果是什么?
既往有无其他的病史?
普通X线检查
不能直接发现是否存在小脑扁桃体下疝畸形,但可发现同时存在的颅颈交界区骨性异常。
头颅及颈部CT检查
能够显示脑室特别是第四脑室的大小和位置,对于发现脑积水及骨质异常有明显优势,可发现枕骨大孔区畸形。
头颅及颈部MRI检查
确诊本病的首选检查,MRI主要表现为小脑扁桃体疝入到椎管内、颅后窝容积减小、小脑延髓池变小或消失,延髓颈髓和第四脑室受压、变形或向椎管方向移位等。另外,小脑扁桃体下疝畸形同时伴发的异常,如脑膜脑膨出、脑和脊髓发育异常、颅颈交界区骨性结构异常、脑积水以及脊髓空洞症等,也能清晰地显示。
当患者出现头痛、肢体感觉障碍、肢体肌肉萎缩、偏瘫或四肢瘫等症状时,头颈部MRI或CT提示小脑扁桃体下疝或发育不良,应当诊断为小脑扁桃体下疝畸形。
继发性小脑扁桃体下疝
一般病情较危重,生命体征不稳定,随时可能死亡。头颅CT或MRI多可明确颅内原发血肿、肿瘤等占位性病变,故可以与小脑扁桃体下疝畸形进行鉴别。
随年龄位置变异的小脑扁桃体
患者多无明显临床症状,头颅及颈部CT多不能发现颅底骨质异常,而小脑扁桃体下疝畸形通过头颅及颈部CT可发现枕骨大孔区畸形,故可以鉴别。
对于小脑扁桃体下疝畸形的治疗,目前还存在很多争议。何时手术、行何种手术,术后能否改善患者预后等问题尚没有定论。目前临床上一般会结合病人的自然史及症状严重程度,给予不同的治疗方案。多数神经外科医师不主张对无症状的患者行预防性手术治疗,仅有轻度症状的患者,结合实际情况可暂时保守观察,不必立即手术。
小脑扁桃体下疝畸形一般无药物治疗。
手术适应证
无症状性小脑扁桃体下疝畸形不需治疗,但应密切随访。对症状期患者,尤其是儿童和青壮年,应采取较为积极的外科治疗态度。凡患者出现梗阻性脑积水、颅压增高,以及有明显神经症状,如因脑干受压出现喉鸣、呼吸暂停、发绀发作、角弓反张Homer综合征、吞咽反射消失以及小脑功能障碍等,均应行手术治疗。另外,对无症状期小脑扁桃体下疝畸形经MRI检查提示存在脊髓空洞症的患者,也应积极进行手术干预,以阻止脊髓空洞症的进一步发展。
手术方式
其具体术式尚不统一,应根据不同病因采取不同术式,如何彻底解除枕大孔区压迫因素,恢复脑脊液循环通畅是衡量减压是否彻底的唯一指标。常见手术方式有颅后窝扩大重建术、枕大池重建术等。后颅窝及上颈髓减压术是目前治疗有症状的小脑扁桃体下疝畸形的主要手段,多数研究不推荐行下疝的小脑扁桃体切除手术,这样有可能增加脑干损伤及手术后遗症等。亦有人主张行后颅窝减压术时仅切开硬脑膜外层即可。具体枕骨切除范围、是否打开硬膜及行硬膜的扩大修补、是否切除小脑扁桃体,以及对伴存的脊髓空洞症的处理等问题尚有争议。
小脑扁桃体下疝畸形成人患者预后一般较好,儿童及新生儿预后较差。影响外科疗效的因素包括术前患者神经功能状态差,症状进展迅速的患者预后差。
小脑扁桃体下疝畸形不能治愈,仅能通过治疗使症状得到缓解。
小脑扁桃体下疝畸形Ⅱ型新生儿患者其死亡率为23%~50%,小脑扁桃体下疝畸形Ⅰ型及Ⅱ型儿童患者手术死亡率为0~15%,成人相关数据未见报道。
术后第一个月复查一次头颈部CT、MRI;达到治疗目标后,可六个月复查一次头颈部CT、MRI。
小脑扁桃体下疝畸形术后应注意合理膳食、补充优质蛋白、补足热量,以补充神经细胞、骨骼肌细胞重建所需要的营养。避免高油、高盐、高脂肪等不健康饮食,加重心脑血管负担,不利于疾病康复。
宜补充牛肉、鸡胸肉、鸡蛋等优质蛋白,酌情补充膳食纤维,如全麦、蔬菜等。
避免食用辛辣、生冷食物,避免酗酒。
适当补充维生素及电解质,如蔬菜、水果、食盐。
对于小脑扁桃体下疝畸形患者,必要时需佩戴颈托固定颈部,防止颈椎脱位。对于术后患者注意预防伤口、肺部及尿路感染可能。遵医嘱早期行肢体功能康复训练,避免副损伤。
了解各类改善神经功能药物的作用、剂量、用法、不良反应和注意事项,遵医嘱正确服用。
保持充足睡眠、大便通畅,避免颈部剧烈扭动,注意保护患处及患肢。
对于未行手术的保守观察患者,应当记录头痛程度是否明显加重、肢体无力有无明显进展,以及痛觉、温度觉及触觉有无障碍等,定期找专科医生复查头颈部MRI和CT。
对于出现头痛、肢体感觉障碍、肢体肌肉萎缩、偏瘫或四肢瘫等症状的患者,应及时到医院行头颈部CT或MRI检查,除外小脑扁桃体下疝畸形可能。
小脑扁桃体下疝畸形是一种先天性疾病,目前尚无有效预防措施。主要是注意女性孕期、围生期保健、防病及不能随意用药,防止先天性畸形儿的出生。
参考文献
[1]王忠诚.神经外科学[M].武汉:湖北科学技术出版社,2005.
[2]杨树源,张建宁.神经外科学[M].北京:人民卫生出版社,2015.
[3]李春岩主编.现代护理临床新进展[M].西安交通大学出版社,2017(12):264-268.
[4]周良辅.现代神经外科学[M].复旦大学出版社,2017:1209-1215.
