急性闭角型青光眼
急性闭角型青光眼是一种以房角突然关闭,导致眼压急剧升高并伴有相应症状和眼前段组织病理改变为特征的眼病,多见于50岁以上老年人,女性更常见,男女之比约为1:2,患者常有远视,双眼先后或同时发病。情绪激动、暗室停留时间过长、局部或全身应用抗胆碱药物,均可使瞳孔散大、周边虹膜松弛,从而诱发急性闭角型青光眼。长时间阅读、疲劳和疼痛也是本病的常见诱因。病因尚未充分阐明,眼球局部的解剖结构异常,被公认为是本病的主要发病危险因素。
- 就诊科室:
- 眼科
- 是否医保:
- 是
- 英文名称:
- acute angle-closure glaucoma
- 疾病别称:
- 原发性闭角型青光眼
- 是否常见:
- 是
- 是否遗传:
- 是
- 并发疾病:
- 无
- 治疗周期:
- 短期治疗
- 临床症状:
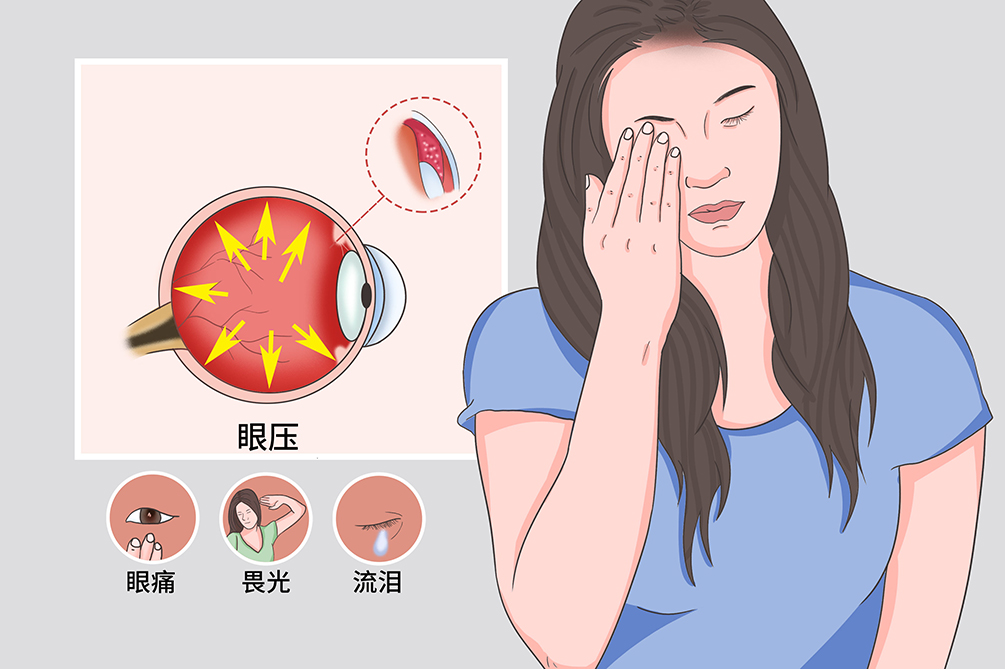
- 眼痛、剧烈头痛、畏光、流泪、视力急剧下降
- 好发人群:
- 50岁以上老年人、眼球局部解剖结构异常者
- 常用药物:
- 毛果芸香碱、乙酰唑胺、倍他洛尔
- 常用检查:
- 房角镜检查、眼压测量、暗室激发试验、超声活体显微镜UBM
急性闭角型青光眼病因尚未充分阐明,眼球局部的解剖结构异常是急性闭角型青光眼主要发病危险因素,好发于50岁以上老年人以及眼球局部解剖结构变异者,发病率与长时间阅读,眼部疲劳和疼痛等有关。
急性闭角型青光眼的主要发病危险因素是眼球局部的解剖结构异常,这种具有遗传倾向的解剖变异包括眼轴较短、角膜较小、前房浅、房角狭窄,且晶状体较厚。随年龄增长,晶状体厚度增加,前房更浅,瞳孔阻滞加重,急性闭角型青光眼的发病率增高,一旦周边虹膜与小梁网发生接触,房角关闭,眼压急剧升高,引起急性发作。
情绪激动、过度疲劳、气候变化、暗室停留时间过长、局部或全身应用抗胆碱药物等,均可使瞳孔散大、周边虹膜松弛,从而诱发急性闭角型青光眼。
长时间阅读、眼部疲劳和疼痛也是急性闭角型青光眼的常见诱因。
本病尚无明确的流行病学。
急性闭角型青光眼多见于50岁以上女性老年人以及眼球局部解剖结构变异者。
急性闭角型青光眼有几个不同的临床分期,不同的病期各有其特征,主要表现为眼痛、剧烈头痛、畏光、流泪、视力急剧下降等症状。
临床前期
急性闭角型青光眼为双侧性眼病,当一眼急性发作被确诊后,另一眼即使没有任何临床症状也可以诊断为急性闭角型青光眼临床前期。另外,部分闭角型青光眼患者在急性发作以前,可以没有自觉症状,但具有前房浅、虹膜膨隆、房角狭窄等表现,特别是在一定诱因条件下,如暗室试验后眼压明显升高者,也可诊断为本病的临床前期。
先兆期
表现为一过性或反复多次的小发作。发作多出现在傍晚时分,突感雾视、虹视,可能有患侧额部疼痛,或伴同侧鼻根部酸胀。上述症状历时短暂,休息后自行缓解或消失。若即刻检查可发现眼压升高,常在40mmHg以上,眼局部轻度充血或不充血,角膜上皮水肿呈轻度雾状,前房极浅,但房水无混浊,房角大范围关闭,瞳孔稍扩大,光反射迟钝。小发作缓解后,除具有特征性浅前房外,一般不留永久性组织损害。
急性发作期
表现为剧烈头痛、眼痛、畏光、流泪,视力严重减退,可伴有恶心、呕吐等全身症状。体征有眼睑水肿、混合性充血、角膜上皮水肿,裂隙灯下上皮呈小水珠状,患者可有“虹视”的主诉。角膜后色素沉着,前房极浅,周边部前房几乎完全消失。如虹膜有严重缺血坏死,房水可有混浊,甚至出现絮状渗出物。瞳孔中等散大,常呈竖椭圆形,光反射消失,有时可见局限性后粘连。房角完全关闭,常有较多色素沉着。眼压常在50mmHg以上。眼底可见视网膜动脉搏动、视盘水肿或视网膜血管阻塞,但在急性发作期因角膜水肿,眼底多看不清。高眼压缓解后,症状减轻或消失,视力好转,眼前段常留下永久性组织损伤,如扇形虹膜菱缩、色素脱失、局限性后粘连、瞳孔散大固定、房角广泛性粘连。晶状体前囊下有时可见小片状白色混浊,称为青光眼斑。临床上凡见到上述改变,即可证明患者曾有过急性闭角型青光眼大发作。
间歇期
指小发作后自行缓解,房角重新开放或大部分开放,小梁尚未遭受严重损害,不用药或仅用少量缩瞳剂,眼压不再升高。间歇期的主要诊断标准是有明确的小发作史、房角开放或大部分开放、不用药或单用少量缩瞳剂眼压能稳定在正常水平。从理论上讲,急性大发作经过积极治疗后,也可进人间歇期,但实际上由于房角广泛粘连,这种可能性很小。
慢性期
急性大发作或反复小发作后,房角广泛粘连,通常>180度,小梁功能已遭受严重损害,眼压中度升高,眼底常可见青光眼性视盘凹陷,并有相应视野缺损。
绝对期
指高眼压持续过久,眼组织,特别是视神经已遭严重破坏,视力已降至无光感且无法挽救的晚期病例,偶尔可因眼压过高或角膜变性而剧烈疼痛。
如患者发现急慢性眼损伤症状如剧烈眼痛、头痛等,建议及时就诊急诊科或眼科,进行房角镜检查、暗室俯卧试验、眼压测量等检查,以便明确诊断,注意与急性虹膜睫状体炎、胃肠道疾病等疾病相鉴别。
若突发剧烈眼痛、头痛,伴恶心、呕吐、视力急剧下降甚至失明,建议患者立即就医或拨打120。
头痛、眼痛、畏光、流泪;视力减退、视物模糊、虹视,即围绕光源出现色彩鲜明的色环,伴眼睛充血、眼睑水肿、额部疼痛、鼻根部酸胀;上述症状反复出现时,建议患者也要立即就医。
患者有急性眼部症状或伴有全身性急性症状时,建议到急诊科就诊。
患者表现为慢性眼部损伤时,建议到眼科就诊。
请问这个症状持续多久了?有过情绪波动或在暗处过久吗?
之前有看过其他医生吗?
在家服用过什么药物吗?
以前得过什么疾病吗?
以前做过手术吗?
对什么药物和其他过敏吗?
家属或者亲戚在这个年龄也有相似症状吗?
房角镜检查
利用房角镜进行房角的检查。
暗室试验
暗室试验是为原发性闭角型青光眼筛选而设计的一种激发试验,让受试者在暗室中静坐一小时后眼压升高≥8mmHg为阳性。一般认为眼压升高是由于黑暗中瞳孔散大、虹膜根部增厚使房角狭窄或阻塞所致。
暗室俯卧试验
暗室内,测量双眼眼压后,给患者戴上眼罩俯卧于诊查床上,患者俯卧时要求背部平衡,眼球不能受压,1.5小时后尽快测眼压,如果眼压较俯卧前增高≥8mmHg以上为阳性。其原理是暗室中瞳孔散大,房角阻塞,加上俯卧时晶状体虹膜隔前移,房角狭窄使眼压升高。临床工作中发现暗室俯卧试验敏感性不高,其原因为进入暗室环境时间过长后,虹膜中的瞳孔括约肌对光线异常敏感,导致暗室结束后行房角镜检查,即使裂隙灯的微弱光线也会造成瞳孔缩小,房角构型发生改变,从而降低了敏感性。有研究表明,进入暗室3分钟后,瞳孔括约肌对于光线最为退钝,因此通过3分钟暗室试验的房角评估,再联合1.5小时暗室俯卧试验的眼压评估,可以大大提高暗室俯卧试验的敏感性及特异性。
眼压测量
临床眼压测量方法主要有3种:
以Goldmann眼压计为代表的压平眼压测量,其测量中央角膜被压平一定面积所需要的力量。
以Schiotz眼压计为代表的压陷眼压测量,测量固定重量施加在角膜上,角膜被压陷的程度。
非接触式眼压计测量,其测量一定力量的气流喷射在角膜上后,所回弹气流的强度。
目前公认Goldmann眼压计是眼压测量的金标准。
急性闭角型青光眼可以通过相关眼部病史、临床症状、体征及相关检查结果确诊。
临床典型症状:眼痛、剧烈头痛、畏光、流泪、视力急剧下降等。
体征为眼睑水肿、混合性充血、角膜上皮水肿等。
检查结果是房角镜检查可见房角关闭,眼压测量值超过正常值,暗室俯卧试验阳性。
急性虹膜睫状体炎
经治疗后眼压下降,房水仍有不同程度混浊时,容易和急性虹膜睫状体炎相混淆,应掌握以下鉴别要点:
角膜后沉着物为棕色色素而不是灰白色细胞。
前房极浅。
瞳孔中等扩大而不是缩小。
虹膜有节段性萎缩。
可能有青光眼斑。
以往可有小发作病史。
对侧眼具有前房浅、虹膜膨隆、房角狭窄等解剖特征。
急性虹膜睫状体炎虽然也有眼痛的症状,但是一般无角膜上皮水肿,眼压正常常,瞳孔缩小,前房可见房水闪辉,有时可见纤维素样渗出,以此可以鉴别。
胃肠道疾病、颅脑疾病、偏头痛
由于急性闭角型青光眼大发作期常伴有恶心、呕吐和剧烈头痛,这些症状甚至可以掩盖眼痛及视力下降,临床上应注意鉴别,以免误诊为胃肠道疾病、颅脑疾患或偏头痛而贻误治疗。
急性闭角型青光眼患者通过解除瞳孔阻滞或周边虹膜成型,加宽房角,避免周边虹膜与房水外流通道接触和粘连是主要治疗目的,一般为短期治疗。基本治疗原则是通过药物、激光或手术的方式重新开放房角或建立新的引流通道。术前应积极采用综合药物治疗以缩小瞳孔,使房角开放,迅速控制眼压,减少组织损害。在眼压降低、炎性反应控制后手术效果较好。
闭角型青光眼患者急性发作期,除局部滴用缩瞳剂外,常需联合用药,如全身应用高渗剂,如20%甘露醇、碳酸酊酶抑制剂,如乙酰唑胺,局部滴用受体阻滞剂以迅速降低眼压,如倍他洛尔、溴莫尼定。药物用法用量请谨遵药物说明书和医嘱。
全身症状严重者,可给予止吐、镇静、安眠药物,如舒必利。局部滴用糖皮质激素,如地塞米松有利于减轻充血及虹膜炎症反应,药物用法用量请谨遵药物说明书和医嘱。
缩小瞳孔:先兆期患者发作时,用1%毛果芸香碱一般可达到缩小瞳孔、降低眼压的目的。急性大发作时,如瞳孔括约肌未受损害,一般用药后瞳孔就能明显缩小,可减量,如眼压过高,瞳孔括约肌受损麻痹,或虹膜发生缺血坏死,则缩瞳剂难以奏效。通常在全身使用降眼压药后再滴缩瞳剂,如20%甘露醇,缩瞳效果较好。如频繁用高浓度缩瞳剂滴眼,每次滴药后应用棉球压迫泪囊部数分钟,以免药物通过鼻黏膜吸收而引起全身中毒症状,药物用法用量请谨遵药物说明书和医嘱。
根据不同的分期选择不同的手术方法。
临床前期
临床前期如不予治疗,其中40%~80%患者在5~10年内可能急性发作。长期使用毛果芸香碱不一定能有效预防急性发作,因此对于具有虹膜膨隆、浅前房、窄房角的临床前期患者,应早期做预防性周边虹膜切除术或激光虹膜切开术。
间歇期
在仅用毛果芸香碱的情况下,多次测量眼压,如房角仍然开放或粘连范围<1/3周,眼压稳定在21mmHg以下,可做周边虹膜切除术或激光虹膜切开术,目的在于沟通前后房,解除瞳孔阻滞,平衡前后房压力,减轻虹膜膨隆并加宽房角,防止虹膜周边部再与小梁网接触。
慢性期
如房角已有广泛粘连,应用毛果芸香碱眼压仍超过21mmHg,表示小梁功能已遭永久性损害,应做滤过性手术。
绝对期
联合用药,眼压仍居高不下者,可在药物减轻角膜水肿的情况下,考虑激光周边虹膜成形术和激光虹膜切开术以迅速解除瞳孔阻滞。如果激光虹膜切开术不能实施,也可试行前房穿刺术,防止持续性过高眼压对视神经产生严重损害。
大部分急性闭角型青光眼患者积极治疗,预后较好,可以治愈且不会影响自然寿命,建议患者两周至一个月复诊一次。
急性闭角型青光眼患者通过治疗可以治愈。
急性闭角型青光眼不影响患者自然寿命。
急性闭角型青光眼患者治疗期间建议两周到一个月复诊一次。
急性闭角型青光眼无特殊饮食禁忌,手术后应尽量避免辛辣刺激食物,适当的控制饮水量,进食营养丰富的食物。
患者在饮食上应该规律化,合理的安排饮食的时间。
应当多吃易消化、富含维生素的食物,如蔬菜、水果等。
尽量不吃或少吃刺激性的食物,例如辣椒、生葱、胡椒等。
适当的控制饮水量,一次饮水过多,会稀释患者的血液,造成血压降低,使房水产生相对增多,而导致眼压升高。
忌烟、酒、浓茶,烟、酒、茶都会使患者的眼压升高从而造成严重的后果,不利于患者的治疗。
急性闭角型青光眼患者平时要注意眼部卫生,保持干燥洁净,避免用眼过度,不要过分紧张,以免加重病情,家属在也要关心患者的病情发展。
患者要避免自己的情绪激动、过度劳累、精神压力过大。
患者要避免暴饮暴食以及精神创伤。
患者要避免长时间用眼和处于暗室中。
患者要避免短时间内大量饮水,以免瞬时增大眼压。
患者术后一定要避免意外出血的现象。
家属可积极监测急性闭角型青光眼患者病情,以便及时发现异常情况。
急性闭角型青光眼具体机制尚不清楚,可能和遗传的异常解剖结构有关,平时要养成良好的用眼习惯。
注意用眼卫生,不宜用不干净的手指揉眼睛。
避免尝试过度用眼,眼疲劳时应到室外开阔视野的地方进行运动。
避免长时间暗处阅读,避免电子产品的屏幕亮度过高。
养成每天坚持做眼保健操的好习惯。
参考文献
[1]杨培增,范先群主编.眼科学[M].第9 版.北京:人民卫生出版社,2018:148-157.
