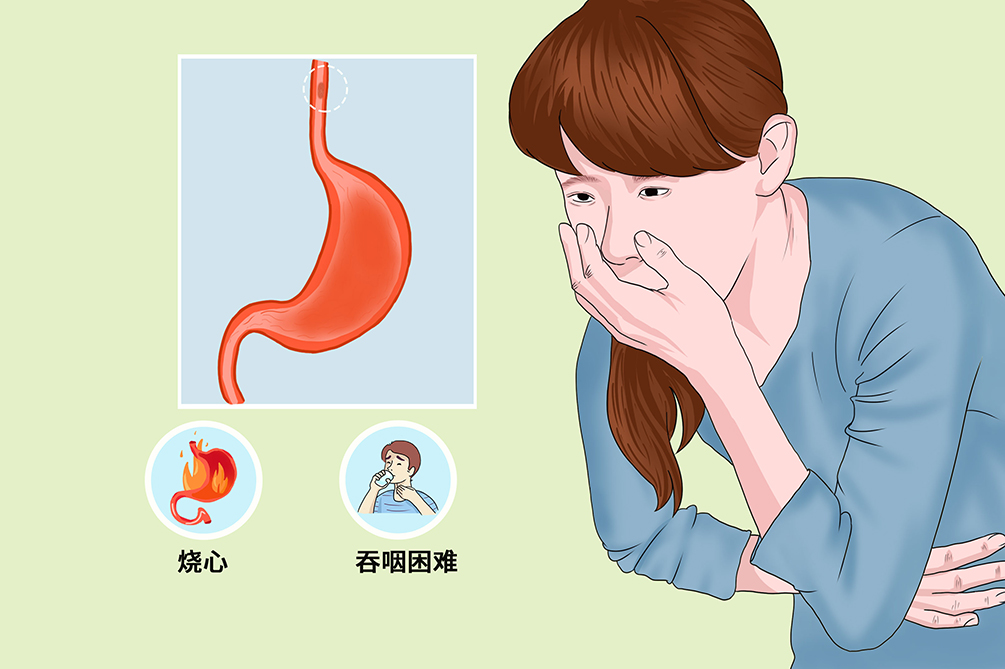
食管胃黏膜异位症是一种先天性胚胎残余病变,是指食管黏膜内存在胃黏膜,在胚芽生长到一定时期,食管表面被覆纤毛柱状上皮逐渐被复层鳞状上皮替代,若替换不完全则导致胃黏膜残留在食管中,形成胃黏膜异位症,以食管上段多见,中、下段极少见。
- 就诊科室:
- 消化内科
- 是否医保:
- 是
- 英文名称:
- heterotopic gastric mucosa in the esophagus
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 食管上段溃疡、食管上段腺瘤和腺癌、食管畸形、食管炎
- 治疗周期:
- 部分患者无需治疗,视自身情况而定
- 临床症状:
- 烧心、吞咽困难、吞咽痛、癔球症、咽喉痛、咳嗽
- 好发人群:
- 局部创伤、反流、感染以及抽烟、饮酒者
- 常用药物:
- 兰索拉唑、奥美拉唑
- 常用检查:
- 胃酸测定、内镜检查、99mTc核素扫描、组织病理学
根据食管胃黏膜发生异位的区域可分为食管胃黏膜上段异位症、食管胃黏膜中段异位症和食管胃黏膜下段异位症。目前食管胃黏膜中段异位症、食管胃黏膜下段异位症较为少见,亦无明确分型,而食管胃黏膜上段异位症根据症状、病理表现可分为以下五型:
Ⅰ型
大部分患者可无症状。
Ⅱ型
部分可有吞咽困难、咽下痛或声嘶、咳嗽等食管外症状,无更显著的形态学发现。
Ⅲ型
少数患者有形态学改变导致的症状,如食道狭窄、食管蹼或食管气管瘘。
Ⅳ型
部分患者因发育异常引起恶性改变,食管黏膜上皮呈内瘤样变。
Ⅴ型
黏膜异位可进一步发展为上段食管腺癌,较为罕见。
食管胃黏膜异位症的发病机制尚未完全明确,目前多认为与胚胎发育异常以及局部创伤、反流、感染有关,且其发病率与饮酒、吸烟有关,亦好发于该类人群。
食管胃黏膜异位症的发病机制尚未完全明确,多数学者认为与胚胎发育异常有关。在妊娠10周左右,胎儿的食管为单层柱状上皮,至妊娠5个月左右,食管中部逐渐被复层鳞状上皮所替换,并向近侧和远侧移行,以至完全覆盖。如果该过程进展不完全,可造成柱状上皮残留。柱状上皮残留可单发或多发,多位于食管上1/3段,近环咽肌水平。此外,还认为食管胃黏膜异位症的形成由多种因素联合作用,如局部创伤、反流、感染等因素损伤鳞状上皮,使先天异常的异位胃黏膜向表面生长所致。
研究显示食管胃黏膜异位症发病率与年龄、种族、体质等因素无关,而与饮酒、吸烟等因素呈正相关。饮酒、吸烟时间越长且量越大,则食管胃黏膜异位症发生率越高。
食管胃黏膜异位症最早于1805年报道,随后发现可出现在消化道的多个位置,如十二指肠、回肠、直肠等。但本病患病率低,是一种相对较少见的先天性病变,目前国内检出率为0.25%~1.26%,国外检出率为0.1%~13.8%。
局部创伤、反流、感染者
因鳞状上皮受损,使固有层中先天异常的异位胃黏膜向表面生长导致食管胃黏膜异位症。
抽烟、饮酒人群
烟草、酒精中含有多环芳烃等物质,与食管胃黏膜异位症发病率有一定关系。
大多数食管胃黏膜异位症患者无明显和特异性的临床表现,部分患者有烧心、吞咽困难、吞咽痛、癔球症、咽喉痛、咳嗽等症状,可能会并发食管上段溃疡、食管上段腺瘤和腺癌、食管畸形。
大多数食管胃黏膜异位症患者无明显和特异性的临床表现,部分患者有如下表现:
上消化道症状
如吞咽困难、烧心、咽喉部反流症状。
癔球症
部分患者表现喉咙里有球或瘤的感觉,但通常不伴有吞咽困难,在空口吞咽时更明显。
呼吸道症状
如咽喉痛、胸痛、咳嗽、声嘶,出现继发性喉炎。
食管上段溃疡
大多数食管胃黏膜异位症患者的病理切片均表现为慢性炎性细胞浸润,加上异位胃黏膜中壁细胞的自身泌酸能力,其并发溃疡可能与基底黏膜的壁细胞含量有关,溃疡侵犯局部血管引起出血。食管胃黏膜异位症是引起食管穿孔极少见的一个原因,但目前已经有食管上段溃疡引起自发性穿孔,导致食管气管瘘的报道。
食管上段腺瘤和腺癌
因食管胃黏膜异位症有慢性炎症的反复刺激,可以进一步发展为增生性息肉,来源于食管上段食管胃黏膜异位症的腺瘤,与高度发育异常有关,恶变发展成腺癌的比率较少。
食管畸形
多见于婴幼儿,主要表现为食管重复畸形、食管蹼、食管狭窄及梗阻。
食管炎
泛指食管黏膜浅层或深层组织由于受到刺激或损伤,食管黏膜发生水肿和充血而引发的炎症,由于化学治疗、放射治疗等导致食管局部受损,或患者本身抵抗力下降等,均可引发食管炎,食管胃黏膜异位症是导致本病的诱发因素之一。
出现烧心、吞咽困难、吞咽痛等症状,要及时去医院消化内科进行诊治,并做胃酸测定、内镜等检查以明确诊断是否为食管胃黏膜异位症,注意与Barrett食管、食管癌等疾病进行区分。
出现烧心、吞咽困难、吞咽痛症状的患者,建议及时就医。
出现面色苍白、出冷汗,且恶心、呕吐等症状,影响进食或日常生活时,建议及时就医。
大部分患者首选消化内科就诊。
因为什么就诊?
出现了什么症状?(如烧心、吞咽困难、吞咽痛等)
症状持续多久了?
之前做过胃部检查吗?
有无其他的疾病史?
胃酸测定
可活动的24小时食管内双探针pH测定发现食管胃黏膜异位症患者能产生胃食管反流,和食管胃黏膜异位症有关的症状和形态学变化,被认为是在大部分食管胃黏膜异位症基底的壁细胞产生的酸损伤所致。
内镜检查
内镜下可见食管黏膜类似钱币样红色黏膜,边界清楚且大小约0.5~3.0cm,多为单发,也可多发或呈对吻状分布。
99mTc核素扫描
曾有学者研究通过99m核素扫描显影来判断食管胃黏膜异位,但由于甲状腺对碘的摄取易影响判断,故需通过补充甲状腺素完全抑制甲状腺功能,以防止甲状腺和食管胃黏膜异位症重叠。
组织病理学
食管胃黏膜异位症患者的柱状上皮比正常胃黏膜薄,与正常胃黏膜相比一般呈萎缩状。
患者出现吞咽困难、烧心、咽喉部反流症状,或喉咙里有球或瘤的感觉,但通常不伴有吞咽困难等症状。
临床内镜检查食管黏膜类似钱币样、呈红色,边界清楚,多为单发或对吻状分布。
做组织病理学检查,食管黏膜柱状上皮与正常胃黏膜相比较萎缩。
Barrett食管
食管鳞状上皮被柱状上皮取代的另一种疾病,诊断时应注意鉴别。
来源
Barrett食管可能源于多能干细胞,胃食管反流为主要致病因素,而食管胃黏膜异位症则为先天性胚胎发育异常所致。
病变部位
Barrett食管主要位于食管下段,而食管胃黏膜异位症主要位于食管上1/3段。
形态表现
放大内镜下Barrett食管黏膜小凹形态为点状、条纹状、绒毛状,而食管胃黏膜异位症均表现为条纹状。
组织病理学检测
Barrett食管的鳞状上皮内可见散在的柱状上皮,含有杯状细胞和绒毛状结构的不完全肠上皮化生,而食管胃黏膜异位症的柱状上皮多呈萎缩状,一般为胃底腺型且极少癌变。
食管癌
食管胃黏膜异位症有局部食管炎、溃疡者需与食管癌鉴别,组织活检送病理学检查有助于鉴别良恶性病变。
反流性食管炎
反流性食管炎主要病变于食管下段,伴发糜烂、溃疡,而食管胃黏膜异位症好发于食管上段,糜烂、溃疡现象少见,与正常食管黏膜有明显分界线,临床需借助X线检查、胃镜检查帮助明确诊断。
食管胃黏膜异位症没有症状者可不进行治疗,随访观察即可。部分需治疗的患者根据自身情况而定,可通过药物或手术治疗提高患者生活质量,控制病情发展。
随访观察
食管胃黏膜异位症多数患者无明显临床表现,对无症状者无需特殊治疗而随访观察。低级别瘤变的患者需要监测,一旦出现病情严重或腺癌,必须及时进行治疗。
组胺H2受体拮抗剂
可通过抑制胃酸分泌改善患者症状,常用西咪替丁、雷尼替丁、法莫替丁。
质子泵抑制剂(PPI)
通过阻断壁细胞的H+-K+-ATP酶来抑制胃酸分泌,可选用奥美拉唑、兰索拉唑、雷贝拉唑等。
大块黏膜切除术
食管胃黏膜异位症若发生上皮内瘤变甚至早期腺癌,可以通过内镜下黏膜切除术治疗。
外科手术
发生癌变,常用手术方式为颈部食管切除术、咽部分切除术、喉头切除术和双侧颈部姑息性淋巴结清扫术。
因食管环、食管蹼等形成的食管胃黏膜异位症患者,可以内镜下扩张治疗,伴有不典型增生、黏膜内癌变的患者,可根据情况行电凝、黏膜切除等治疗。
食管胃黏膜异位症患者大部分没有症状,可不进行治疗,该疾病通常无法治愈,但一般不会影响自然寿命,有病情严重或有并发症患者,根据个人情况决定具体治疗方案,之后需遵医嘱复诊。
食管胃黏膜异位症患者无症状可不进行治疗,一般无法治愈,可保持病情稳定不进展。
若食管胃黏膜异位症患者症状轻微,且无并发症时,一般不影响自然寿命。
食管胃黏膜异位症患者根据自身情况,按医嘱进行复诊,若患者治疗期间出现任何不适,建议及时就医。
食管胃黏膜异位症患者注意饮食营养平衡,选择合适的食物,运用正确的烹调方法,做到少量多餐,温度冷热适宜,有助于减少胃部疼痛及发作次数。
应禁止食用不易消化的食物,如瓜子、榛子等坚果。
应避免食用过冷、过热、过咸、过甜、过酸的食物,如雪糕、火锅、咸菜、巧克力、杨梅等。
应禁食油炸类及年糕、元宵等不易消化食物。
禁食可刺激胃液分泌增多的食物,如酒、茶、咖啡及辣椒、芥末等辛辣食物。
应摄入富含蛋白质和易消化的脂肪食物,如牛奶等乳制品的消化率、吸收率、利用率相应较高。
应摄入足够的营养素,特别是B族维生素和维生素C,可服用维生素片进行补充。
注意少量多餐,以减轻胃的负担和各种刺激。
食管胃黏膜异位症患者日常要遵医嘱用药,不可擅自服用对胃黏膜有损害的药物,注意保暖。平时注意生活规律,坚持适当运动。
患者日常生活中必须坚持遵医嘱服药,避免擅自停药或添加药物。
患者生活要有规律,不可过度劳累,避免熬夜,保证足够的作息时间,做好保暖工作,避免受凉。
患者可适当进行体育运动,增强体质,手术患者应静养,以免影响伤口愈合。
患者注意避免服用对胃黏膜有损害的药物,比如阿司匹林等,以免造成病情加重。
行内镜等手术患者,术后少说话,不宜过早进食水及食物。
由于食管胃黏膜异位症多数可能由于先天因素所致,故无法从根源上预防,但可通过控制后天的诱发因素防止其进展,如戒烟、戒酒,日常注意饮食卫生,积极治疗幽门螺杆菌感染、胃酸反流等疾病。
日常可以通过健康查体的方式筛查食管胃黏膜异位症,如胃镜检查,以便早发现该疾病并及时采取治疗措施。
避免使局部受创伤、反流、感染因素的影响,如积极治疗幽门螺杆菌感染、胃酸反流,如有锐性器械所致胃创伤,需急诊治疗。
戒烟、戒酒,日常注意饮食卫生,避免辛辣、生冷及其他刺激性食物,以防止刺激胃黏膜。
保持规律的生活习惯,保证充足的睡眠,避免熬夜。积极参与体育运动,根据医生的建议选择适合自己的运动方式,如慢跑、快走等,提高自身免疫力。
中老年人群尤其要注意保持定期体检,至少应每年一次,尽早发现,及时采取治疗方式。
参考文献
[1]陈磊综述,房殿春审校,中国消化内镜.食管胃黏膜异位症[J].第三军医大学西南医院消化病研究所,2018.
[2]朱海杭,陈洁综述,卜平审校,中国内镜杂志.食管上段胃黏膜异位症的研究近况[J].扬州大学临床医学院苏北人民医院消化内科,2011.
[3]陈晶,李国熊主编,健康研究.食管胃黏膜异位的诊治[J].杭州师范大学附属医院消化科.2012.
