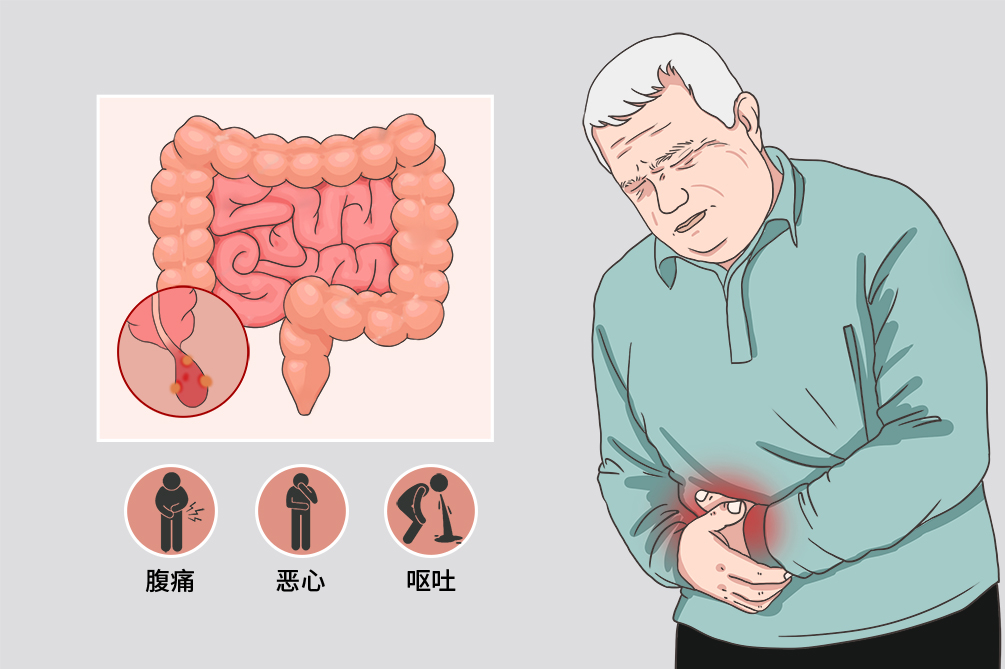
穿孔性阑尾炎
穿孔性阑尾炎是一种重型阑尾炎,是由于阑尾管腔梗阻或积液、压力升高,加重管壁血运障碍进而发生穿孔,穿孔多发生在阑尾根部和近端的系膜缘对侧。若穿孔后局部未能被大网膜包裹,感染扩散可引起急性弥漫性腹膜炎,儿童和老年人常见。
- 就诊科室:
- 儿科、普外科、急诊科
- 是否医保:
- 是
- 英文名称:
- Perforated Appendicitis
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 急性弥漫性腹膜炎、休克
- 治疗周期:
- 短期治疗
- 临床症状:
- 腹痛、恶心、呕吐、乏力、发热
- 好发人群:
- 抵抗力低下的儿童、营养状态差的老年人
- 常用药物:
- 奥硝唑、头孢曲松、美罗培南、阿米卡星、颠茄片
- 常用检查:
- 体格检查、腹腔镜检查、腹部CT、腹部X线平片、血常规
穿孔性阑尾炎的病因主要是阑尾管腔阻塞及细菌入侵导致急性阑尾炎的发生,急性阑尾炎病情进一步加剧,管腔压力升高到一定程度引起穿孔。
阑尾管腔阻塞
阑尾管腔阻塞可引发急性阑尾炎,进一步发展为穿孔性阑尾炎。以下因素可引起阑尾管腔阻塞,淋巴滤泡明显增生,多见于年轻人;粪石阻塞;阑尾管腔细、开口狭小、系膜短,使得阑尾卷曲。此外,异物、炎性狭窄、食物残渣、蛔虫、肿瘤等也可引起阑尾管腔阻塞。
细菌入侵
阑尾管腔阻塞后,细菌繁殖并分泌内毒素和外毒素,损伤黏膜上皮形成溃疡,细菌经溃疡面进入阑尾肌层。阑尾壁间质压力升高,影响动脉血流造成阑尾缺血,最终造成梗死和坏疽,致病菌多为肠道内各种革兰阴性杆菌和厌氧菌。
坏疽性阑尾炎
坏疽性阑尾使得管腔坏死或部分坏死,可进一步引起穿孔性阑尾炎。
化脓性阑尾炎
阑尾肿胀明显、浆膜高度充血、表面可有浓性渗出物,可引起穿孔性阑尾炎。
呼吸道感染
上呼吸道感染、扁桃腺炎等使阑尾壁反应性肥厚、血流受阻。
饮食不规律
饮食不规律引起肠道菌群的紊乱,使得消化道出现炎症反应,导致细菌入侵阑尾。
据研究显示,男性穿孔性阑尾炎的发病率高于女性,男女发病率比值为1.84:1。穿孔性阑尾炎夏季7、8、9月发病率高,冬春季2、3、4月发病率较低。其中,小儿任何年龄均可并发阑尾炎, 随着年龄的增长, 发病率可随之增多,6~12岁属于发病高峰期,,其男女比例为1~3:1。儿童阑尾炎穿孔率25%~77%,平均穿孔率为37%,而60岁以上的患者阑尾穿孔的发生率可达32%~72%。
免疫力低下的儿童与老年人
由于儿童和老人免疫力较弱,在阑尾发生感染的基础上出现化脓易产生大量脓液,从而加重炎性反应,可导致阑尾发生穿孔。
急性阑尾炎患者
若病情未能较好控制,易发生炎症扩散,可导致阑尾发生穿孔。
穿孔性阑尾炎属于急性阑尾炎中的重型,典型症状有腹痛、恶心、呕吐、乏力、发热,体格检查可有右下腹压痛、腹膜刺激征。多数病人症状较重,病情发生进展较快。
腹痛
典型表现为转移性左下腹疼痛,疼痛发作开始于上腹部,逐渐向脐部转移,最终局限于右下腹。穿孔性阑尾炎因阑尾腔压力骤降,腹痛可暂时减轻,但出现腹膜炎后,腹痛又持续加剧。
恶心
在疾病的早期,病人可出现恶心的消化道反应。
呕吐
阑尾发炎刺激肠道引起病人呕吐。
乏力
早期因消化道反应使得营养缺乏加之机体存在炎症,会出现乏力的症状。
发热
阑尾穿孔形成腹膜炎时,会出现寒战、体温明显升高,可达39℃或40℃的高温。
当炎症重时可出现中毒症状,表现为心率增快,当炎症累及门静脉时,会出现轻度黄疸、肝大、剑突下压痛等症状。
急性弥漫性腹膜炎
急性弥漫性腹膜炎是穿孔性阑尾炎的常见并发症,当出现腹膜炎时,压痛、反跳痛、肌紧张的症状进一步加剧,胃肠道反应也持续存在。
腹腔脓肿
以阑尾周围脓肿最为常见,也可在盆腔、膈下处形成脓肿,临床表现有压痛性肿块。
休克
若对穿孔性阑尾炎不及时处理或处理不当,使得机体水电解质紊乱,严重者可引发休克。
化脓性门静脉炎
化脓性门静脉炎是由穿孔性阑尾炎引起的化脓性炎症,以青壮年居多。
穿孔性阑尾炎多是由急性阑尾炎发展而来,因此应及时治疗单纯性的急性阑尾炎,尤其对于小儿和老人出现疑似阑尾炎症状者更应该及时就诊以明确诊断。
对于出现典型的转移性右下腹痛及其他消化道反应的患者,应及时就医,做进一步的检查。
已经确诊为单纯性急性阑尾炎的患者,若出现腹痛一过性减轻后又加剧、腹膜紧张等,可能发展为了穿孔性阑尾,应立即就医。
对作为阑尾切除术的患者,若再一次出现腹痛、腹胀等不适,应及时就诊。
大多患者优先考虑去普外科就诊。
若患者发病紧急、症状严重,可选择急诊就诊。
若患者为儿童也可选择儿科或小儿外科就诊。
腹痛的位置在哪里?
目前都有什么症状?(如乏力、恶心、呕吐等)
是否有以下症状?(如腹泻、高热、寒战等症状)
既往有无其他的病史?
一般体征及特殊体征检查
医生按压麦氏点(脐与右髂前上棘连线的中外1/3交界处)会有明显压痛,此外会出现腹膜刺激征(腹肌紧张、压痛、反跳痛、肠鸣音减弱或消失)当出现脓肿时,会触及右下腹包块。当阑尾穿孔、炎症波及盆腔时,直肠前壁会有广泛触痛。
腹腔镜检查
可用于确诊穿孔性阑尾炎,一旦确诊可同时在腹腔镜下做阑尾切除术。
腹部CT
CT检查可见肿大的阑尾或囊肿,可辅助对穿孔性阑尾炎的诊断。
腹部X线平片
腹部X线平片可见盲肠和回肠末端扩张和气液平面,偶见钙化的粪石和异物。
血常规
多数穿孔性阑尾炎病人的血白细胞计数和中性粒细胞比例增高,可升高至(10~20)×10^9/L,但病情严重的患者也可出现白细胞计数降低。
穿孔性阑尾炎诊断主要依靠患者症状、体征结合实验室检查可明确诊断。
有急性阑尾炎发病过程。
右下腹出现局限性腹膜炎,如压痛、腹肌紧张、反跳痛等。
血常规提示白细胞计数增高,严重时也可降低。
腹腔镜检查显示阑尾穿孔即可确诊。
肠梗阻
肠道因各种原因导致肠腔狭窄或肠壁功能紊乱使得肠蠕动功能消失出现腹痛、呕吐、腹胀,排便、排气停止。
急性胆囊炎
由于胆囊管梗阻或细菌感染引起胆囊发生急性炎症,可出现右上腹疼痛、发热、恶心、呕吐等消化道反应。
急性胰腺炎
胰腺分泌的胰酶在胰腺内被异常激活,对胰腺自身及其周围脏器产生消化作用而引起的炎症性疾病,可出现腹痛、腹胀、恶心、呕吐、发热、黄疸等症状。
对于穿孔性阑尾炎最有效的治疗是去除病因,手术切除坏死阑尾,同时需要积极有效的抗感染治疗以及镇痛等一般对症治疗。
避免肠内高压
病人需卧床休息,避免不必要的活动,安置为半卧位,禁止服用泻药或灌肠,以免肠蠕动加快。
病情观察
定时做好生命体征的测量及症状的观察,做好急诊手术的准备。
镇痛
一般情况下不使用镇痛药,避免掩盖病情,若患者腹痛明显难忍,可给予解痉或镇痛药。
抗生素治疗
奥硝唑
奥硝唑,常用剂型有片剂、胶囊剂、注射剂、泡腾片剂等。适用于治疗穿孔性阑尾炎所引起的厌菌感染,同时也可以预防阑尾切除术后的感染。一般在疾病的早期选择静脉滴注,待症状控制后多改为口服。一般不用于3岁以下的儿童。
头孢曲松
属于第三代头孢菌素类抗生素,临床疗效较好且安全性较高,可用于穿孔性阑尾炎导致的腹腔感染,同时也可用于预防术后感染。
美罗培南
美罗培南为人工合成的广谱碳青霉烯类抗生素,通过抑制细菌细胞壁的合成而产生抗菌作用,一般的给药途径为注射或滴注,可用于3个月以上的儿童。
阿米卡星
属于临床常用的氨基糖苷类抗生素,一般为肌肉注射或静脉注射,可用于穿孔性阑尾炎的抗感染治疗,婴幼儿、老年人或肾功能减退者使用时要监测血药浓度。
镇痛治疗
颠茄片
是抗胆碱药,解除平滑肌痉挛、抑制腺体分泌、有助于缓解腹痛。疼痛时口服,重复服用需间隔4小时。
山莨菪碱片
主要作用为解除平滑肌的痉挛、胃肠绞痛、缓解穿孔性阑尾炎所致的疼痛,主要通过口服。
传统开腹阑尾切除术
于麦氏切口处切约3~7cm,探查下腹,找到游离阑尾系膜处理阑尾动脉,留近端约0.5cm处切断阑尾,处理阑尾残端以荷包法包埋缝合。开腹手术较为成熟,临床运用较为广泛。
经腹腔镜阑尾切除术
腹腔镜手术与传统开腹手术比较具有切口较短、手术时间和住院时间短、患者恢复快、并发症少、对机体损伤小等优点,是穿孔性阑尾炎更为理想的手术方式。
穿孔性阑尾炎经积极的抗感染和手术规范治疗后,可以使得患者症状减轻或完全消除,一般不会影响患者日后的生活质量。
经过积极治疗可以治愈。
穿孔性阑尾炎处理得当,一般不会影响自然寿命与日常生活。
术后出院半个月至一个月内进行复诊,复诊内容包括切口的一般状况,有无出血、感染等、检查白细胞有无升高。
穿孔性阑尾炎在急性期或手术前一般禁食,手术后在肠蠕动恢复前禁食,肛门排气后逐步恢复经口进食,恢复期饮食宜清淡、易消化、营养均衡。
穿孔性阑尾炎患者术后当天禁止进食,术后两天应以流质食物、软食为主,根据病情逐渐恢复正常饮食,且需注意一日三餐,规律饮食。
可多进食绿色蔬菜和营养价值高的水果,如苹果、菠菜、香蕉、橘子等,多补充水分,保持大便通畅。
多补充高蛋白的食物,如鸡蛋、瘦肉、豆类制品。
对于温热性质的动物肉,如羊、牛、狗肉应该节制,而葱、姜、蒜、辣椒也不宜多吃,同时避免进食生冷的食物。
忌食过于油腻、辛辣刺激的食物,如肥肉、猪油、辣椒等,同时禁止食用不容易消化的食物和碳酸饮料,如汤圆、年糕、可乐等。
穿孔性阑尾炎患者的护理以术后护理与疾病健康教育为主,加强患者术后病情观察、促进恢复、避免术后并发症、加强疾病宣教都是护理的重点。
术后早期患者可以在床上翻身、活动肢体,家属可协助患者进行活动以及按摩腿部,以预防静脉血栓的形成。
有留置引流管的患者可采取半卧位,可有利于引流、防止炎性物质扩散。待麻醉反应消失后患者可下床活动,以预防肠粘连的发生。
术后较为常见的并发症有出血、切口感染、粘连性肠梗阻等,若发生出血需立即止血,并补液、输血。若有切口感染,要及时抽出脓液、定期换药。
老年患者要注意预防肺炎的发生,遵医嘱按时进行叩背排痰,注意保暖,避免受凉。
日常生活中要做好自我监测,若出现腹痛、腹胀等不适要及时就诊。
穿孔性阑尾炎多为坏疽性阑尾炎或化脓性阑尾炎发展而来,积极控制上述两种阑尾炎的发展可以有效的预防穿孔性阑尾炎的发生。
改变不良的生活习惯,改变高脂肪、高糖、低膳食纤维的饮食习惯,注意饮食卫生。
积极治疗或控制消化性溃疡、慢性结肠炎等。
参考文献
[1]李乐之,路潜.外科护理学[M].第6版.人民卫生出版社,2018.
[2]罗斌.腹腔镜和传统开腹阑尾切除术治疗急性阑尾炎的优劣差异[J].中国实用医药,2019,14(11):38-39.
