缺血性肾病
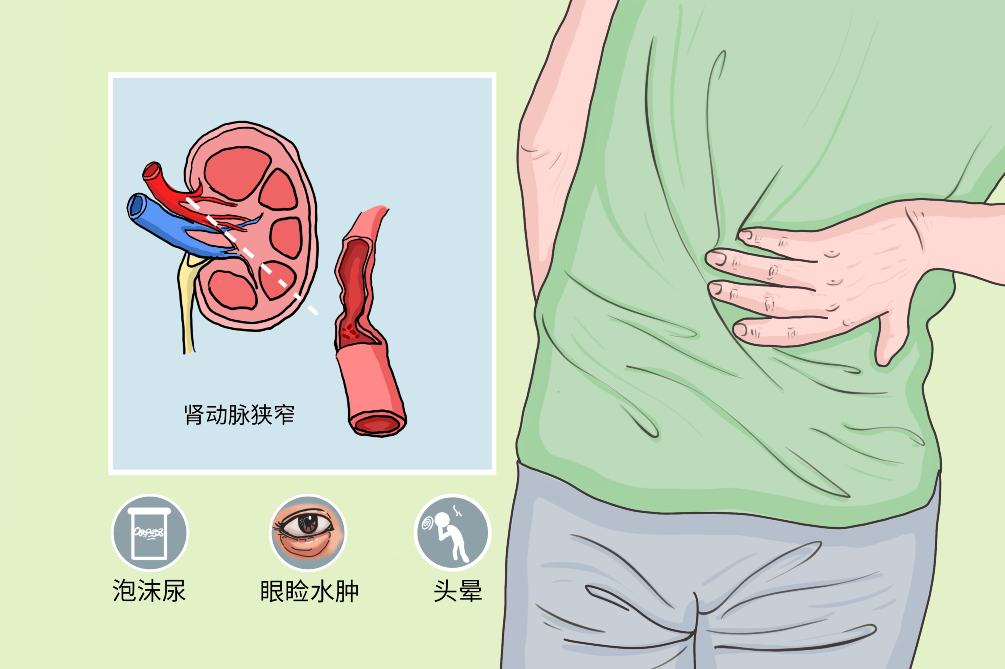
缺血性肾病是一种较为常见的慢性疾病,凡是可以导致肾动脉狭窄的因素均可以引起缺血性肾病,包括纤维肌性发育不良、大动脉炎及动脉粥样硬化性肾动脉狭窄等因素。多发生在50岁以上肾功能不全者、动脉粥样硬化患者、酗酒者、有缺血性肾病原发病的患者,常表现为夜间排尿次数增多、泡沫尿、眼睑水肿、动脉粥样硬化,以及头晕、头痛等肾性高血压的症状。随着病情进展,严重时可导致慢性肾衰竭、视力模糊、肾动脉闭塞等并发症。本病一般选择药物治疗和介入治疗,通过改善肾动脉血管的狭窄、堵塞来缓解症状,也可选择手术治疗。本病为慢性疾病,发展缓慢,经治疗后多可挽救残余肾功能,延长患者寿命,但可能遗留肾性贫血的后遗症。
- 就诊科室:
- 肾内科
- 是否医保:
- 是
- 英文名称:
- ischemic nephropathy
- 疾病别称:
- 缺血性肾脏病
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 慢性肾衰竭、视力模糊、肾动脉闭塞
- 治疗周期:
- 短期治疗
- 临床症状:
- 肾功能不全、高血压、肺水肿、夜尿增多
- 好发人群:
- 50岁以上肾功能不全者、动脉粥样硬化患者、酗酒者、有缺血性肾病原发病的患者
- 常用药物:
- 羟甲基戊二酰辅酶A、氯吡格雷、格列喹酮
- 常用检查:
- 双肾B超、经皮肾动脉造影、磁共振血管成像、病理学检查
根据临床症状、尿常规改变程度,缺血性肾病主要分为早期缺血性肾病、中期缺血性肾病、晚期缺血性肾病。
缺血性肾病是一种临床上较为常见的慢性疾病,主要病因有肾脏疾病、肾动脉狭窄、其他疾病和先天因素四种。好发于50岁以上肾功能不全者、动脉粥样硬化患者、酗酒者、有缺血性肾病原发病的患者。
肾脏疾病
比如肾动脉粥样硬化、肾衰竭、肾功能不全等疾病,都可导致肾脏血流灌注减少,易发生缺血。
肾动脉狭窄
肾脏血流量与肾功能有着十分密切的关系,其中肾脏髓质对缺血非常敏感,肾动脉狭窄导致肾脏血流灌注减少,肾内血液重新分配。此时,肾髓质常常处于缺氧的边缘状态,当出现急性血液灌注的变化时,则可发生肾小管坏死,从而引起缺血性肾病。
其他疾病
如高血脂、糖尿病、高血压等疾病,可能导致肾动脉血栓、胆固醇结晶栓塞的形成,最终引起慢性的肾脏缺血。
先天因素
某些基因的先天缺陷,最常见的就是DD型血管紧张素转换酶基因的先天性缺陷,会导致本病的发生。
缺血性肾病是一种较为常见的慢性病变,在50岁以上具有肾功能不全的患者中,缺血性肾病的患者至少占22%。近年来,缺血性肾病的发生率有显著增加趋势,美国由于本病造成的终末期肾病每年增长率(12.4%)已超过糖尿病(8.3%),成为增长最快的疾病。肾脏替代治疗病人中的9%病因为高血压伴肾血管病,占第3位的病因。
50岁以上肾功能不全者
可能与50岁以上肾功能不全的患者肾动脉更容易遭受不同程度的梗阻有关。
动脉粥样硬化患者
动脉粥样硬化是导致肾动脉狭窄的首要病因,继而引起肾动脉的血流动力学改变,造成肾小球滤过率下降,引发本病。
酗酒者
可能酒精中某些成分会参与肾组织缺血损伤的过程。
有缺血性肾病原发病的患者
如纤维肌性发育不良、血管壁的机械因素或缺血的患者、有先天性DD型血管紧张素转换酶基因因素缺陷的患者易发生本病。
缺血性肾脏病常表现为夜间排尿次数增多、泡沫尿、眼睑水肿、动脉粥样硬化,以及头晕、头痛等肾性高血压的症状,部分患者可能会出现皮肤苍白、畏寒、疲惫等肾性贫血的症状。随着病情进展,严重时可导致慢性肾衰竭、视力模糊、肾动脉闭塞等并发症,严重影响患者的生活质量。
肾功能不全
缺血性肾病可以出现几种不同的肾功能不全形式。
高血压治疗期间出现急性肾损伤(AKI),在高血压治疗期间,特别是应用血管紧张素转化酶抑制剂或血管紧张素受体拮抗剂药物时出现急性肾损伤提示存在缺血性肾病。肾动脉临界狭窄时系统血压突然降低可引起肾低灌注。
肾血管性高血压患者出现氦质血症。
老年肾功能不全,老年患者由于同时存在外周血管病.脑血管病或冠状动脉粥样硬化性疾病,出现病因不明的氮质血症时,需高度怀疑缺血性肾病的可能。
高血压
缺血性肾病通常伴有高血压,多表现为肾血管性高血压,其临床特征主要为原血压正常或血压控制良好的高血压患者出现中至重度高血压。经3种抗高血压药足量正规治疗后仍难以控制高血压。高血压患者应用利尿药后血压反而升高。高血压视网膜病变和(或)腹部明显血管杂音。应用血管紧张素转化酶抑制剂后血压降至正常,但出现急性血肌酐升高。
反复发作性急性肺水肿
部分患者可以表现为无诱因反复发作的急性肺水肿,发作时血压可正常或偏低,严重时可威胁生命。目前发病机制尚不清楚,可能与缺血性肾病相关的严重高血压导致的高血压性心脏病及慢性容量负荷过多有关。肾功能不全进展时,肾水盐排泄受限也参与急性肺水肿的发生。
肾小管浓缩功能障碍
慢性缺血性肾病病程长,肾小管间质损害可出现夜尿增多、尿渗透压降低等小管功能障碍表现。
部分患者可能会出现皮肤苍白、畏寒、疲惫等肾性贫血的症状。
慢性肾衰竭
缺血性肾病可导致肾功能的损害,在慢性肾衰竭进展过程中,早期可无明显异常的症状,中晚期的时候可出现乏力、腰酸等症状,严重时可并发心力衰竭、高钾血症。
视力模糊
缺血性肾病可以引起肾性高血压,导致眼底视网膜血管渗透压增高,静脉迂曲水肿,最终导致视力下降、视物模糊。
肾动脉闭塞
肾动脉闭塞指的是肾动脉主干或较大分支由于血管壁或血液因素导致肾动脉腔内发生的完全闭塞,一般缺血性肾病的肾动脉狭窄是逐步进展的,导致的也是慢性肾动脉闭塞,可能会出现不明原因的进行性加重的氮质血症和难治性高血压。
缺血性肾病是一种较为常见的良性疾病,如出现夜尿增多、泡沫尿、肾性高血压、水肿、动脉粥样硬化的症状,应及时就诊肾内科。行双肾B超、经皮肾动脉造影、磁共振血管成像(MRA)、病理学检查等检查明确诊断。本病还需与良性小动脉性肾硬化症、肾小动脉胆固醇结晶栓塞、糖尿病肾病相鉴别。
如出现夜尿增多、泡沫尿、高血压、水肿等症状,应及时就诊。
如出现夜尿增多、泡沫尿、肾性高血压、水肿、动脉粥样硬化等症状,优先考虑去肾内科就诊。
都有些什么症状?(比如夜尿增多、泡沫尿、肾性高血压、水肿、动脉粥样硬化)
什么时候出现这些症状的?
最近有做过相关的检查吗?
既往有没有肾脏方面的疾病?或者其他疾病?
爱喝酒吗?
双肾B超
双肾B超可以直观的观察患者肾动脉主干和肾内血流的变化情况,同时还可测量双肾的大小,如果两侧肾动脉粥样硬化病变进展不一致,可见两侧肾脏大小是不对称的。
经皮肾动脉造影
经皮肾动脉造影是诊断缺血性肾病的金标准,可用来明确肾动脉狭窄的部位、范围、程度等情况。但可能会引起一些并发症,如造影剂相关肾病、血栓形成和栓塞事件。
磁共振血管成像(MRA)
磁共振血管成像对于肾动脉狭窄的敏感性为94%~100%,对于肾动脉起始部和主干的狭窄诊断率可达100%。但需要注意的是,在严重肾功能不全患者中,使用钆剂后会有诱导肾源性系统纤维化的风险。
病理学检查
缺血性肾病常表现为肾小球缺血性皱缩、缺血性硬化,肾小管萎缩及基膜缺血皱缩,肾间质单个核细胞浸润及纤维化。
根据典型缺血性肾病症状,如夜尿增多、泡沫尿、肾性高血压、水肿。经皮肾动脉造影、双肾B超、磁共振血管成像(MRA)见肾动脉主干或主要分支狭窄程度超过50%即可确诊。
良性小动脉性肾硬化症
良性小动脉性肾硬化症和本病的肾病临床表现相似,但是良性小动脉性肾硬化症常有高血压病史,影像学检查两肾大小对称,而缺血性肾病两肾大小常不一致。另外,通过检查有无肾动脉粥样硬化狭窄,也可与缺血性肾病鉴别。
肾小动脉胆固醇结晶栓塞
肾小动脉胆固醇结晶栓塞又称粥样栓塞性肾病,跟本病一样,均可由肾动脉粥样硬化引起,但它更常见于血管外科手术后,鉴别要点是在肾穿刺组织的小动脉腔和(或)肾小球中可发现胆固醇结晶,而缺血性肾病没有。
糖尿病肾病
糖尿病肾病和本病同样具有肾脏损伤的临床表现,也可出现高血压,但患者常有数年的糖尿病病史,往往还可合并其他器官或系统的微血管病变,可通过微量白蛋白尿来跟本病鉴别。
缺血性肾病一般可选择药物治疗、介入治疗和血管重建术治疗,药物治疗主要采用降血脂、降血压、抗血小板的药物。通过改善肾动脉血管的狭窄、堵塞来缓解症状,平均治疗周期较短。
降压治疗
可子钙通道拮抗药或β受体阻滞药,尽可能改善肾灌注,血管紧张素转化酶抑制剂与血管紧张素Ⅱ受体拮抗剂利弊并存,其特异性作用于肾素血管紧张素系统,可有效控制肾血管性高血压、然而其阻断出球动脉收缩,也可以导致肾小球滤过压下降,肾功能受损,因此,对双侧或独肾动脉挟窄者可诱发急性肾功能恶化,要禁用。仅为单侧肾血管性病变,肾功能正常,可考虑使用。宜从小剂量开始,逐渐加量,密切监测-肾损害已不可逆,血管紧张素转化酶抑制剂的应用可加速患肾萎缩,达到”药物性患肾切除”的目的,从而保护对侧的正常肾功能。控制血压不能过度,以免肾灌注下降,肾功能受损。
降脂治疗
动脉粥样硬化患者应积极控制高脂血症。羟甲基戊二酰辅酶A还原酶抑制药及他汀类药物为首选降脂药,这类药物除降低血脂外尚有多种非降脂作用,如改善内皮功能,抑制平滑肌细胞迁移和增殖,延缓动脉粥样硬化进程;改善胰岛素抵抗,辅助降压,抗炎等。
抗血小板治疗
抗血小板治疗可以预防动脉粥样硬化血栓形或,减少心脑血管事件的发生,并减少介人治疗后的血管再狭窄。抗血小板药物包括阿司匹林、ADP拮抗药如氯吡格雷、噻氯匹定和糖蛋白Ⅱb或Ⅲa受体拮抗药。其中,阿司匹林是抗血小板治疗的基础用药,但有潜在肾损害风险,肾功能异常时出血风险也会增加。对于阿司匹林过敏或肠道不耐受的患者,可以选用氯吡格雷、噻氯匹定。后者作用优于阿司匹林,不良反应小,介入治疗后的患者则应联合应用阿司匹林及ADP拮抗药,以减少术后血管再狭窄。
降糖治疗及其他治疗
高血糖是动脉粥样硬化进展的独立危险因素,对于合并糖尿病的缺血性肾病患者应该严格控制血糖。降糖治疗以胰岛素为主,必要时可联合应用其他降糖药,但宜选择主要经由肝排泄的药物,如格列喹酮等。
目前缺血性肾病的外科手术方式主要有动脉内膜剥离术、旁路搭桥术及自体肾移植术等。同介入手术相比,手术血管重建术对患者的自身身体状况要求更为严格,如对心、脑等重要脏器的功能条件要求很高,手术过程本身也可能加重肾脏的负担。
临床上常用的介入方法有肾动脉支架植入术和经皮腔内肾动脉成形术两种。适宜行介入治疗的指征如下:
各种类型的高血压,包括顽固性高血压、恶性高血压、急进型高血压、高血压同时伴有一侧肾脏萎缩者。
有严重的心肺问题。
突发的不能明确原因的肾功能恶化。
肾动脉狭窄程度超过60%。经皮腔内肾脏脉成形术对由动脉粥样硬化导致的肾动脉狭窄性高血压治愈率可达10.8%,改善率54.9%。由肌纤维结构不良性引起者疗效更佳,治愈率可达38.4%,改善率49.0%,但介入治疗后有再发的可能。
缺血性肾病是一种较为常见的慢性疾病,进展缓慢,患者如积极治疗,症状可获得一定程度的缓解,不影响自然寿命,但本病不能达到临床治愈,易遗留肾性贫血等后遗症。建议患者术后每周1~2次复查双肾B超,了解肾动脉血流情况和双肾形态改变。
大部分缺血性肾病患者在治疗后可缓解症状,但本病不能达到临床治愈。
缺血性肾病发展缓慢,患者如积极治疗,且没有其他严重的原发疾病,一般来说不会影响自然寿命。
缺血性肾病可导致肾脏内分泌功能下降,促红细胞生成素(EPO)生成减少,临床上常表现为畏寒、嗜睡、活动能力下降、食欲减退等症状,严重时可诱发心绞痛和心力衰竭导致死亡。
缺血性肾病患者建议术后每周1~2次复查双肾B超,监测肾动脉和肾脏形态情况。
缺血性肾病患者饮食上主要以促进患者术后恢复为主,宜清淡营养流食,饮食均衡,忌食辛辣刺激性食物。
术后待肛门排气后才能进食,排气后2~3天宜饮食清淡,流食为主,比如小米粥、皮蛋瘦肉粥、蛋花汤等。
术后宜多吃新鲜的蔬菜和应季的水果,比如青菜、西瓜、猕猴桃等,可以促进血液循环,帮助伤口恢复。
术后避免进食高蛋白食品,如瘦肉、鸡蛋等,过多的高蛋白会加重肾脏负担。
少吃或不吃生冷、油腻、辛辣刺激性食物,因为这些食物对血管、肠道有一定的刺激作用。
患者如合并高血压,应限制钠盐摄入,避免进食高盐食品,如腌菜、腊肉等。
患者如合并糖尿病,应禁食精细作物,避免进食含糖量高的食品,如蛋糕、面包、含糖饮料等。
患者如合并有高血脂,则应避免进食高脂食物,如肥肉等。
缺血性肾病患者的护理主要为日常生活管理,若平时生活中出现夜尿增多、泡沫尿、高血压、水肿等症状,需及时就诊。另外由于本病需要长期服药,如在服药期间出现恶心、呕吐等胃肠道不良反应,需及时联系主治医师。
遵医嘱用药,如在用药期间出现恶心、呕吐等胃肠道不良反应或者是皮肤过敏性药疹,需立即联系主治医生。
多运动,每天保证锻炼时间,多进行有氧运动,比如散步、瑜伽、体操、太极等。
改变不良生活习惯,保证每天充足睡眠,保持心情愉悦,避免发怒、生闷气。
遵医嘱定期行相关检查监测肾功能情况,如夜尿、泡沫尿、肾性高血压、水肿等原有症状没有缓解甚至加重,应及时就诊,必要时行肾动脉造影,明确情况。
高血糖、高血糖、高血脂是本病的危险因素,因此患者在治疗期间应遵医嘱,自行购买家用设备监测这三项指标。
患者平时生活中应注意保暖,避免感冒,加重病情。
本病如未得到有效治疗,可能会发展成肾小球缺血性硬化、肾小管萎缩以及肾间质的炎症和纤维化,造成病变的不可逆性,严重时可导致死亡。
在最开始服用阿司匹林的时候,需注意是否有皮肤过敏性药疹的出现,警惕本药的过敏反应。长期服用阿司匹林治疗期间,可能会出现恶心、呕吐等胃肠道不适症状,建议患者暂时性停药,并及时联系主治医师。
缺血性肾病患者的病因与肾动脉狭窄高度相关,目前早期筛查主要是针对孕妇定期行产检,而积极治疗可能会诱发本病的原发疾病、戒烟戒酒是目前最有效的预防措施。
对于孕妇,可定期进行产检,关注各类激素指标,预防内分泌异常。
积极治疗可能引起本病的原发疾病,如动脉粥样硬化、心脏病、高胆固醇血症,遵医嘱服药。
避免酗酒,因为酒精对肾脏有一定的损害。
戒烟,长期吸烟可能诱发心血管疾病、动脉粥样硬化等。
参考文献
[1]王梅,王海燕.缺血性肾病发病机制和预后[J].中国实用内科杂志,2005,(10):865-866.
[2]万建新.老年缺血性肾病的诊断与治疗新进展[J].中国中西医结合肾病杂志,2017,18(12):1035-1037.
[3]陈桂梅."散结通络方"干预慢性缺血性肾病的临床观察及动物实验研究[D].2016.(08).
