新生儿同种免疫性血小板减少性紫癜
新生儿同种免疫性血小板减少性紫癜主要由于母儿血小板抗原不相容引起,即胎儿血小板表面带有特异的父源性抗原成分,这些抗原可以通过胎盘进入母体循环,使母体致敏,产生特异性的同种抗胎儿血小板抗体,该抗体为IgG型,能够通过胎盘屏障,进入胎儿循环,与胎儿血小板表面抗原特异结合发生免疫反应,使血小板破坏过多,导致生后血小板减少,出现紫癜及其他出血症状。本病多发生于第一胎,出血症状多发生于生后第1天,新生儿颅内出血为最严重的的并发症。大多数患儿症状较轻,生后给予严密监护,无需特殊处理,血小板两周左右可恢复正常,预后良好。重症者应使用糖皮质激素、静脉输注免疫球蛋白、输注血小板治疗。
- 就诊科室:
- 新生儿科、急诊科、血液科
- 是否医保:
- 是
- 英文名称:
- neonatal alloimmune thrombocytopeni,NAT
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 新生儿颅内出血
- 治疗周期:
- 2周左右
- 临床症状:
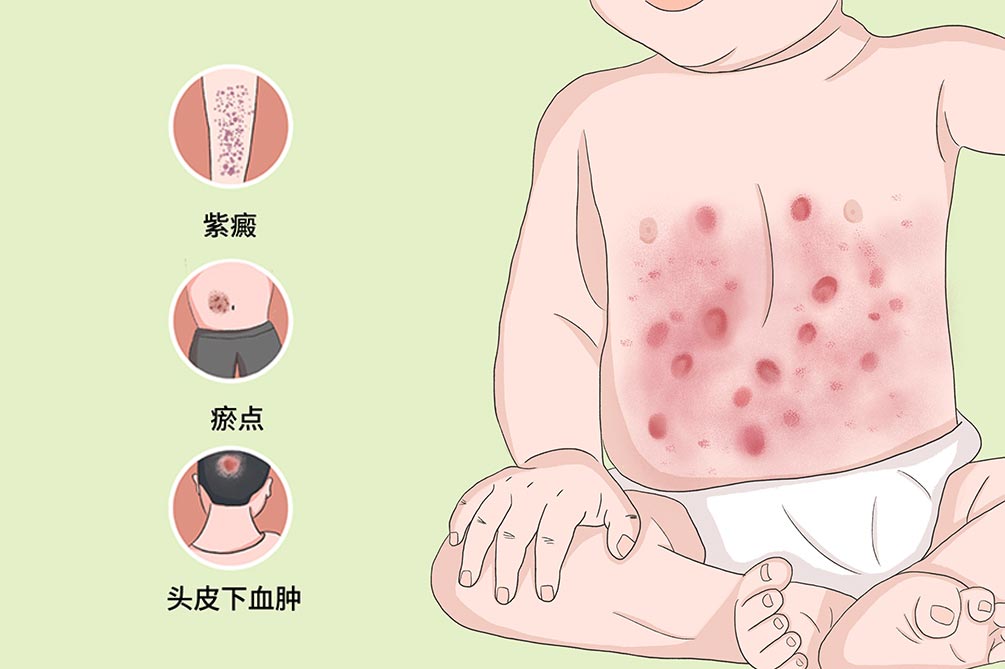
- 弥漫性皮肤紫癜、瘀点、瘀斑、头皮下血肿、消化道出血
- 好发人群:
- 母儿血小板抗原不相容的新生儿
- 常用药物:
- 免疫球蛋白、泼尼松、酚磺乙胺、氨基己酸、氨甲苯酸
- 常用检查:
- 血小板计数、骨髓涂片、血小板抗原检测、抗血小板抗体检测、脐静脉穿刺
新生儿同种免疫性血小板减少性紫癜是因为母儿血小板抗原性不相容所导致。胎儿血小板表面带有特异的父源性抗原成分,这些抗原可以通过胎盘进入母体循环,使母体致敏,产生特异性的同种抗胎儿血小板抗体,该抗体为IgG型,能够通过胎盘屏障,进入胎儿循环,与胎儿血小板表面抗原特异结合发生免疫反应,使血小板破坏过多,导致生后血小板减少,出现紫癜及其他出血症状。
该病主要病因是由于母儿血小板抗原不相容引起。与本病相关的最常见的血小板抗原主要是存在于血小板膜糖蛋白Ⅲa上的PIA1(HPA-1)、KO(HPA-2)、BaKa(HPA-3)、Pen/Yuk(HPA-4)和BraPIA2(HPA-5)。HPA-1a抗原的抗原性最强,人群中约2%~3%为阴性,一半以上的NAITP与其有关。血小板抗体不会天然产生,通过妊娠免疫和输血免疫可使母体内产生抗HPA的抗体,即HPA阴性的母亲因怀孕具有HPA阳性(从父亲处获得)的胎儿或输入HPA阳性的全血或血小板而被致敏。此抗体通过胎盘进入胎儿血液循环,致使HPA阳性的胎儿血小板破坏加速,血小板寿命缩短,导致新生儿出生时血小板减少,出现紫癜及其他出血症状。
新生儿同种免疫性血小板减少性紫癜发病率较低,按妊娠总数计算为1/万至2/万,按活婴比率计算大约2000例活婴中有1例发病。此病患儿颅内出血的发生率高达10%~20%,可造成脑神经不可逆的损伤,甚至发生新生儿死亡。同种免疫血小板抗体阳性的孕妇其再次妊娠时NAITP的发生率几乎达100%,而且病情更为严重。
母儿血小板抗原不相容的新生儿。
本病多发生于第一胎,一般在生后1~5天发病,以弥漫性皮肤紫癜、瘀点、瘀斑等为特征,出血症状多发生在生后第1天,且多与产伤、新生儿窒息等有关,约15%的患者可死于颅内出血。
健康产妇分娩的新生儿在无感染和弥散性血管内凝血(DIC)等情况下表现为生后几分钟或几小时出现弥漫性皮肤紫癜和瘀点、瘀斑,尤其是分娩过程中受压严重的部位,如头面部、颈肩部等。
有的部位还可发生头皮下血肿,重者可有消化道、泌尿道出血或颅内血肿,约5%可有血小板减少而无紫癜。
新生儿颅内出血是本病最严重的并发症,尽管现在多数病例能够得到产前早期诊断,并采取预防措施,但是颅内出血的发生率仍达10%~30%;而未采取产前预防措施的病例,颅内出血的发生率可高达50%。颅内出血的常见部位是脑室旁组织和脑室内出血。前者可导致脑室旁白质软化,后者可产生脑膜刺激症状,并可阻碍脑脊液循环,引起脑积水。所以,临床上对于疑似的病例宜早作头颅超声或X线检查,以期早期诊断、早期治疗,减轻新生儿神经系统的不可逆损伤。
新生儿同种免疫性血小板减少性紫癜一般发生于第1胎,生后第1天即可出现皮肤黏膜瘀点、瘀斑,血常规检查可见外周血血小板明显减少。早期诊断并采取治疗措施可降低新生儿颅内出血的发生,降低死亡率。
新生儿出生后表现为皮肤黏膜瘀点、瘀斑及其他部位出血,需立即就医。
外周血血小板减少(<150×10^9/L),新生儿抗血小板抗体阳性,需立即就医。
母体抗血小板抗体高滴度而血小板计数正常,需立即就医。
优先考虑就诊于新生儿科。
因为什么来就诊的?
目前都有什么症状?(如皮肤黏膜出血点、瘀点、瘀斑等)
是否有以下症状?(呕血、便血、头皮下血肿、反应欠佳等症状)
患儿母亲有无类似病史,孕期检查有无异常?
患儿出生过程中有无产伤、挤压、窒息等情况?
血小板计数
新生儿外周血血小板<150×10^9/L,有出血症状者血小板多<50×10^9/L,可进一步下降。出血量多者血红蛋白可降低,网织红细胞可升高。
骨髓涂片
新生儿骨髓涂片显示巨核细胞正常或减少,出血重者红系增生可活跃。一般粒红两系无改变。
血小板抗原检测
存在以下情况者应作新生儿及孕产妇血小板抗原的血清学分型:不明原因新生儿血小板减少(<150×10^9/L);不明原因新生儿颅内出血和脑积水者;既往曾分娩婴儿或发生不明原因短暂性新生儿血小板减少症者;因其他原因发现母体最常见的HPA-1为阴性或母体血小板抗体阳性者。血小板血清学分型包括:分析父母双方及胎儿血小板的基因型和表型。目前已建立了5组等位基因编码的主要血小板同种抗原系统,即HPA-1、HPA-2、HPA-3、HPA-4、HPA-5。
抗血小板抗体检测
检测血小板膜表面抗体(PAIgG)的方法较多,常用的有放射免疫法、荧光标记法和酶标记法。PAIgG阳性者应进一步测定该抗体是否属于血小板相容性抗原的体液特异抗体。特异性的血小板抗体检测有助于NAITP的诊断,结合血小板抗原学分型即可以确诊NAITP。
脐静脉穿刺
对以下孕妇应行胎儿脐静脉穿刺进行脐血血小板计数、血小板抗原分型和抗血小板抗体的检测:ITP孕妇;既往曾有分娩挤压史;既往曾有不明原因新生儿颅内出血史的孕妇;母体血小板抗体阳性者;因其他原因发现母体最常见的HPA-1为阴性者。脐血血小板计数略低于生后新生儿外周血血小板,血小板计数<100×10^9/L应动态追踪,重复检测。血小板计数<100×10^9/L,<50×10^9/L为重症患者。
诊断主要依据其临床特征和实验室检查。凡新生儿出生后表现为皮肤黏膜瘀点、瘀斑及其他部位出血,外周血血小板减少(<150×10^9/L),新生儿抗血小板抗体阳性,母体抗血小板抗体高滴度而血小板计数正常,同时存在母儿PHA-1系统不相容,即可诊断为本病。一般母亲PHA-1a阴性,患儿PHA-1a阳性有助于诊断。
母亲患某些免疫性疾病
如特发性血小板减少性紫癜、药物免疫性血小板减少性紫癜、系统性红斑狼疮等自身免疫病,诱发抗血小板抗体,母体血小板抗体通过胎盘进入胎儿导致胎儿血小板减少。可从母亲病史加以鉴别,并且不存在母亲与胎儿、新生儿的血小板抗原不相容。
先天性病毒感染
母孕期患病毒感染性疾病如TORCH等,生后可有皮肤出血,但该类患儿多有黄疸、肝脾肿大及畸形等。
先天性骨髓增生不良性疾病
如石骨症、骨髓纤维化等,多有骨骼畸形,血小板、血红蛋白及白细胞降低,肝脾肿大等。
其他遗传性疾病
如威-阿二氏综合征、Schwachman综合征等均有血小板减少,但有原发病症状。
本病为自限性疾病,如果患儿血小板在30×10^9/L,出血不严重可不治疗,但应严密监测,如果血小板低于30×10^9/L,为防止颅内出血,在未得到实验室证实诊断之前即应开始治疗。现阶段,临床一线治疗的手段主要是糖皮质激素冲击治疗、静脉用丙种球蛋白治疗、血小板输注及新鲜血输注,重症患儿可使用换血疗法。
免疫球蛋白
免疫球蛋白治疗NAITP的机制可能有三个方面,包括大量的免疫球蛋白输入,可以竞争巨噬细胞的Fc段受体,阻止Fc受体与PAIgG结合,封闭单核巨噬细胞的免疫功能,防止血小板的免疫损伤;非特异性免疫球蛋白可以干扰血小板与PAIgG的结合;免疫球蛋白可以提高抑制性T淋巴细胞的功能,抑制抗体的产生。免疫球蛋白与糖皮质激素有协同作用。大量的临床应用总结表明,静脉输注免疫球蛋白治疗NAITP效果肯定,尤其适用于妊娠期。据国外学者报道,孕妇每周1g/kg免疫球蛋白静脉输注可有效提高胎儿血小板计数,使胎儿、新生儿颅内出血发生率降低70%。
糖皮质激素
作用是使血小板较快恢复,降低血管通透性,减轻出血倾向。糖皮质激素冲击治疗较球蛋白冲击治疗的费用低廉,药物更为常见,过敏反应较少,而且无传播血源性疾病的可能,因此临床常选用糖皮质激素冲击治疗。以往研究指出,泼尼松是临床治疗同族免疫性血小板减少性紫癜的最好药物,但是实际用药治疗过程中,长期疗效并不是十分理想,同时长期持续治疗后,还会增加患儿不良反应的发生率、继发感染率。
止血药物的应用
由于血小板异常所致出血可用酚磺乙胺(止血敏),弥散性血管内凝血高凝期用肝素,消耗期可同时补充凝血因子和加用肝素,纤溶亢进期可在肝素基础上加用抗纤溶制剂如氨基己酸、氨甲苯酸(对羧基苄胺)。
此病一般无需手术治疗。
输血小板
血小板<10×10^9/L或出血危及生命的患者,可考虑输血小板。
输新鲜血
输入血小板同型的血,所输血小板虽可被患儿血内抗体所破坏,但实际上可消耗抗体,有利于病情恢复,特别是当发生严重出血时,可作为急救措施。
本病为自限性疾病,通常血小板>30×10^9/L,出血不严重的患儿,可暂不予治疗,出生后应予严密的监护,每日监测血小板计数,血小板减少持续时间3天至2个月,平均2周左右恢复正常,预后良好。但仍有15%左右的病例出现颅内出血,预后欠佳,造成死亡或遗留中枢神经系统后遗症。
大多数患儿病情较轻,经积极治疗可治愈,少数患儿因严重并发症死亡。
大多数患儿病情较轻,经积极治疗可治愈,不会影响自然寿命,少数患儿死于颅内出血等严重并发症。
对于血小板>30×10^9/L,出血不严重的患儿,依据新生儿的生理特点、出生体重、胎龄、日龄及临床情况,补充机体生长发育所需的能量、碳水化合物、蛋白质、脂肪酸、维生素、矿物质、水分及微量元素等,提倡尽早母乳喂养,增强患儿抵抗力。伴有消化道出血或病情严重的患儿应建立静脉营养通路,禁食水。
无明显出血倾向的患儿可适时适量的给予肠内营养,出血严重者需禁食,以肠外营养补充患儿每日所需营养。
为避免或加重患儿出血症状,对患儿进行日常护理时动作应轻微,尽量减少对患儿的移动及刺激,严密监测患儿的病情变化。
保温
应置于温箱中,并根据胎龄、出生体重、日龄选择中性环境温度,维持体温在正常范围。
皮肤黏膜护理
动作应轻微,避免摩擦导致或加重皮肤黏膜出血,保持皮肤清洁,勤换尿布,保持脐带残端清洁和干燥。
新生儿同种免疫性血小板减少症防治的主要目的是避免和减少新生儿颅内出血。临床观察表明颅内出血可以发生在产前、产时和产后的任何一个阶段,而早期诊断及早期干预可以大大降低颅内出血的发生率。因此,本病的预防应包括对高危孕产妇进行产前处理、分娩方式的选择及新生儿处理,而且产前、产时处理对于预后影响尤为重要。
对于患有血小板减少性紫癜的孕妇,既往曾有分娩挤压史或不明原因新生儿颅内出血史的孕妇应行产前血小板血清分型检查及脐静脉穿刺血小板计数。
脐静脉穿刺血小板计数和输注血小板
脐静脉穿刺血小板计数是诊断本病和评价治疗效果的必要手段。
提高胎儿对缺氧的耐受力
胎儿宫内缺氧本身可以导致颅内出血,对于本病者提高其缺氧的耐受力尤其重要。可给予孕妇间隙吸氧,应用10%葡萄糖加维生素C静脉滴注,有助于增加胎儿肝糖原储备或补偿其消耗,增强对缺氧的代偿能力。
选择性剖宫产
传统观念认为,早期选择性剖宫产能够在很大程度上预防本病所致的颅内出血,剖宫产曾被作为本病高危病例的最佳选择,但近来有学者提出血小板计数>50×10^9/L者很少发生颅内出血,仅仅依靠选择性剖宫产并不能有效地减少颅内出血的发生,并且该法本身可造成医源性早产,而早产儿也面临颅内出血和呼吸窘迫综合征的危险。目前认为胎儿血小板计数>50×10^9/L者,可进行阴道分娩,低于此水平者可以先行宫腔内血小板输注,无效者行剖宫产。
参考文献
[1]张弘,徐惠民.新生儿同种免疫性血小板减少性紫癜的发病机制及其诊治[J].中国实用妇科与产科杂志200420(5):266-269.
[2]程汝挽,何冰.新生儿同族免疫性血小板减少性紫癜的临床研究[J].现代诊断与治疗2015(5):1062-1063.
[3]王侃处,高燕,张阿维等.新生儿同族免疫性血小板减少性紫癜2例报道[J].现代诊断与治疗201526(16):3809-3810.
[4]宋相冬,侯文静,赵艳红.新生儿同族免疫性血小板减少性紫癜16例诊治分析[J].临床和实验医学杂志201110(18):1469.
[5]儿科学.王卫平主编.第8版[M].人民卫生出版社2015
