小儿淋巴瘤是一组原发于淋巴结或结外淋巴组织的恶性肿瘤,是15岁以下儿童常见恶性肿瘤,占儿童全部恶性肿瘤的10%,淋巴瘤可分为非霍奇金淋巴瘤和霍奇金淋巴瘤两大类。淋巴瘤的临床表现为无痛性淋巴结肿大,肝、脾肿大,可伴有贫血、发热和恶病质等。小儿淋巴瘤的病因和发病机制尚未完全明确,可能与病毒感染、细菌感染、免疫功能低下、化学物质等因素有关。根据不同病理类型和不同危险因素给予不同强度的联合化疗是目前治疗小儿淋巴瘤的主要策略,预后可能与患者的年龄、体能状态、肿瘤分期、治疗方案等因素相关,少数全身症状较重者预后较差。
- 就诊科室:
- 血液科、肿瘤科、儿科
- 是否医保:
- 是
- 英文名称:
- Pediatric lymphoma
- 疾病别称:
- 儿童淋巴瘤、恶性淋巴瘤
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 胃肠道出血、上腔静脉压迫综合征、急腹症
- 治疗周期:
- 长期治疗
- 临床症状:
- 淋巴结肿大、发热、盗汗、乏力、消瘦
- 好发人群:
- 免疫力低下的儿童、有淋巴瘤家族遗传史的儿童
- 常用药物:
- 环磷酰胺、泼尼松、长春新碱、甲氨蝶呤、利妥昔单抗
- 常用检查:
- 血常规、骨髓象、彩超、CT、病理组织学检查、免疫学检查
霍奇金淋巴瘤
霍奇金淋巴瘤是淋巴瘤最常见的类型之一,世界卫生组织将霍奇金淋巴瘤分为结节性淋巴细胞为主型和经典型两种,目前研究认为EB病毒感染与结节性淋巴细胞为主型发生无明显相关,但其在经典型霍奇金淋巴瘤发生中的重要作用已被广泛认可。
非霍奇金淋巴瘤
非霍奇金淋巴瘤是具有很强异质性的一组独立疾病的总称,各年龄段的小儿均可发生,但随着年龄的增长而发病增多,男性多于女性。本病的发病机制尚不明确,可能与免疫机制异常、细菌感染、免疫功能异常、化学物质等因素相关。
小儿淋巴瘤可能与病毒感染、细菌感染、免疫功能低下、化学物质刺激等因素相关。长期应用某些药物,如甲氨蝶呤等,以及辐射会增加淋巴瘤的风险。
病毒感染
研究认为好发于非洲儿童的淋巴瘤的传代组织培养中可发现EB病毒,霍奇金淋巴瘤患者血清中,可发现高价抗EB病毒抗体,说明EB病毒可能与这些淋巴瘤的发生有关;人T淋巴细胞白血病或淋巴瘤病毒近年来被认为与T淋巴细胞皮肤淋巴瘤有关;人类疱疹病毒则与渗出性淋巴瘤有关。
细菌感染
幽门螺杆菌感染与胃黏膜相关性淋巴组织结外边缘区淋巴瘤有关,部分患者经过根除幽门螺杆菌治疗即可使淋巴瘤缓解。
免疫功能低下
免疫功能低下如无丙种球蛋白血症、自身免疫性疾病如干燥综合征、桥本甲状腺炎患者,淋巴瘤发病率增高。
淋巴瘤的发生与某些化学物质的职业暴露或环境接触有关,如杀虫剂、有机溶剂、染发剂、苯剂、吸烟等。
长期应用某些药物,如甲氨蝶呤等,可增加发病率。
辐射会增加非霍奇金淋巴瘤的风险。
小儿淋巴瘤是15岁以下儿童常见恶性肿瘤,占儿童全部恶性肿瘤的10%。淋巴瘤分为非霍奇金淋巴瘤和霍奇金淋巴瘤两大类。非霍奇金淋巴瘤较霍奇金淋巴瘤常见,在西方霍奇金淋巴瘤所占比例约30%,在我国约10%。在儿童淋巴瘤中,霍奇金淋巴瘤所占比例较高,美国的研究数据显示约40%的儿童淋巴瘤为霍奇金淋巴瘤,在我国约20%。在西方国家,儿童霍奇金淋巴瘤的发病率约0.6/10万人,我国关于此方面的统计数据尚缺乏。
免疫力低下的儿童
免疫力低下的儿童,容易受到病毒及细菌的感染,其发病率也会随之升高。
有淋巴瘤家族遗传史的儿童
家中有直系亲属患有淋巴瘤,如患儿的父母、兄弟姐妹患有淋巴瘤,则儿童患淋巴瘤的几率会大大升高。
性别
根据发病人群显示,男性患儿发病高于女性患儿。
种族
根据流行病学显示,白种人比其他人种更易发生淋巴瘤。
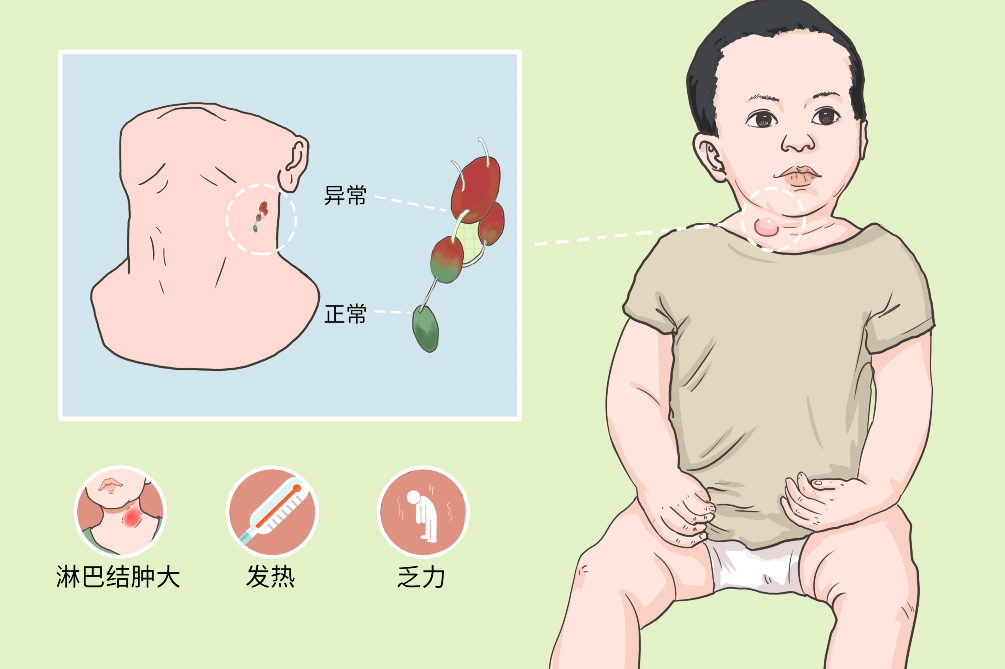
小儿淋巴瘤是一组原发于淋巴结或结外淋巴组织的恶性肿瘤,可分为霍奇金淋巴瘤和非霍奇金淋巴瘤两类。绝大多数淋巴瘤患者可表现为无痛性的淋巴结肿大,部分患者可出现全身症状,如发热、消瘦、乏力、贫血等恶病质。
霍奇金淋巴瘤
临床表现与病理分型、原发的部位和受累器官、疾病的分期等因素有关。最早多表现为浅表淋巴结无痛进行性肿大,而无全身症状,肿大淋巴结质似橡皮,可互相融合,不粘连,无触痛(并发感染可有疼痛)。60%~95%的淋巴结肿大首发于颈部。深部淋巴结肿大可引起压迫症状,如纵隔淋巴结肿大常压迫气管、支气管、肺、上腔静脉、交感神经和喉返神经,导致咳嗽、气促、呼吸困难、Horner综合征和喉麻痹;不明原因的腹痛可因腹膜后淋巴结肿大所致。全身症状可有发热、盗汗、体重减轻,多在晚期出现,偶尔出现周期性发热。
其他临床表现随疾病在单核吞细胞系统扩散呈现多样性,多累及肝、脾、肺、骨及骨髓,进展速度随病理分型不同有极大差别。肝脏受累可出现肝内胆管梗阻症状,引起肝大、黄疸、碱性磷酸酶增高。8%~10%的患者可出现脾大。肺部浸润多有呼吸加快和发热,严重的出现呼吸功能衰竭。
非霍奇金淋巴瘤
无痛性进行性的淋巴结肿大或局部肿块是淋巴瘤共同的临床表现,非霍奇金淋巴瘤具有以下特点:
全身性
淋巴结和淋巴组织遍布全身且与单核-巨噬细胞系统、血液系统相互沟通,故淋巴瘤可发生在身体的任何部位。其中淋巴结、扁桃体、脾及骨髓是最易受到累及的部位,常伴全身症状。
多样性
组织器官不同,受压迫或浸润的范围和程度不同,引起的症状也不同。随年龄增长而发病增多,男较女为多;除惰性淋巴瘤外,一般发展迅速。对各器官的压迫和浸润较霍奇金淋巴瘤多见,常以高热或各器官、系统症状为主要临床表现:
咽淋巴环病变可有吞咽困难、鼻塞、鼻出血及颌下淋巴结肿大。胸部以肺门及纵隔受累最多,半数有肺部浸润或胸腔积液,可致咳嗽、胸闷、气促、肺不张及上腔静脉压迫综合征等。
累及胃肠道的部位以回肠为多,其次为胃,临床表现有腹痛、腹泻和腹部包块,常因肠梗阻或大量出血施行手术而确诊。
肝大、黄疸仅见于较晚期病例,原发于脾的霍奇金淋巴瘤较少见。腹膜后淋巴结肿大可压迫输尿管,引起肾孟积水。肾损害主要为肾肿大、高血压、肾功能不全及肾病综合征。
中枢神经系统病变累及脑膜、脊髓为主。硬膜外肿块可导致脊髓压迫症。骨骼损害以胸椎、腰椎最常见。表现为骨痛,腰椎或胸椎破坏,脊髓压迫症等。约20%的病人在晩期累及骨髓,发展成淋巴瘤白血病。皮肤受累表现为肿块、皮下结节、浸润性斑块、溃疡等。
小儿淋巴瘤早发现、早诊断、早治疗对于减轻症状、预防并发症、改善预后尤为重要,若发现身体的某个部位出现无痛性淋巴结肿大时,需要及时前往血液科、肿瘤科、儿科进行就诊,并完善相关检查,如血常规、骨髓象、彩超、CT、病理组织学检查、免疫学检查等。小儿淋巴瘤可与肿瘤转移所致的淋巴结肿大,急、慢性淋巴结炎,周围淋巴结结核相鉴别。
小儿进行定期的健康筛查很有必要,一旦发现无痛性淋巴结肿大时,都需要在医师的指导下进一步检查。
若发现颈部或锁骨区淋巴结肿大,且淋巴结肿大不局限于某一个部位,按压时无明显疼痛,要及时就医。
对于疑似患有淋巴瘤的患者,若出现发热、乏力、纳差、消瘦、盗汗等全身症状时,要立即就医。
优先前往血液科、肿瘤科、儿科进行就诊。
若患者出现其他严重不适反应或并发症,如发热、乏力、盗汗、皮肤瘙痒、消瘦等,需要根据具体病情前往相应科室就诊,如急诊科、重症医学科等。
淋巴结肿大的时间、性质、大小、位置等?
淋巴结是一过性还是持续性肿大?
目前的症状主要是什么?
是否有其他伴随症状?(如发热、乏力、纳差、消瘦、皮肤瘙痒等)
院外是否进行相关检查及诊疗经过?
家族中是否有直系亲属患有淋巴瘤?
既往是否有其他疾病?
血象
淋巴瘤的血象变化多为非特异性,各种类型及不同病例和不同分期之间差异很大。霍奇金淋巴瘤患者血象变化较早,常有轻度或中度贫血,白细胞多数正常,少数轻度或明显增多,伴中性粒细胞增加。约有20%的病例有嗜酸性粒细胞增多,晚期淋巴细胞数减少。非霍奇金淋巴瘤患者白细胞多数正常,伴有相对或绝对淋巴细胞增多,形态正常。疾病进展期淋巴细胞数减少。
骨髓象
早期淋巴瘤患者骨髓多无特殊改变,如能找到里斯细胞有助于诊断霍奇金淋巴瘤,当非霍奇金淋巴瘤转化为白血病期,骨髓象呈现典型白血病表现。
彩超
彩超可用于探测肝脏、脾脏及皮肤浅表淋巴结的具体情况,若发现异常的淋巴结肿大,要及时完善相关检查,及早明确诊断。
CT
CT主要用于探查纵隔、腹腔及全身淋巴结肿大,用于病灶定位、监测治疗后病灶变化。
PET-CT
正电发射计算机断层显像对于鉴别肿瘤性病灶的灵敏度和特异性较普遍CT高,其在淋巴瘤诊断、分期及残留病灶检测方面的作用具有较大优势。
组织病理学检查
淋巴结或肿瘤组织活检是淋巴瘤诊断与分型的确定依据。表浅部位最好手术摘取完整的淋巴结,深部淋巴结活检可依靠彩超或CT引导下穿刺,但细针穿刺活检结果可靠性偏低。
免疫学检查
应用单克隆抗体可以检测淋巴瘤细胞免疫分型,由于淋巴瘤病理类型繁多,形态学区别往往不甚明显,免疫类型分析已经成为淋巴瘤病理诊断的必备手段。不同类型的淋巴瘤也具有特异性染色体或基因异常。
其他检查
淋巴瘤患者在治疗前进行肝炎病毒、艾滋病毒、巨细胞病毒、EB病毒等多种病毒筛查,如果存在病毒携带,应同时予以抗病毒治疗,以防淋巴瘤治疗导致病毒激活。
进行性、无痛性淋巴结肿大的患儿,应做淋巴结印片及病理切片或淋巴结穿刺物涂片检查。疑皮肤淋巴瘤时可做皮肤活检及印片。伴有血细胞数量异常、血清碱性酸酶增高或有骨骼病变时,可做骨髓活检和涂片寻找RS细胞或非霍奇金淋巴瘤细胞,了解骨髓受累的情况。根据组织病理学检查结果,作出淋巴瘤的诊断和分类分型诊断。
肿瘤转移所致的淋巴结肿大
常有原发瘤存在,多为局限性淋巴结肿大,质硬,活动度小。淋巴结活体组织检查可发现原发灶来的肿瘤细胞。
急、慢性淋巴结炎
淋巴结肿大时常有全身发热,常因所引流区的感染所致,急性感染时局部皮肤出现红、肿、热、痛,甚至化脓,如上呼吸道感染引起颈淋巴结肿大;头部疖肿或湿疹引起枕后、耳前后、颈前后淋巴结肿大;下肢或会阴部感染引起腹股沟淋巴结肿大;上肢局部感染引起滑车及腋窝淋巴结肿大。而反复呼吸道感染、慢性扁桃体炎、中耳炎、湿疹等可引起颈部、耳前后淋巴结慢性肿大;全身感染性疾病如布氏菌病、脓毒败血症和真菌病可引起全身慢性淋巴结肿大。
周围淋巴结结核
以婴幼儿和学龄前儿童多见,各组淋巴结均可发生,最多见于颈颌下、锁骨上和腋窝淋巴结。肿大的淋巴结质硬、无触痛,可粘连成团或与皮下组织粘连,甚至发生干样变,也可有反复低热。根据结核接触史、结核菌素试验强阳性、身体其他处结核存在等不难诊断。
小儿淋巴瘤的病因和发病机制尚未完全明确,目前缺乏针对病因治疗。根据不同病理类型和不同危险因素给予不同强度的联合化疗是目前治疗儿童淋巴瘤的主要策略,而外科手术的目的主要是为了切取病变组织以明确病理诊断。
非霍奇金淋巴瘤
以放疗为主的化、放疗结合的综合治疗。
惰性淋巴瘤
B细胞惰性淋巴瘤包括小淋巴细胞淋巴瘤、淋巴浆细胞淋巴瘤、边缘区淋巴瘤和滤泡性淋巴瘤等。T细胞惰性淋巴瘤指蕈样肉芽肿综合征。惰性淋巴瘤发展较慢,化、放疗有效,但不易缓解。Ⅰ期和Ⅱ期放疗或化疗后存活可达10年,部分病人有自发性肿瘤消退,故主张观察和等待的姑息治疗原则。如病情有所进展,可用苯丁酸氮芥或环磷酰胺口服单药治疗。
Ⅲ期和Ⅳ期病人化疗后虽会多次复发,但中位生存时间也可达10年,联合化疗可用COP方案或CHOP方案。进展不能控制者可试用FC(氟达拉滨、环磷酰胺)方案。化疗方案如下:
CHOP方案,药物包括环磷酰胺、多柔比星、长春新碱、泼尼松。
R-CHOP方案,药物包括利妥昔单抗、环磷酰胺、多柔比星、长春新碱、泼尼松。
EPOCH方案,药物包括依托泊苷、多柔比星、长春新碱、泼尼松、环磷酰胺。
ESHAP方案,用于复发淋巴瘤,药物包括依托泊苷、甲泼尼龙、顺铂、阿糖胞苷。
侵袭性淋巴瘤
B细胞侵袭性淋巴瘤包括原始B淋巴细胞淋巴瘤、原始免疫细胞淋巴瘤、套细胞淋巴瘤、弥漫性大B细胞淋巴瘤和 Burkit淋巴瘤等。T细胞侵袭性淋巴瘤包括原始T淋巴细胞淋巴瘤、血管免疫母细胞性T细胞淋巴瘤、间变性大细胞淋巴瘤和周围性T细胞淋巴瘤等。
侵袭性淋巴瘤不论分期均应以化疗为主,对化疗残留肿块、局部巨大肿块或中枢神经系统累及者,可行局部放疗扩大照射(25Gy)作为化疗的补充。
免疫调节剂来那度胺联合化疗;西达本胺为组蛋白去乙酰化酶抑制剂,治疗T细胞淋巴瘤;伊布替尼是BTK抑制剂。
全身广泛播散的淋巴瘤有白血病倾向或已转化成白血病的病人,可试用治疗淋巴细胞白血病的化疗方案。
难治复发者的挽救方案,可选择ICE(异环磷酰胺、卡铂、依托泊苷)、DHAP(地塞米松、卡铂、高剂量阿糖胞苷)、MINE(异环磷酰胺、米托葱醌、依托泊苷)、等方案进行挽救治疗。
霍奇金淋巴瘤
霍奇金淋巴瘤是一种相对少见但治愈率较高的恶性瘤,一般从原发部位向邻近淋巴结依次转移,是第一种用化疗能治愈的恶性肿瘤。治疗上主要采用化疗加放疗的综合治疗。化疗方案包括MOPP和ABVD。
MOPP,药物包括氮芥(M)、长春新碱(O)、丙卡巴肼(P)、泼尼松(P)。
ABVD,药物包括多柔比星(A)、博来霉素(B)、长春地辛(V)、达卡巴嗪(D)。
手术治疗主要适用于以下情况,首先尽量争取获得足够组织标本以明确病理诊断及分型,如肿块较小并未局限性病变,可将肿块完全切除,如肿块不能完全切除,应进行小切口活检术,不推荐肿瘤部分或大部切除术;其次对于小儿淋巴瘤出现肠套叠、完全性肠梗阻、肠穿孔、严重胃肠道出血等外科急腹症时考虑进行急诊手术;最后对于化疗3个疗程后仍存在稳定残留病灶时要考虑再次手术切除病灶同时进行病例评估,为进一步治疗提供依据。
霍奇金淋巴瘤
结节性淋巴细胞为主型
此型瘤多为ⅠA,预后多良好。ⅠA期可单纯淋巴结切除等待观察或累及野照射。
旱期(Ⅰ、Ⅱ期) 治疗:给予适量全身化疗,而放疗趋向于降低放疗的总剂量,缩小照射野的范围,化疗采用 ABVD方案。放疗根据不同选择不同的照射剂量。
晚期(Ⅲ期):6~8个周期化疗,化疗前有大块或化疗后肿瘤残存做放疗。ABVD 仍是首选治疗方案。
复发难治性治疗,首程放疗后复发可采取常规化疗;化疗抵抗或不能耐受化疗,再分期 为临床Ⅰ、Ⅱ期行放射治疗;常规化疗缓解后复发可行二线化疗疗或高剂量化疗及自体造血干细胞移植。
单克隆抗体
非霍奇金淋巴瘤大部分为B细胞性,90%表达CD20。HL的淋巴细胞为主型也高密度表达CD20。凡CD20阳性的B细胞淋巴瘤,均可用CD20单抗(利妥昔单抗)治疗。每一周期化疗前应用可明显提高惰性或侵袭性B细胞淋巴瘤的完全缓解率及无病生存时间。B细胞淋巴瘤在HSCT前用利妥昔单抗做体内净化,可以提高移植治疗的疗效。
干扰素
对蕈样肉芽肿等有部分缓解作用。
抗Hp的药物
胃MALT淋巴瘤经抗Hp治疗后部分病人症状改善,淋巴瘤消失。
CAR-T细胞免疫治疗
即嵌合抗原受体T细胞免疫疗法治疗复发性难治B细胞淋巴瘤取得疗效。
对于中、高度恶性或难治、易复发的淋巴瘤可考虑全身淋巴结放疗及大剂量联合化疗,结合异基因或自身造血干细胞移植。目前文献研究自身造血干细胞移植对弥漫性进展性淋巴瘤有较好的疗效,有25%的病例被治愈。
淋巴瘤的治疗已取得了很大进步,霍奇金淋巴瘤已成为化疗可治愈的肿瘤之一。有全身症状者较无全身症状者差;儿童及老年人的预后一般比中青年差;女性治疗的预后较男性好。
小儿霍奇金淋巴瘤可治愈。
霍奇金淋巴瘤年生存率Ⅰ期与Ⅱ期生存率在90% 上,Ⅳ期为31.9%。
小儿淋巴瘤患者要采用规律的化学治疗方案,一般至少治疗6个疗程,治疗结束后要进行全面评估,以后第一年每月随访一次,第二、三年每3个月随访1次。随访时要进行常规体格检查、血常规及相关影像学检查。
小儿淋巴瘤患者饮食上无需特殊注意,只需保证营养均衡,合理饮食即可。戒除不良饮食习惯,提高自身免疫力。
小儿淋巴瘤患者的护理主要从休息及体位护理、感染预防、出血护理等方面进行,以缓解病情、预防并发症为主要目的。
休息及体位护理
有呼吸困难、贫血、血小板少时,患儿卧床休息。出现气道梗阻、压迫呼吸等症状时根据瘤灶部位取半坐卧位、坐位或患侧卧位。骨骼受侵患儿用保护性护具固定。病情好转后逐渐增加活动量,注意安全,避免跌倒及磕碰。
感染预防护理
保护性隔离,室内清洁,空气流通。监测体温变化。观察口腔黏膜情况,出现口腔溃场时加强护理。保持会阴部清洁,排便后及睡前温水坐浴。卧床者加强皮肤护理,预防压疮。
出血护理
观察皮肤黏膜有无出血点,有无鼻腔、牙龈出血及内出血表现。每日用液状石蜡湿润鼻腔,以防止鼻黏膜干燥、出血。保持排便通畅。防止外伤。遵医瞩给予止血药、血小板。
小儿淋巴瘤的病因及发病机制目前尚不明确,目前并无有效的预防方法。但可避免诱发因素,提高自身免疫力为主。
小儿若出现不明原因的淋巴结肿大,均要及时寻找具体病因,积极进行诊治。尤其对于直系亲属患有淋巴瘤的患者,要格外引起重视,每年进行健康检查,及早发现,及早治疗。
预防感染,预防与淋巴瘤发生相关的EB病毒、人类T淋巴细胞、人类疱疹病毒、幽门螺杆菌感染等。
超重和肥胖的人群会增加患淋巴瘤的风险,因此应采取低脂饮食,避免高脂饮食,保持健康的体重。
参考文献
[1]黄欣,高子芬.儿童霍奇金淋巴瘤流行病学及病理学特点[J].中国小儿血液与肿瘤杂志.2014.19(03):117-119.
[2]葛均波,徐永健,王辰.内科学[M].第9版.北京:人民卫生出版社.2018.581-591.
[3]吴欣娟.中华医学百科全书2临床医学护理学[M].2016.上海科学技术出版社.2016.306.
[4]尹飞,岳少杰.临床儿科新理论和新技术[M].湖南科学技术出版社.2005.481-490.
