先天性消化道畸形
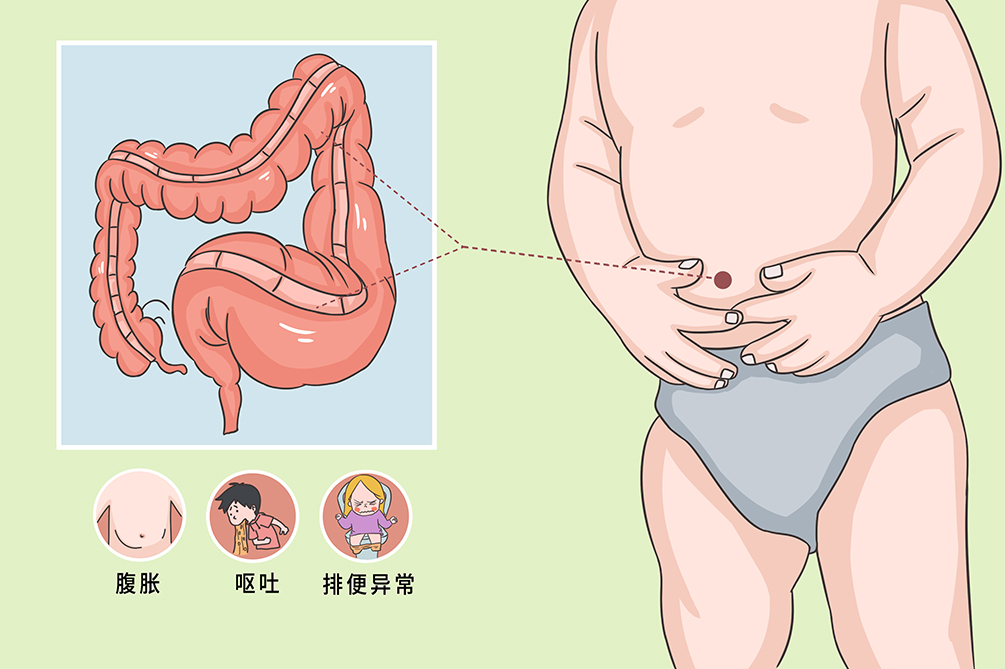
先天性消化道畸形是小儿外科常见的畸形之一,这种病的范围涉及食道至肛门的各个部位,与胚胎期器官、组织、神经发育异常停顿、终止有关。临床主要表现为呕吐、腹胀、排便异常等。经过治疗,一般都可以痊愈。然而许多内科疾病也会表现出同样的症状,因此很容易误诊而未能及时进行治疗,甚至出现严重的并发症进而危及生命。内科性的呕吐,腹胀一般症状较轻微,经对症治疗后较快恢复。
- 就诊科室:
- 儿科
- 是否医保:
- 是
- 英文名称:
- congenital digestive tract malformation
- 疾病别称:
- 消化系统畸形、消化系统异常、消化道畸形
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 肠梗阻、小肠结肠炎、肠穿孔、腹膜炎
- 治疗周期:
- 2~3周
- 临床症状:
- 呕吐、腹胀、排便异常
- 好发人群:
- 新生儿
- 鉴别诊断:
- 肺炎、消化不良
- 常用检查:
- 产前超声检查、体格检查、腹部X线检查
因为发生于消化道不同部位的消化系统畸形不同,所以病因也有所不同。但是总体来说,主要由胚胎期某种原因导致消化道、消化管发育障碍造成,好发于新生儿,妊娠期感染、妊娠期服用感冒药不规范、不良妊娠史、吸烟等也会诱发本病。
胚胎时期肠管憩室残留及肠管腔化障碍发育而成。
小儿肠道在胚胎时期发生旋转异常。
病变肠段肌间和黏膜下神经丛内神经节细胞缺如。
先天性消化道畸形与母亲妊娠期感染、有不良妊娠史、吸烟、有家族病史相关。另外,妊娠期服感冒药不规范或服用含伪麻黄碱、苯丙胺等血管收缩成分等的感冒药,母亲孕早期病毒感染也易诱发本病。
先天性消化道畸形发病率在各种先天性畸形中居于首位,以新生儿期发病率最高。
新生儿
由于在胚胎期的某些原因导致胎儿在母体形成的消化道、消化管的发育障碍。
消化系统畸形主要表现为呕吐、腹部膨胀、排便异常等消化道常见症状。经常伴有肠梗阻、小肠结肠炎、肠穿孔等并发症。
呕吐
宝宝在喂奶后呕吐,可能逐渐加重且变得频繁。呕吐物含有哺喂的水,奶或含有胆汁与粪汁。可能会造成患病儿消瘦,脱水,电解质紊乱。
腹胀
通常表现为上腹部或全腹部明显隆起膨胀,呕吐后部分可回缩。
排便异常
通常表现为不排粪便或仅排出少量白色黏液、油灰样物、灰绿色便、也可能会出现血便。
吸气后相应症状
吸气时张口、点头、胸廓凹陷、呻吟、口唇紫绀、情况严重者肤色青灰或苍白。出生后几分钟至数天内出现进行性呼吸困难。
肠梗阻
消化系统畸形可引起肠梗阻,其余为胎粪阻塞或其他原因引起的胎儿一过性肠梗阻。超声诊断的肠道梗阻中以小肠梗阻最为常见。
小肠结肠炎
该并发症主要由消化道畸形的一种类型,即先天性巨结肠引起,该病在小婴儿期常并发小肠结肠炎甚至肠穿孔,病情严重者可危及生命。
腹膜炎
腹膜炎是消化道畸形的远期并发症,消化道畸形导致肠穿孔后,肠内容物流出至腹腔,容易诱发腹膜炎。
如产前怀疑胎儿有消化系统畸形,婴儿出生后出现外科性呕吐、腹胀、排便不畅等情况,家长应及时前往医院儿科就诊,并做腹部X线检查等进行诊断,但要与消化不良、肺炎等进行鉴别。
产前诊断发现有羊水增多、扩张的食管盲端、异常扩张的胃泡、十二指肠梗阻、异常扩张的肠管、肠管疝入胸腔(膈疝)等情况时应该要尽早就医。
新生儿出现呕吐、腹胀、排便异常时应该要及早就医。
新生儿出现呼吸困难、大量呕吐、出现精神萎靡症状时要立即就医。
大多数患者优先考虑去小儿外科就诊。
什么时候开始发病的?
有没有喂食过奶水?
排便情况如何?有无异常?
母亲妊娠早期有没有病毒感染?有没有误服用过一些孕期不适合服用的药物?
妊娠是有没有羊水过多的情况?
患者主要表现有哪些症状?
出现各种症状的先后次序是否清楚?
产前超声检查
在多数情况下可以发现与肠梗阻有关的畸形或异常。孕期羊水增多或胃泡、十二指肠肠管影增大等,提示有上消化道梗阻,如十二指肠闭环或环状胰腺。
体格检查
通常情况下无肛很容易发现,腹股沟触及包块可能是腹股沟斜疝嵌闭,这些都是诊断的重要依据。
腹部x线检查
通过观察肠道的气体分布来判断具体病情情况。
造影
通过摄入含原子序数高的元素的物质,然后在欲诊断的体内部位摄取放射照片以供医学诊断,对于确定消化道梗阻的诊断很有必要。
钡灌肠
从肛门注入稀释钡剂然后再打入少量气体,全部结肠及盲肠显影可以用于检查大肠各种占位性病变,了解痉挛肠段的长度和排钡功能。
直肠测压
利用压力测定装置置人直肠内,令肛门收缩与放松,检查内外括约肌、盆底、直肠功能与协调情况。
随着产前诊断技术水平的提高,越来越多消化道畸形在产前就得以诊断。根据病史以及具体的临床表现,可以基本确定。但是为了明确诊断并了解病变位置和范围,相应辅助检查必不可少,综合检查情况以及临床表现来制定相应的治疗方法。
如食道闭锁超声诊断要点:腹腔内找不到胃泡的无回声区,闭锁部位较低时见闭锁上段囊性扩张,在颈前形成囊肿,内为液性暗区。
消化不良
新生儿消化不良主要为腹胀,阵发性哭吵或烦躁、食欲不振、恶心、呕吐奶汁、便秘及腹泻、粪便中有奶瓣等。虽有腹胀但肠鸣音正常,触诊腹部无痛苦表情,可单独或多种症状出现。因为症状表现与先天性消化道畸形十分相似,因此容易误诊。一般通过超声检查、X线检查可鉴别。
肺炎
新生儿肺炎是一种常见的新生儿疾病,主要发病于出生1周后,是造成新生儿死亡的主要原因。该病可发生于产前、产时和产后,而先天性消化道畸形则发生于孕妇妊娠早期以及生后。肺炎临床主要分为由吸入羊水,胎粪等异物导致的吸入性肺炎,以及由于细菌,病毒等病原体感染导致的感染性肺炎。而先天性消化道畸形多有羊水过多史或生后窒息史,因此生后均有吸入性肺炎,肺炎的严重程度是影响预后的重要因素。凡是新生儿生后口吐泡沫、流口水、喂水或吮奶后有呛咳、气急、发绀及呼吸困难、经口腔内分泌物吸出后症状好转者,应想到本病的可能。
消化道畸形主要的治疗方式为手术治疗,针对具体情况治疗的具体方法和周期也不同。可以预防性使用抗菌素,减少对患儿的损伤或扩张肠曲的细菌移位。
针对失水较多的脱水患儿,需要尽快进行液体复苏。
预防性使用抗菌素,减少对患儿的损伤或扩张肠曲的细菌移位。
根据病因的不同具体情况会有所变化。
食道闭锁
术前准备的目的是使患儿在最佳状态下进行手术,并防止影响手术疗效的吸入性肺炎发生。禁食,持续性双腔管吸引近端食道闭锁盲端防止唾液吸入,婴儿体位应保持头高位30~40度,右侧卧位以有利于胃的排空及降低经瘘管吸入胃酸的危险。如果因为早产,吸入性肺炎或其他畸形而必须延迟手术时,则需要经胃造瘘口减压,经胃造瘘管吸引能减少胃内容物经瘘管反流至气管支气管。如果患儿情况稳定,即可进行胸膜外修补食管并关闭食管气管瘘,偶因食管盲端之间距离过大而不能行一期吻合术时,作食道延伸术有利于下次手术作端端吻合术,或用结肠间置替代食道。
膈疝
手术要求将肠管回纳入腹腔,并且修复膈肌缺损。有些膈疝患儿存在难治性持续性肺动脉高压,对碱化疗法及呼吸支持无效可采用ECMO治疗。如产前B超诊断为先天性膈疝者,应该在具备ECMO的医疗中心分娩,具体手术治疗方案要十分慎重。
幽门肥厚性狭窄
手术治疗时将幽门环肌纵形切开,保留完整的黏膜,分开切开的肌纤维。术后患儿通常几天后就能正常喂养。幽门肥厚性狭窄可引起几乎完全性胃出口梗阻。幽门肥厚在出生时极少,但在生后4~6周进展迅速,这时上消化道梗阻症状开始出现。生后1月出现无胆汁的喷射性呕吐。上腹部见到左向右的胃蠕动波。延迟诊断可导致反复呕吐、脱水、体重不增、代谢性低氯性碱中毒。
膈疝
肺发育不良婴儿应该在出生后立即气管插管维持通气,因为面罩通气可导致突入胸腔内肠腔充气而影响呼吸。持续性双腔鼻胃管吸引能防止吞入空气进入消化道而引起肺的进一步受压。如必要,用维库溴铵和巴夫龙麻醉可以辅助通气和防止吞入空气。
先天性肠梗阻
新生儿先天性肠梗阻表现为生后1~2天内出现腹胀和呕吐。急诊处理应首先给予持续性鼻胃管吸引预防呕吐,呕吐可能导致吸入性肺炎或者因呼吸窘迫导致腹胀进一步加剧,随后再送至医疗中心进行外科手术。其他重要措施包括保持体温,静脉补充10%的葡萄糖,电解质以防止低血糖,预防和控制酸中毒,感染,这样才能使新生儿达到手术的最佳状态。一个存在某一系统畸形的新生儿应该认真检查有无其他系统的畸形,尤其是中枢神经系统,心脏以及肾脏。
消化道高位梗阻
临床诊断有羊水过多时,需考虑高位消化道梗阻(食道,胃,十二指肠及空肠)。因为胎儿吞咽羊水障碍可产生羊水过多。患儿出生后需立即插鼻胃管,如胃内容物超过30ml,尤其呈胆汁性时,即支持上消化道梗阻的诊断。需要手术治疗。若鼻胃管不能插入胃内,则提示食道闭锁可能。
绝大部分的消化系统畸形均能通过外科手术得以很好救治,预后情况良好,不影响日常生活。一般不会影响自然寿命。
消化系统畸形能治愈,而且对以后生活影响不大。
消化系统畸形均患者治疗后,一般不会影响自然寿命。
消化系统畸形的患者需要三个月后复诊。
消化系统畸形的饮食具体情况要视手术后医嘱进行合理喂养。合理营养膳食,多观察患儿的身体情况,还在哺乳期的母亲要注意饮食的清淡与营养。
多喝牛奶,牛奶中含有丰富的钙质和微量元素,可以帮助身体恢复。
适当补充鸡蛋,鸡蛋是营养价值极高的食品,蛋类的蛋白质可为人体提供必需的氨基酸,其构成比例非常适合人体需要。蛋中的脂肪,绝大部分在蛋黄内,且分散成细小颗粒,极易被吸收,且含有丰富的卵磷脂。
哺乳期母亲要注意饮食清淡,忌食用辛辣刺激的食物,以免对宝宝造成刺激。
消化系统畸形患儿,日常护理应注意消毒、保暖,注意观察病情变化,以免对患儿造成二次伤害。家长细心观察记录患儿的病情程度,以便于病情诊断评估。
孕妇要注意孕期保健,最大程度避免病毒感染。
对待患儿要注意保暖,新生儿体温中枢并未发育成熟,对外界温度反应极为敏感,注意患儿保暖,注意喂养方式。
新生儿要保持呼吸道通畅,防止吸入性肺炎。
要注意纠正水电解质紊乱,避免酸碱失衡。
亲属接触患儿前应该注意洗手消毒,术后不要触碰患儿的伤口,保持室内通风。
家长注意观察病情变化,细心观察记录患儿呕吐的性质、排泄情况、腹胀程度等,以便于病情诊断评估。
消化系统畸形与母孕期感染、服感冒药、不良妊娠史、吸烟、家族病史等相关,因此在妊娠期间要注意环境的卫生以及母婴的健康,及时检查。
可在孕期通过B超进行检查。当怀孕24周前后做系统B超是最重要的一次B超。
要尽量避免妊娠期病毒感染。
在母亲怀孕时应当避免服用含伪麻黄碱、苯丙胺等血管收缩成分的感冒药。
在母亲怀孕时不要接触香烟,家庭当中其他吸烟的人也要避免产生二手烟。
孕妇要定期做产前检查。
参考文献
[1]陈孝正,王建平.外科学(第8版)[M].北京:人民卫生出版社,2013:410-412.
[2]李德渊,陈娟,陈大鹏.新生儿先天性消化道畸形64例临床分析[J].中国新生儿科杂志,2006(1):34-35.
[3]曾淑珍,牟一坤,方爱姿等.先天性消化道畸形危险因素分析[J].广东医学,2006,27(4):521-522.
[4]冯婕.新生儿先天性消化道畸形的护理[J].中国实用医药,2016(4):207-208.
