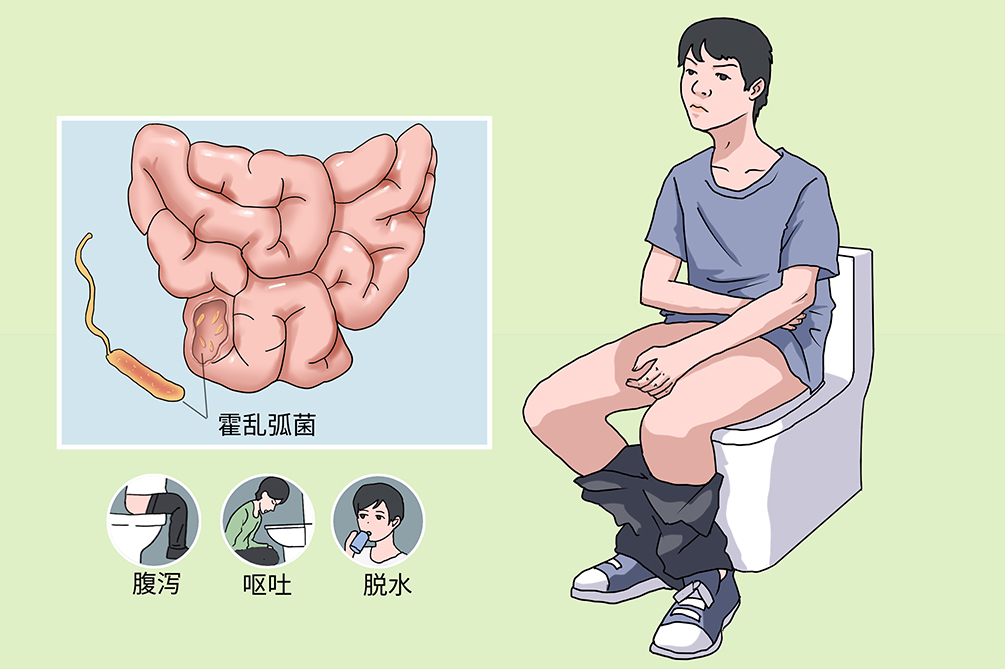
霍乱是由霍乱弧菌(一种革兰染色阴性杆菌,其产生的霍乱肠毒素是产生霍乱症状的关键物质)引起的烈性肠道传染病,发病及传播快,是亚洲、非洲、拉丁美洲等地区腹泻的重要原因,属国际检疫传染病,在我国霍乱属于甲类传染病。典型的临床表现为急性起病,剧烈的腹泻、呕吐,以及由此引起的脱水、肌肉痉挛,严重者导致循环衰竭和急性肾衰竭。霍乱患者应按甲类传染病进行严格隔离,同时及时补液、辅以抗菌和对症治疗,若治疗不及时重症患者死亡风险高。目前霍乱疫苗主要用于保护地方性流行区的高危人群。
- 就诊科室:
- 肠道门诊、感染科、消化内科
- 是否医保:
- 是
- 英文名称:
- Cholera
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 低钾血症、低血糖、急性肾衰竭、急性肺水肿、心力衰竭、酸中毒
- 治疗周期:
- 一般需要1~7天,患者病情严重程度不同,治疗时间有所不同
- 临床症状:
- 剧烈腹泻、“米泔水”样便、呕吐、皮肤黏膜干燥、肌肉痉挛
- 好发人群:
- 人群普遍易感,卫生条件差者及胃酸缺乏者尤甚
- 常用药物:
- 多西环素、诺氟沙星、环丙沙星
- 常用检查:
- 血常规及生化检查、粪便常规、粪便涂片染色、动力试验和制动试验、血清免疫学检查

霍乱由O1型或O139型产毒霍乱弧菌引起,通过污染的水和食物传染,主要传染源为患者和带菌者。机体发病取决于自身免疫力、弧菌的入侵数量和致病力。人体在胃酸分泌减少的情况下,食入霍乱弧菌的数量超过10^8~10^9均可引起发病。霍乱弧菌经胃抵达肠道后,定居人类肠道中,并不侵入黏膜下层,在小肠碱性环境中大量繁殖,产生霍乱肠毒素,引起发病。
通过水传染
产毒O1型或O139型产毒霍乱弧菌是可以在淡水和微咸水中独立生存的细菌,通常与桡足类或其他浮游动物、甲壳类动物和水生植物有关。霍乱感染大部分情况下是由于饮用了含有霍乱弧菌或感染患者粪便污染的水。
通过海鲜污染
其他常见的传播媒介包括受污染的鱼和贝类,或O139型产毒霍乱弧菌可以通过污染的鱼、虾等海产品引起传播。
霍乱在人群中流行已达两个多世纪,自1817年以来霍乱发生了七次世界性大流行,目前认为第六次大流行与古典生物型霍乱弧菌有关,第七次大流行则与埃尔托生物型霍乱弧菌为主,1992年在印度、孟加拉等地发生的霍乱爆发流行是由新血清群O139霍乱弧菌所引起。霍乱的流行特点主要为地区分布(我国一般多以沿海一带为主,特别是江河入海口附近的江河两岸及水网地带)、季节分布(霍乱在各地的流行季节与当地的自然地理条件如气温、雨量等密切相关,我国绝大多数地区的发病季节一般为夏、秋季,以7~10月为多)和人群分布(不同年龄和性别的发病率无本质差异,不同职业发病率有一定差别,如渔民、船民等发病较多)。
被霍乱弧菌污染的水源和食物可引起霍乱爆发流行,日常生活接触和苍蝇也可引起间接传播。此外,弧菌能通过污染鱼、虾等海产品引起传播。
人群易感性
人群对霍乱弧菌普遍易感,卫生条件差者及胃酸缺乏者尤甚,病后可获得一定的免疫力,能产生抗菌抗体和抗肠毒素抗体,但也可再感染,极少通过接触感染的衣物间接传染。
霍乱的典型病程分为三期,即泻吐期、脱水期、恢复期或反应期,主要表现为急剧腹泻和呕吐,一般无发热,多数不伴腹痛,以及因频繁泻吐引起的脱水症状可并发急性肾衰竭、急性肺水肿等疾病。
泻吐期
腹泻
常为首发症状,无痛性剧烈腹泻,不伴有里急后重,粪便性状由泥浆样或水样含粪质,见黏液,速转为米泔样水便或洗肉水样血便,无粪质,便次逐增,每日数次至十余次,重则从肛门直流而出,每次便量超过1000ml,无类臭,稍有鱼腥味。O139群霍乱的患者发热、腹痛比较常见,可并发菌血症等肠道外症状。
呕吐
发生在腹泻之后,多不伴恶心,呈喷射性呕吐。呕吐物初为胃内容物,后为水样,严重者可呕吐”米泔水”样液体,与类便性质相似。轻者可无呕吐。
脱水期
频繁吐泻导致机体大量丢失水分和电解质,内环境紊乱,甚至发生循环衰竭。本期持续时间为数小时至2~3天,治疗是否及时和正确是缩短本期病程的关键。
恢复期或反应期
腹泻停止,脱水纠正后多数患者症状消失,体温、脉搏、血压恢复正常,尿量增加,体力逐步恢复。有约1/3病例由于血液循环的改善,残留于肠腔的内毒素被吸收进入血流,可引起轻重不一的发热,一般患者体温高达38~39℃,持续1~3日后自行消退,尤以儿童多见。
随着病情的发展患者出现电解质紊乱和代谢性酸中毒,严重者出现循环衰竭、急性肾衰竭,表现为:
肌肉痉挛
由于急剧泻吐使得钠盐大量丢失导致低钠,可引起腓肠肌和腹直肌痉挛疼痛。
低血钾
频繁的腹泻使钾盐大量丧失引起肌张力减低、腱反射消失、鼓肠甚至心律失常。
尿毒症、酸中毒
表现为呼吸增快,还可有意识障碍,如嗜睡、感觉迟钝甚至昏迷。
循环衰竭
严重失水导致低血容量性休克,出现四肢厥冷、脉搏细速、血压下降或不能测出,进而出现意识障碍,开始为烦躁不安进而出现呆滞、嗜睡甚至昏迷。
急性肾衰竭
发病初期因脱水可出现肾前性少尿,此时若及时补液可不发生肾衰竭。如若得不到及时的纠正,肾脏供血不足、肾小管缺血性坏死将出现氮质血症,严重者可因尿毒症而死亡。
急性肺水肿
因脱水而出现代谢性酸中毒导致肺循环高压,肺循环高压可因补充大量不含碱的盐水而加重。
如若普通人群出现急剧腹泻、呕吐,尤其患者有不洁饮食史或生活在霍乱好发地区应及时至医院就诊并明确诊断,以免造成严重后果,注意与细菌性食物中毒、急性细菌性痢疾、大肠埃希菌性肠炎、病毒性肠炎相鉴别。
普通人群有急剧腹泻、呕吐等症状,护理霍乱患者时曾经接触过其排泄物或有不洁饮食史的人群应尽早到医院就诊。
普通人群突然出现急剧、泻吐等症状应至消化内科就诊。如若患者自己能够明确自身不洁饮食史、霍乱好发区生活史或霍乱患者排泄物接触史,应直接前往肠道门诊或传染科。
是否接触过霍乱患者,是否有过不洁饮食?
目前都有什么症状?(如腹泻、米泔水样便、呕吐等)
是否有以下症状?(如腹痛、发热、少尿、肌肉痉挛等症状)
既往有无其他的病史?
是否服用过什么药物?
血常规及生化检查
红细胞计数和白细胞计数升高,尿素氮、肌酐升高,碳酸氢离子下降提示失水引起的血液浓缩。
粪便常规
可见黏液和少许红细胞、白细胞,可用于排除其他的消化道感染性疾病,如阿米巴痢疾等。
粪便涂片染色
粪便涂片并做革兰染色,显微镜下可见革兰染色阴性的弧菌呈鱼群样排列。
动力试验和制动试验
将新鲜粪便做悬滴或暗视野显微镜检,可见穿梭状运动的弧菌即为动力试验阳性。随后加一滴O1群抗血清,若细菌停止运动提示标本中有O1群霍乱弧菌,若细菌仍活动再加一滴O139抗血清,细菌活动消失则证明为O139霍乱弧菌。
增菌后分离培养
所有怀疑霍乱患者的粪便除了做显微镜检外,均应进行增菌后分离培养。
血清免疫学检查
感染霍乱弧菌后机体能产生抗菌抗体和抗肠毒素抗体。血清免疫学检查主要用于流行病学追溯诊断和粪便培养阴性的可疑患者的诊断,在发病第1~3日及第10~15日各取一份血清作血清凝集试验,若第二份血清的抗体效价比第一份增高4倍或4倍以上,有诊断参考价值。
霍乱弧菌快速辅助检测
目前使用较多的是霍乱弧菌胶体金快速检测法,主要检测O1群和O139群霍乱弧菌抗原成分,操作简单。但在轻型病例及带菌者调查中存在漏检的可能。
诊断原则
依据患者的流行病学、临床表现及实验室检查结果进行综合判断。
疑似霍乱诊断标准
凡有典型临床症状,如剧烈腹泻、水样便(黄水样、清水样、米泔样或血水样),伴有呕吐,迅速出现严重脱水、循环衰竭及肌肉痉挛(特别是腓肠肌)的首发病例,在病原学检查尚未肯定前。
霍乱流行期间有明确接触史(如同餐、同住或护理者等),并发生泻吐症状而无其他原因可查者。
具有上述项目之一者诊断为疑似霍乱。
确定诊断标准
凡有腹泻症状,粪便培养O1群或O139群霍乱弧菌阳性。
霍乱流行期间的疫区内凡有霍乱典型症状,粪便培养O1群和O139群霍乱弧菌阴性,但无其他原因可查者。
在流行期间的疫区内有腹泻症状,作双份血清抗体效价测定,如血清凝集试验呈4倍以上或杀弧菌抗体测定呈8倍以上增长者。
在疫源检查中,首次粪便培养检出O1群或O139群霍乱弧菌前、后各五天内有腹泻症状者。
细菌性食物中毒
主要病原菌包括副溶血性弧菌、葡萄球菌等,这些细菌在食物中产生肠毒素,人在进食污染的食物后发病。此病急骤,有食用海(水)产品或不洁食物史,潜伏期短,常先吐后泻,排便前往往有阵发性腹部剧痛,粪便为黄色水样便,偶带脓血。患者粪便、呕吐物或可疑食物可检出相应的病原菌。根据病原菌可鉴别霍乱与细菌性食物中毒。
急性细菌性痢疾
由志贺菌侵袭肠黏膜,引起肠黏膜炎症及溃疡。临床表现主要特征为发热、腹痛、腹泻、里急后重、黏液脓血便、有全身中毒症状。可出现高热,儿童患者早期出现烦躁、谵妄、惊厥等。粪便或肛拭子等标本中检出志贺菌可确诊。根据病原菌可鉴别霍乱与细菌性食物中毒。
病毒性肠炎
常见病原体为人轮状病毒,好发于婴幼儿,多见于秋、冬季,可呈流行性。部分患者同时伴有上呼吸道感染症状及发热,中毒症状轻,常为自限性。临床表现与轻型霍乱相似,但粪便培养霍乱弧菌呈阴性,轮状病毒检查阳性。
霍乱患者传染性强应严格单独隔离,并对患者的排泄物、呕吐物进行严格消毒,一般需要1~7天,治疗过程中应及时补液,同时辅以抗菌和对症治疗促进患者症状缓解,防治并发症带来的各种危害。
严格隔离
霍乱患者应按甲类传染病进行严格隔离、及时上报疫情。确诊患者和疑似病例应分别隔离,患者排泄物彻底消毒。症状消失6天后,粪便弧菌连续三次阴性可解除隔离。
对症治疗
重症患者补足液体后血压仍较低者,可加用肾上腺皮质激素及血管活性药物以稳定血压。出现急性肺水肿及心力衰竭时应暂停输液,给予镇静剂、利尿剂及强心剂,严重低钾血症者静脉补钾。急性肾功能衰竭者应纠正酸中毒及电解质紊乱。
补液疗法
补充液体和电解质是治疗霍乱的关键。补液疗法分为口服补液和静脉补液。
口服补液
适用于轻、中、重度脱水患者。现代医学倡导口服补液治疗霍乱,即轻度脱水患者以口服补液为主,中、重度脱水患者或呕吐剧烈不能口服补液的患者进行静脉补液,病情稳定、脱水程度减轻、呕吐停止后尽快开始口服补液,因为口服补液能减少中、重度脱水患者的静脉补液量,从而减少静脉输液的不良反应及医源性电解质紊乱,这对年老体弱的患者、心肺功能不良的患者以及需要及时补充水的患者尤其为重要。
静脉补液
适合于重度脱水、不能口服的中度脱水及极少数轻度脱水患者。补液原则是早期、迅速、足量、先盐后糖、先快后慢、纠酸补钙、见尿补钾,对老人、婴幼儿及心肺功能不全的患者补液不可过快,边补边观察治疗反应。
应用抗菌药物的目的是缩短病程、减少腹泻次数和迅速从粪便中清除病原菌。
多西环素
多西环素是四环素类药物可用于治疗霍乱,但8岁以下小儿、孕妇及哺乳期妇女、对多西环素或其他四环素类药过敏者禁用。
诺氟沙星
诺氟沙星属于奎诺酮类药物,为广谱杀菌药,抗菌作用强,对格兰染色阴性菌极为有效。
环丙沙星
环丙沙星是第3代喹诺酮类杀菌作用较强的药物,对霍乱弧菌有较强的抗菌作用。
本病无需手术治疗。
对症治疗
重症患者补足液体酸中毒纠正后,血压仍较低者,可加用肾上腺皮质激素及血管活性药物。注意发现急性肺水肿和心力衰竭的临床表现时,应调整输液速度,给予镇静剂、利尿剂及强心剂,可应用地塞米松或氢化可的松,静脉滴注。严重低钾血症者应静脉滴注氯化钾治疗,浓度不能超过0.3%。对急性肾衰竭者应纠正酸中毒及电解质紊乱,如出现高血容量、高血钾、严重酸中毒,必要时可采用透析治疗。氯丙嗪和小檗碱(黄连素)有抗肠毒素作用,目前认为氯丙嗪能抑制上皮细胞腺苷酸环化酶的活性,而小檗碱能抗菌及抑制霍乱肠毒素的毒性作用,临床应用可减轻腹泻。
霍乱的预后与患者所感染霍乱弧菌的生物型、临床病情轻重、治疗是否及时和正确有关,一般可治愈并不会影响自然寿命,霍乱患者出院后应半月复查电解质。
霍乱患者一般能治愈,但应及时治疗。
霍乱患者治愈后一般不会影响自然寿命,重症患者若治疗不及时易危及生命。
霍乱患者出院后应半月复查电解质,防止出现电解质紊乱。有糖尿病的霍乱患者应在家增加血糖监测次数,防止低血糖发生。
霍乱患者的饮食调理旨在促进患者症状减轻并消退、帮助患者恢复体能,均衡分配各种营养物质,宜选择低脂流质、高维生素、高营养、高热量食物,不宜吃油炸、辛辣的食物及各种肉类和奶类。
霍乱患者严重泻吐期应该暂停饮食,待症状逐渐好转后可酌情进食,宜选择低脂流质、高维生素、高营养、高热量食物,比如蒸鸡蛋羹、蛋花汤。
霍乱患者一定要多喝水,最好是温开水。腹泻的患者都会有脱水的症状,可以在水中加点盐以补充丢失的电解质。
霍乱患者在治疗期间不建议吃油炸、辛辣的食物及各种肉类和奶类,此时肠道不能消化这些物质。
指导霍乱患者养成良好的个人卫生习惯,帮助患者保持环境清洁,同时给予患者心理健康指导,解除患者内心恐惧和孤独,尽量给患者营造舒适、安静的休息环境,帮助患者恢复体能。霍乱患者发病期应该严格隔离并进行病情监测,至症状消失6天后粪便弧菌连续三次阴性方可解除隔离。
卫生指导:注意饮水、饮食卫生,不吃不洁饮食,严禁喝生水,保持环境清洁,避免与苍蝇、蚊子等传播媒介接触,保持手部清洁。
休息、活动指导:霍乱患者因泻吐频繁、体力消耗大,应为患者营造一个舒适、安静的休息环境,有利于患者安心静养,促进恢复健康。
消毒:霍乱患者用过的物品和排泄物要进行严格消毒,以防交叉感染。
与霍乱患者密切接触者应观察排便情况,呕吐、腹泻严重患者应密切监测体温、脉搏、心率,增加饮水量,防止脱水导致低血压。
存在肾功能不全的患者应严密监测尿量,防止因腹泻导致的脱水进一步加重肾功能损害。
霍乱应需要严格隔离,易使患者产生焦虑、恐惧、孤独等心理,应给予患者足够的鼓励和关心,帮助患者恢复最佳心态。
霍乱患者发病期应该严格隔离,至症状消失6天后粪便弧菌连续三次阴性为止,同时应该密切观察患者病情变化以便跟进相应的治疗,切记霍乱常见的并发症,如循环衰竭、急性肾衰竭等大都是由医疗或护理不当所引起。
预防霍乱主要在于控制传染源、切断传播途径、提高人群免疫力三点,对于公众为了预防感染霍乱,除了应避免与霍乱患者接触外,更重要的是要加强自身卫生意识、保持健康生活方式、提高免疫力。
提高卫生意识,勤洗手,保持手部清洁,不吃生食、不饮生水,生、熟食物分开。
提高自身免疫力,改善生活习惯,如早睡早起,多吃蔬菜、水果,吃营养丰富的食物。
尽量吃全熟、热的食物,避免食用生鱼片以及未烹制熟的海鲜。
只喝安全的水以及用安全的水刷牙,不喝生水。
可口服霍乱疫苗,预防口服霍乱的有效率可达到90%。
增加饮水消毒及饮食管理,建立良好的卫生措施。
警惕乳制品,如未经消毒的牛奶等。
4045点赞
参考文献
[1]李兰娟,任红.传染病学[M].第8版.北京:人民卫生出版社,2013:171-178.
[2]李兰娟,任红.传染病学[M].第9版.北京:人民卫生出版社,2018:174-182.
