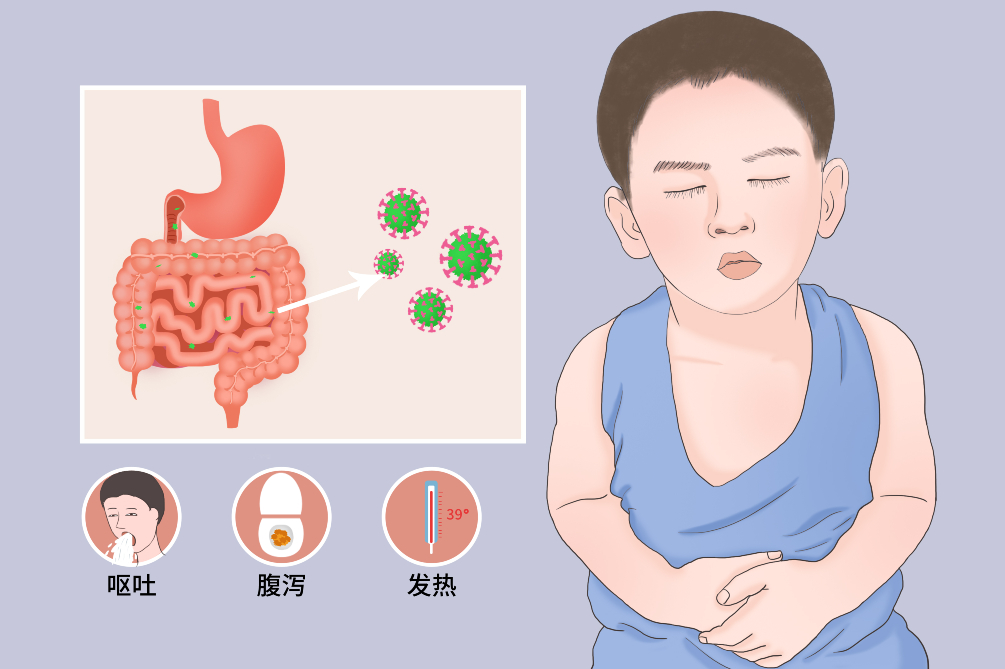
轮状病毒性肠炎是由轮状病毒感染引起的急性消化道传染病。发病高峰在秋季,故名秋季腹泻。常表现为发热、腹泻、呕吐等症状,严重者可出现惊厥、电解质紊乱的表现。纠正水、电解质及酸中毒为其主要对症治疗。一般为自限性疾病,自然病程为3~8天。
- 就诊科室:
- 儿科
- 是否医保:
- 是
- 英文名称:
- Rotavirus gastroenteritis,RVGE
- 疾病别称:
- 秋季腹泻
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 低钾血症、呼吸道感染、脑炎
- 治疗周期:
- 3~8天
- 临床症状:
- 呕吐、非血性腹泻、发热
- 好发人群:
- 5岁以下儿童
- 常用药物:
- 补液盐、锌补充剂、蒙脱石散
- 常用检查:
- 便常规检查、病毒特异性抗原检查、粪便病毒核酸检查
婴幼儿轮状病毒性肠炎
潜伏期1~3天,通常表现为胃肠炎,再次感染者大多病情轻或无症状。多起病急,伴恶心呕吐、腹泻、厌食或腹部不适等症状。多数先吐后泻,粪便多为水样或黄绿色稀便,无黏液及脓血。
成人轮状病毒性肠炎
潜伏期1~3天,可表现为米汤样粪便,无里急后重,可伴有肌痛、头痛、低热和发冷。
轮状病毒性肠炎主要由于轮状病毒感染导致,婴幼儿急性胃肠炎80%~90%是由A组人轮状病毒引起。
轮状病毒感染
其是导致轮状病毒性肠炎的原因,轮状病毒感染宿主细胞,可以抑制宿主细胞的基因表达,使宿主细胞死亡从而致病。并可诱导促炎细胞因子的分泌和焦磷酸化,增加血管通透性,诱导淋巴细胞浸润,释放炎性介质,诱发炎症,引起肠上皮细胞坏死,从而导致腹泻、呕吐、发热等症状出现。人感染轮状病毒后病情的轻重,主要取决于感染病毒株的毒力和机体的免疫力。
轮状病毒性肠炎全年发病,在我国呈明显的季节性发病特征,以冬季检出率最高(39.4%),其次为秋季(26.7%),10月到次年2月是主要流行季节,夏季的检出率相对较低,但在全年发病中仍占9.9%的比例。轮状病毒在我国不同地区间的检出率差异也有统计学意义,南部和中部地区检出率最高,暖温带检出率较高原寒带高。5岁以下儿童因轮状病毒性肠炎住院病例要显著多于门诊病例。约90%发生在2岁以下儿童,其中6~24个月龄的患者发病率最高。
轮状病毒性肠炎主要通过粪-口途径传播,也可通过人-人接触传播,虽然推测空气飞沫也是可能的传播途径,但尚未得到证实。手、污染物、污染的食品和水都可以作为轮状病毒传播的载体。轮状病毒在饮用水和生活用水可存活数日至数周,在人类双手上存活至少4小时。由于轮状病毒感染传播途径多样,传播性强,即使安全水供应和良好的公共卫生条件,都不能有效阻断其在易感人群中传播。
人群普遍易感,我国5岁以下儿童多见,其中6~24个月龄婴幼儿最为常见。
轮状病毒性肠炎的临床典型症状包括呕吐、腹泻、发热。严重者可出现高渗性脱水、惊厥及电解质紊乱,轮状病毒可反复感染,但是临床症状通常随着感染的次数逐渐减轻。
婴幼儿潜伏期1~3天,通常表现为胃肠炎,再次感染者大多病情轻或无症状。多起病急,伴恶心、呕吐、腹泻、厌食或腹部不适等症状。多数先吐后泻,粪便多为水样或黄绿色稀便,无黏液及脓血。成人轮状病毒胃肠炎潜伏期1~3天,可表现为米汤样粪便,无里急后重,可伴有肌痛、头痛、低热和发冷。腹泻每天10余次,重者可达数十次,严重病例可出现脱水、酸中毒、电解质紊乱。
部分患者早期可出现呼吸道症状,可伴有腹痛,腹胀等症状。严重者可出现高渗性脱水,可伴有低钠、低钾血症等电解质紊乱的表现及代偿性代谢性酸中毒等症状。
脑炎
由于婴幼儿血脑屏障发育不完善,轮状病毒容易入侵神经系统,造成脑炎,可出现惊厥等症状。
呼吸道感染
轮状病毒可入侵患儿的终末支气管和肺泡上皮细胞,造成呼吸系统感染,可出现咳嗽、流涕等上呼吸道感染症状。
低钾血症
患者严重腹泻时,常伴有电解质紊乱,最多见为低钾血症,需及时补钾治疗。
肠套叠
部分患者可出现肠套叠的表现,如呕吐、阵发性的痉挛腹痛、血便,患者腹部可以触及香肠状硬块。
目前尚无特效的抗轮状病毒治疗措施。根据不同的临床表现和实验室检查,以口服补液盐或静脉补液,纠正脱水和电解质紊乱和酸碱失衡为主。其他治疗措施包括饮食疗法、补锌治疗和并发症的处置。
轮状病毒性肠炎多数病情轻,病程短,为自限性,可于家庭观察并给以口服补液盐或饮食调理。
对于腹泻、发热、呕吐症状明显患者,或患者精神萎靡、出现其他并发症的情况,需及时就医。
若患者出现呼吸困难,胸闷、心跳加速,甚至昏迷等症状,需立即就医。
大多患者优先考虑去儿科就诊。
若患者出现其他严重不适反应或并发症,如心肌损害、惊厥等,可到相应科室就诊,如心内科、神经内科等。
因为什么来就诊的?
目前都有什么症状?(如腹泻、呕吐、发热等)
是否有以下症状?(如乏力、惊厥、腹痛等症状)
近期饮食、睡眠情况如何?
近期密切接触者是否有人出现类似症状?
血常规
白细胞总数多为正常,少数略微增多,细胞分类中可有淋巴细胞增加。
便常规
黄色水样稀便,无黏液脓血,镜检多无异常。
粪便中轮状病毒抗原
临床实验室通常采用酶联免疫吸附试验法、乳胶颗粒凝集试验,结果为阳性者即可确诊。
病毒核酸检测
逆转录聚合酶链反应测病毒核酸普遍用于公共卫生实验室,其敏感度和特异度高,而且可对病毒进行基因分型,通常用于流行病学调查以及疫苗研究。
轮状病毒的血清抗体检测
采用EIA等免疫学方法检测患者血清中的特异性抗体。如发病急性期与恢复期双份血清的抗体效价呈四倍增高,则具有诊断意义。
轮状病毒性肠炎诊断主要依据流行病学资料、临床表现和实验室检查进行诊断。秋冬季的婴幼儿急性起病,大便黄色水样,应首先考虑本病的可能性,确诊需要免疫电镜粪便中发现轮状病毒、病毒抗原或病毒核酸阳性。
细菌性痢疾
大便以黏液血便多见,量少,伴腹痛及里急后重感,全身中毒症状重,据此可与轮状病毒性肠炎鉴别。
阿米巴痢疾
大便多为果酱样,量多,有腥臭味,便常规可检出阿米巴滋养体感染,据此可与轮状病毒性肠炎鉴别。
诺如病毒性胃肠炎
潜伏期24~48小时,为腹泻、腹痛、恶心呕吐为主要表现,一般持续1~3天自愈,据此可与轮状病毒性肠炎鉴别。
轮状病毒性肠炎患者给予饮食疗法、口服补液盐或静脉补液纠正脱水、锌补充剂、胃肠黏膜保护剂和微生态制剂等进行对症治疗。
补液疗法
口服补液
口服补液盐是针对急性感染性腹泻有效,且性价比较高的支持性治疗手段,用于预防脱水和轻中度脱水,常见的是口服补液盐和低渗口服补液盐。
静脉输液
重度脱水和新生儿中重度腹泻患儿均推荐静脉补液。重度脱水或休克需液体复苏时,应用含碱的糖盐混合溶液。
鼻饲管补液
推荐应用于无静脉条件、无法口服摄入或精神正常,但状态较弱的中度脱水患儿。
口服补锌治疗
世界卫生组织指出,锌补充剂可以降低腹泻的持续时间和严重程度,减少腹泻的复发。推荐给6月龄到5岁的儿童给予锌补充剂,生活在缺锌地区和营养不良的儿童为主要获益对象。
其他辅助、对症和支持疗法
益生菌可以减少病程严重程度和持续时间,对病毒导致的水样腹泻具有显著效果。推荐在疾病早期给予益生菌治疗。适当选取胃肠黏膜保护剂,蒙脱石散可缩短腹泻病程,减少排便量,提高治愈率。必要时使用退热药,如患儿有肠道内外并发症,酌情对症支持治疗。
本病无手术治疗,以药物对症治疗为主。
轮状病毒性肠炎为自限性疾病,多数预后良好。婴幼儿感染者病情一般较重,病死率高。
病情轻者可以治愈,严重者有一定死亡率。
轮状病毒性肠炎患者如果护理得当,治疗及时,一般不会影响自然寿命。
根据患者的年龄和饮食习惯,补液治疗后4~6h尽快恢复饮食,可以缓解感染所致胃肠道上皮通透性的改变,缩短疾病病程,改善患者营养状况。
忌吃油炸、油煎食物,以免影响肠道吸收功能。
不推荐高浓度单糖饮食,包括碳酸饮料、果冻、罐装果汁、甜点和其他含糖饮料以及高脂肪食物。
母乳喂养婴儿应该继续按需喂养。配方奶粉喂养的婴儿应在补充足够水分,以满足能量和营养的前提下,选择无乳糖或低乳糖配方奶粉继续喂养。
对于年龄稍长的儿童,饮食不受限制,包括谷物、肉类、酸奶、水果和蔬菜。主要目的是保证足够的能量摄入。
轮状病毒性肠炎是感染性疾病,应促进患者症状减轻并消退,保证愉悦心情,调整饮食结构,注意清洁卫生,避免交叉感染。
口服用药
了解各类补液、对症治疗药物的作用、剂量、用法、不良反应和注意事项,正确服用药物。
注意隔离
儿童感染轮状病毒后1~3天即有大量病毒从大便中排出,最长可达6天。所以需要将患儿与其他儿童进行隔离。
日常清洁
注意患儿腹泻后肛周皮肤清洁,以及处理粪便后及时清洗双手,避免交叉感染。
对于婴幼儿,病情可能发展较快,注意病情变化,可暂停辅食,继续母乳喂养或喂稀释牛奶。
轮状病毒性肠炎属于传染性疾病,预防主要包括隔离病人,饭前便后洗手,不吃未经清洗和腐败变质的食物。口服轮状病毒疫苗被认为是最有效而且简单易行的方法,接种对象主要为6个月至5岁婴幼儿,提倡母乳喂养等。
切断传播途径
加强饮食、饮水及个人卫生,做好患者粪便的消毒工作,防止饮用水源和食物被污染。
保护易感人群
接种免疫轮状病毒的疫苗已可在临床应用。在流行期间,对高危人群和易感人群采用被动免疫的方法,也具有一定的预防作用。人乳在一定程度上可以有保护作用。提倡母乳喂养,以降低幼儿轮状病毒性肠炎的发病率和减少重症病例的比例。
管理传染源
应早期发现患者及隔离患者。对密切接触者及疑诊患者实行严密的观察。
4965点赞
参考文献
[1]曾玫.儿童轮状病毒胃肠炎预防诊疗专家共识(2020年版)[J].中华预防医学杂志,2020(54):392-405.
[2]王亚瑞.轮状病毒感染机制研究进展[J].中国临床药理学杂志,2019(35):900-906.
[3]陈汉汛主编.常见疾病健康处方[M].北京:中国医药科技出版社,2014,04:237.
[4]黄勇主编.病毒百科[M].南宁:广西美术出版社,2013,12:122.
