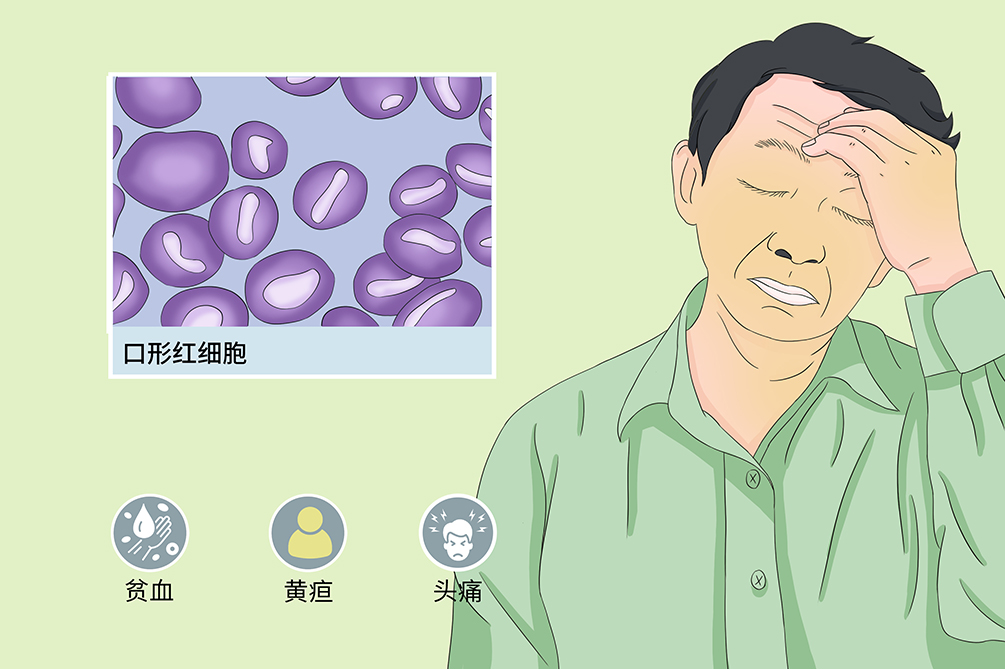
遗传性口形红细胞增多症
遗传性口形红细胞增多症是一种常染色体显性遗传性溶血病,由于红细胞膜转运蛋白的遗传缺陷导致Na+和K+异常通透,影响细胞水和离子间平衡,从而引起红细胞体积变化,使得红细胞形态似口形。临床上以不同程度的慢性溶血性贫血、黄疸、脾大为特征。慢性溶血的并发症如胆结石亦常见,患者容易发生铁过载。患者外周血口形红细胞可达10%~30%,渗透脆性增加,部分患者脾切除治疗无效。
- 就诊科室:
- 血液科
- 是否医保:
- 是
- 英文名称:
- Hereditary lipocytosis
- 疾病别称:
- 遗传性水化细胞增多症
- 是否常见:
- 是
- 是否遗传:
- 是
- 并发疾病:
- 血管闭塞、血栓
- 治疗周期:
- 中长期治疗
- 临床症状:
- 贫血、黄疸、脾大
- 好发人群:
- 有家族遗传史的人群
- 常用药物:
- 叶酸、维生素B12
- 常用检查:
- 全血细胞计数、外周血涂片、结合珠蛋白、红细胞渗透脆性试验
过度充水型遗传性口形红细胞增多症
患者Na+-K+ATP酶活性增高,进而糖酵解增强以提供更多的ATP,Na+流入远多于K+流出,导致细胞内Na+含量升高,K+含量降低,红细胞阳离子渗透率比正常人高20~40倍,导致红细胞体积肿胀。
脱水型遗传性口形红细胞增多症
特点是K+渗漏远远多于Na+内流,从而导致细胞内K+含量降低、胞内低渗、细胞脱水。
冷性充水细胞增多症
其特征是高胆红素血症和低温下K+外流。患者有轻度至中度溶血,伴或不伴贫血。
家族性假性高钾血症
通常无临床表现,37℃时平均红细胞体积正常。但血液储存温度低于37℃时,红细胞内的K+大量流出,导致血浆中K+浓度升高,细胞膜破裂,发生溶血。
其他型口形红细胞增多症
2.3二磷酸甘油酸(2,3DPG)浓度减低型:少数遗传性口形红细胞增多症除有细胞内阳离子减少外(细胞内水化正常),还有2,3DPG浓度减低,患者表现代偿性溶血。
谷胱甘肽减低型:少数遗传性口形红细胞增多症伴有红细胞谷胱甘肽减低,表现中至重度溶血性贫血。
伴冷溶血型遗传性口形红细胞增多症:患者血标本在5℃出现迅速地自发性溶血,且在5℃渗透脆性试验和自溶血试验均较37℃时显著增高。
Rn杭原缺乏型:少数Rh抗原缺乏患者,临床呈轻至重度溶血,红细胞内阳离子转运障碍,Na+、K+、ATP酶活性增高,较Rh(D)阳性者高出35~45%。
遗传性口形细胞增多症属常染色体显性遗传病,可能是由于红细胞膜转运蛋白的遗传缺陷导致Na+和K+异常通透,影响细胞水和离子间平衡,从而引起红细胞体积变化,使得红细胞形态似口形。
遗传因素
遗传性口形细胞增多症是遗传因素造成的,一般呈显性遗传,可能会是红细胞膜中基因缺失导致红细胞变形,由于红细胞膜异常,膜对钾、钠等阳离子的通透性改变,使得红细胞内钠离子含量增多,水分进入使细胞容积增大、渗透脆性增加,在脾的微循环中易被阻截而被吞噬细胞吞噬,造成溶血。红细胞在脾脏中被大量破坏,是其他部位的3倍以上。
基因变异
染色体分析显示,遗传性口形红细胞增多症的基因缺陷多发生在第16号染色体,如与DHST相关的部分突变定位于16q23-q24,涉及遗传性口形红细胞增多症的缺陷膜蛋白有stomatin和带3蛋白,stomatin的基因定位于9q33- q34,带3蛋白的基因定位于17q21-q22。
遗传性口形红细胞增多症暂无准确的流行病学数据。
有家族遗传史的人群。
遗传性口形红细胞增多症可发生急性溶血,起病急骤,患者可有寒战、高热、头痛等,腹痛时伴有恶心、呕吐和腹泻,迅速出现贫血、黄疸,重者出现休克、心力衰竭,也可以引起慢性溶血,起病缓慢,病程长。此外,本病多并发血栓、血管闭塞等症状。
急性溶血
起病急骤,寒战、高热,头痛,腰背、四肢酸痛,腹痛时伴有恶心、呕吐和腹泻,迅速出现贫血、黄疸、胸闷、气促、心悸及血红蛋白尿,重者出现休克、心力衰竭和急性肾衰竭。
慢性溶血
起病缓慢,病程长,可有贫血、黄疸表现。贫血多为轻、中度贫血,仅表现面色苍白;黄疸常为轻微黄疸,可持续存在。
血栓
患者体内出现严重溶血,从而导致血栓的形成。
血管闭塞
由于患者血管内有血栓,可导致血管闭塞。
脾大
通常有轻、中度脾大,可伴左上腹隐约沉重感等。
当出现面色及黏膜苍白的情况时,应及时去医院做血常规检查。遗传性口形红细胞增多症多通过全血细胞计数、外周血涂片等检查可以确诊,还需注意本病与Rh因子缺乏综合征等疾病相鉴别。
出现面色及黏膜苍白、头晕等严重贫血症状需及时就诊。
黄疸引起的皮肤、黏膜黄染,尿黄等症状,需及时就医。
一般建议患者到血液科就诊。
因为什么来就诊的?
有面色及黏膜苍白、乏力等症状吗?
症状出现多长时间了?
有用过什么药物吗?
之前有得过什么病吗?
全血细胞计数
进行全血细胞计数检查,抽取少量外周血即可行该检查。
外周血涂片
进行外周血涂片检查观察红细胞形态,取少量外周血进行血涂片即可行该检查。
结合珠蛋白
检测外周血中结合珠蛋白,取少量外周血进行血涂片即可行该检查。
渗透脆性试验
红细胞渗透脆性试验可检测红细胞脆性,红细胞的渗透性主要取决于红细胞的表面积与体积之比。抽取患者的红细胞放入低渗盐水中,水分透过细胞膜,使红细胞逐渐胀大破坏。
体格检查
观察患者面部颜色、光泽以及是否存在出血的情况,通过触诊观察患者皮肤弹性以及光滑度,同时可以触摸患者肝脏是否存在肿大。
基因检测
通过检查患者基因观察患者是否存在基因突变的情况以及是否存在基因序列对发生变化。
凡符合下述条件者即可诊断。
临床表现
与遗传性球形红细胞增多症相似,常染色体是性遗传,家族史多阳性。
实验室检查
可有轻重不等的溶血性贫血实验室检查特点。
具有诊断意义的典型表现,为外周血涂片可见红细胞中央苍白区呈一换长条状的口形细胞。正常人此种细胞<4%,如>5%则视为病理口形红细胞增多。
排除其他疾病
除外β珠蛋白生成障碍性贫血、肝脏病、肌强直症以及氯丙嗪、奎尼丁、长春碱治疗后,或酒精中毒等引起的口形细胞增多。
继发性口形红细胞增多
可见于恶性肿瘤、心血管病、肝胆疾病和酒精中毒等,患者表现相应基础疾病特征,无口形红细胞增多症的阳性家族史。血液学改变除外周血口形红细胞增多外,一般无溶血。
Rh因子缺乏综合征
是一种非常罕见的常染色体隐性遭传性溶血病,发病率为六百万分之一,主要的病变是基因缺失或基因表达障碍,Rh血型抗原可完全缺乏,也可部分缺乏。临床主要表现为轻中度贫血,血红蛋白介于80~130g/L.网织红细胞常介于6%-12%,MCV(平均红细胞体积)和MCHC(红细胞平均血红蛋白浓度)正常。外周血中可见到多量口形红细胞和少量球形红细胞。渗透脆性增加,自溶试验阳性,葡萄糖或ATP可纠正。红细胞寿命缩短,膜脂和膜蛋白均正常,脾切除能改善溶血。
家族性高密度脂蛋白缺乏引起胆固醇脂质组织蓄积
血液学可表现为口形红细胞增多和溶血性贫血,膜脂质分析显示胆固醇含量减低,胆固醇/磷脂比例下降,鞘磷脂相对增多。
多数遗传性口形红细胞增多症患者终生有明显的贫血,应监测溶血并发症,并应补充叶酸。对于轻者无需治疗或仅需对症治疗,重者可输血,以及针对患者情况进行手术治疗。
叶酸
叶酸的补充,通常用于慢性溶血伴贫血患者,比较常见的不良反应有腹胀、恶心和厌食等胃肠道症状。
维生素B12
对于慢性溶血伴贫血患者通常补充维生素B12,可出现低血钾及高尿酸血症等不良反应。
内镜下胆囊切除术
胆囊切除术通常用于慢性溶血导致色素性胆结石形成,并出现相应的不良症状时。该手术可以减轻患者腹痛、恶心和呕吐等症状。
脾切除术
遗传性口形红细胞增多症导致严重溶血性贫血的患者,可选择脾切除术,使红细胞破坏场所得到消除,从而减轻贫血的症状。但手术存在风险,且部分患者进行脾切除手术后,溶血症状仍无法改善。因此患者应在医生建议下,慎重选择是否进行脾切除手术治疗。
输血
输血一般适用于严重溶血性贫血,对于新生儿来说,可能需要换血。但输血存在传播乙肝、梅毒及艾滋病等疾病的风险。
遗传性口形红细胞增多症经过对症治疗,大多数预后良好,对患者生命基本无影响。患者需在进行治疗后遵医嘱定期到医院进行复诊。
本病积极治疗一般可以治愈。
经过对症补充造血原料治疗,大多数预后良好,可以达到正常人的寿命。
患者在治愈后的第一年,每半年要定期到医院检查,一般检查全血细胞计数,以后每一年都要定期到医院检查。规律监测外周血口形红细胞数,定时复查随诊。
遗传性口形红细胞增多症患者应补充足够的营养,在治疗的同时,要补充足够的维生素C,以满足新生红细胞所需。进行脾切除手术的患者术后1~3天需选择流质饮食,而后转为半流质饮食,一般两周后可正常进食。
脾切除患者术后1~3天需流质饮食,如牛奶、豆浆等,而后逐渐转为半流质饮食,如稀饭、汤面、菜泥,若患者无不适,可以两周左右按照正常饮食。
患者应该多吃富含叶酸、维生素的食物,有利于红细胞再生。
避免进食无法确定安全性的自制营养品或药酒,限制油炸、烧烤以及油腻食物。
遗传性口形红细胞增多症患者,需遵医嘱服用药物。对于脾切除患者,术后应卧床休息,待机体恢复后选择合适的运动;非手术患者,平时可适当进行运动,以不出现心悸、气短、过度乏力为标准。
发生中度贫血、溶血的患者应增加卧床休息的时间,保持室内安静及环境舒适。
轻度贫血、未发生溶血的患者,可根据贫血的程度安排活动量,优先选择有氧运动,如慢跑,建议每天运动半小时,每周4~5次即可。
进行脾切除手术的患者,术后应卧床休息,大概术后1~2周,可根据身体情况选择适当的运动项目,一开始可选择慢走,循序渐进。
出现面色苍白、头晕等贫血症状,需及时到医院复查血常规。
对于高危人群,若出现溶血相关症状,如皮肤、巩膜黄染等症状,应该立刻去医院,做血常规检查及外周血涂片。
需要输血的患者应加强输血过程中的观察,输血的速度不宜过快,尤其在开始阶段,应警惕输血不良反应的出现。严密监测生命体征,观察黄疸、贫血、尿色,出现异常及时通知医生。
脾切除手术患者,发生高凝血状态的风险较高,可导致严重的血栓事件,因此患者一旦身体出现麻木、肿痛的情况,一定要及时就医。
遗传性口形红细胞增多症属于遗传性疾病,对于有该病家族史的孕妇,产前应做好筛查。此外,孕妇应远离辐射、污染的环境以及酒精。孕期身体不适时,禁止私自用药。
对于有明确患病者的家庭,建议进行家族检测、产前检查、遗传咨询或进行基因检查等筛查。
孕妇尽可能避免危害因素,包括远离烟雾、酒精、药物、挥发性有害气体以及有毒、有害重金属等。
在妊娠期产前保健的过程中需要进行系统的出生缺陷筛查,包括定期的超声检查、血清学筛查等,必要时还要进行染色体检查。
孕妇在孕期若有不适应及时就诊,不可自行用药。
参考文献
[1]冷亚美,刘霆,王颖莉.血液科护理手册第2版[M].人民卫生出版社,2015:30-37.
[2]Kenneth Kaushansky,陈竺,陈赛娟主译.威廉姆斯血液学第9版[M].人民卫生出版社,2018:625-626.
[3]阮长耿.中华医学百科全书 临床医学 血液病学[M],中国协和医科大学出版社,2018.11:89.
[4]曹海霞.儿童血液病与干细胞移植[M],天津科学技术出版社,2018.09:84.
[5]叶芳,苏丽萍,申徐良.血液病知识问答手册[M],山西科学技术出版社,2016.01:59.
