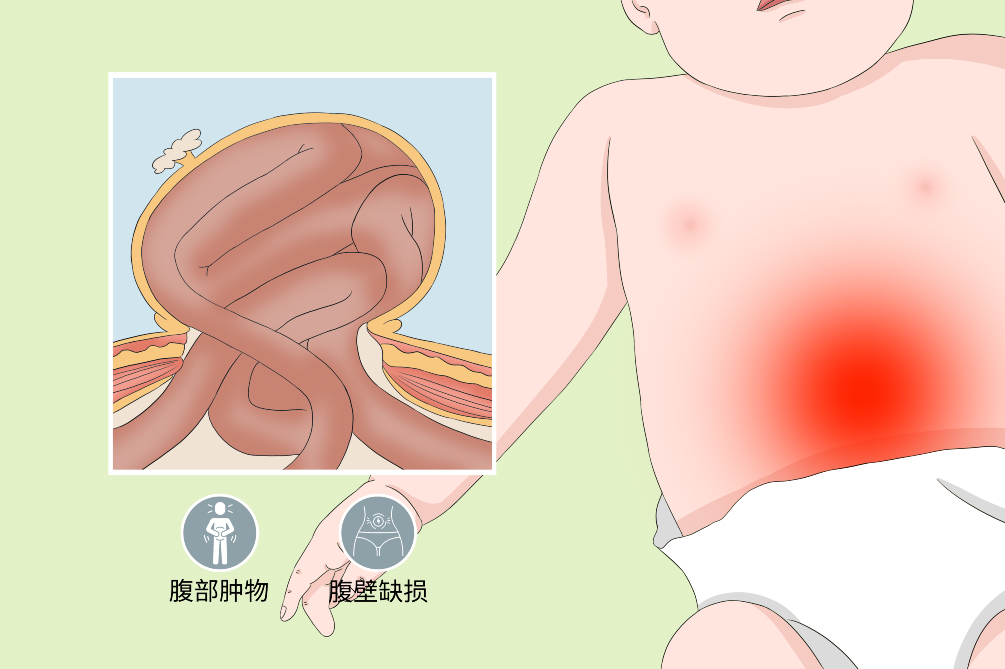
脐膨出是一种较常见的先天性腹壁发育畸形,表现为在脐周围发生皮肤缺损,致使腹膜及内脏一起膨出体外,膨出物被腹膜和羊膜形成的半透明囊膜所覆盖,囊壁上有脐带残株。患儿的主要治疗手段为修补术配合结痂剂治疗,不合并其他畸形的患儿预后较好,未及时诊治发生囊破裂引发腹腔脏器感染的患儿可危及生命。
- 就诊科室:
- 急诊科、儿科
- 是否医保:
- 是
- 英文名称:
- omphalocele
- 疾病别称:
- 突脐、羊膜疝、脐带疝、脐心、脐突出
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 继发感染
- 治疗周期:
- 短期持续治疗
- 临床症状:
- 腹前壁肿块、肿块被囊膜包裹、囊内有肠
- 好发人群:
- 存在染色体异常的新生儿
- 常用药物:
- 结痂剂
- 常用检查:
- 体格检查、超声检查
根据脐膨出及腹壁缺损的大小将脐膨出巨型和小型二种:
巨型脐膨出或胚胎型脐膨出
在胚胎10周以前出现体层发育停顿所致,腹壁缺损广阔,其直径大于5cm,体腔容积小。在脐带的上方腹壁缺损往往较下方为大,故肝、脾、胰腺均可突出于腹腔之外,尤其是肝脏,这是本型脐膨出的一个标志。膨出的内脏有囊膜包裹,脐带残株处于脐膨出囊之下半部。
小型脐膨出或胎儿型脐膨出
本型脐膨出是腹壁体层在胚胎10周后发育停顿,故腹壁缺损较小,直径小于5cm,体腔发育已有一定容积。部分中肠已回纳人腹腔,并开始肠管的正常旋转。囊内容物是肠管,无肝、脾膨出,在囊膜中央有脐带残株。
脐膨出的主要病因包括染色体异常、 母体肥胖、选择性5-羟位胺再摄取抑制剂宫内暴露等因素相关,好发于存在染色体异常的新生儿,无确切诱发因素。
染色体异常
脐膨出多为散发性,部分与染色体异常有关。新生儿脐膨出中染色体异常占35%~58%,最常见的染色体异常是18三体综合征和13三体综合征,其次为21三体综合征等。
胚胎发育异常
如果胚胎时期外胚层皮肤向中线包卷失败,可形成腹壁缺损。如果胚盘侧面的折叠未关闭,可形成较大的腹壁缺损,腹腔内容物(包括肝脏)即可疝出。
其他因素
脐膨出还与母体肥胖、选择性5-羟位胺再摄取抑制剂宫内暴露之间存在轻度相关性,脐膨出也与男性性别及多胎妊娠有关。
脐膨出的发病率为1/7000~14000活产儿,并随着母亲年龄增长而增加,男性发病较女性为多,约为3:2。
患有染色体异常的新生儿,患有18三体综合征、13三体综合征、21三体综合征等染色体异常综合征的群体发生脐膨出的几率更高。
脐膨出的典型症状包括肉眼可见的腹前壁肿块、肿块被囊膜包裹、囊内有肠等内容物,如若囊膜破裂则可继发腹腔脏器的感染。
巨型脐膨出
生后即发现在腹部中央有馒头大小或成人手拳大膨出肿物的直径较腹壁缺损直径大,腹壁缺损直径大于5cm。生后12~24小时以内来就诊者,囊膜光滑、湿润透明,可脐膨出内容物有肝、脾、胰、胃、小肠、结肠及膀胱等来院就诊超过24小时或更晚者,囊膜不透明,黄白色混浊,脆弱易破裂,或者有部分坏死,有脓性分泌物及脓苔。囊膜在产前或分娩时破裂者也不少见,约占1%。一旦在于宫内破裂,出生时肠管有广泛性水肿,暗红色,表面有许多胎粪色纤维素腹腔继发感染,死亡率极高。如果分娩时囊膜破裂者,见内脏及肠管颜色较鲜红,没有黄色纤维素覆盖,如紧急处理,可获挽救。
小型脐膨出
脐膨出有核桃、橘子、苹果大小,膨出内谷物只有肠管,膨出肿物多呈蒂状,膨出物中央有脐带残株。
继发感染
脐膨出的囊膜破裂后会引发腹腔脏器的脱出、继发感染,患儿可有发热、腹痛等表现。
家长常因小儿出现腹前壁肿块带小儿就医,患儿需要行体格检查、超声检查等检查以辅助诊断,脐膨出还需与腹裂相鉴别。
家长发现小儿出现腹前壁肿块应注意及时带小儿就医。
突发高热、四肢厥冷、脉搏细速的小儿需要家长立即拨打120送医。
家长常因发现小儿腹前壁肿块而带小儿就诊于急诊科,需要行手术治疗的患者需要小儿外科会诊。
因为出现什么不适来就医?
患儿的亲属有无脐膨出病史?
患儿母亲产前有没有积极完善产前检查?有无异常表现?
小儿有没有食物药物过敏史?
有无家族遗传病史?
体格检查
通过视诊即可明确观察到患儿的脐膨出及其内容物。
超声
对小儿进行B超检查可明确小儿腹前壁肿块的内容物、性质用以辅助诊断。
染色体检查
若怀疑患儿有染色体异常,可行染色体检查,一般采取静脉血进行检查。
脐膨出的诊断较较简单明确,通过视诊见胎儿腹前壁肿块、并通过超声判断肿块内容物即可确诊。
腹裂
在患儿分娩,或来院时囊膜已破裂者,应与腹裂鉴别。后者脐及脐带的位置和形态均正常,而在脐旁腹壁有一裂缝,通过这个裂缝肠管突到腹外,并无囊覆盖。此外,在破裂的脐膨出,于肠曲之间往往可以找到残余的囊膜。
生理性脐疝
妊娠8周时,中肠生长迅速,形成中肠袢,突入脐带根部,称生理性中肠疝。妊娠12周时肠管会迅速回纳入腹腔,故12周前不应诊断脐膨出,可能为生理性中肠疝,应随访观察。
脐膨出的治疗方法包括保守治疗和手术洽疗,传统的治疗原则是以腹壁缺损的大小、囊膜感的情况、新生儿的出生天数及全身情况作为标准。
对于脐膨出患儿全身情况差,有明显合并症如膀胱外翻、严重心脏病或其他多发畸形者,或出生后3~4天才就诊,羊膜表面已有感染者,行保守治疗,其余的行手术治疗。
传统的方法是将结痂剂(70%乙醇、2%汞溴红、0.5%硝酸银溶液、碘伏等)涂布在囊膜表面,使囊膜干燥结痂。但需注意使用汞溴红有引起汞中毒的危险,应该避免汞溴红的使用。在长期使用碘制剂时,注意甲状腺抑制的危险。
小型脐膨出(膨出直径小于5cm)者多数可一期手术治疗,在不合并严重心脏畸形或染色体异常的情况下,术后恢复比腹裂患儿快,预后好。大型脐膨出或合并严重心脏畸形或染色体异常者,生后多选择非手术的保守治疗。一期自然愈合后形成腹壁疝等待6个月至1岁左右行腹壁肌层修补术。大型脐膨出患儿术后可能存在胃食管反流、反复肺部感染、行为发育异常等情况。
静脉营养支持
手术后连续1周左右给予完全胃肠外营养,经静脉输入全合一静脉营养液、白蛋白等,以改善机体营养,促进吻合口愈合。用微量输液泵控制输液速度,使静脉营养液匀速输入每天在16小时以上。根据检验结果纠正水、电解质酸碱失衡。
争取尽早经口喂养
为刺激肠蠕动,康复期每天用甘油灌肠剂辅助排便2次,各班观察肠鸣音恢复情况及排气排便时间。肠鸣音恢复正常且排便通畅后,停胃肠减压,观察1天无呕吐,予少量(5mL)婴儿配方奶喂养每3小时1次,每天增加奶量5mL,逐步过渡到全量。
能够及早接受正规治疗且不伴有其他畸形的患儿可以治愈且多无后遗症。脐膨出患儿伴发严重畸形时,存活率可低至20%,若未经及时治疗也可因腹部感染致命,建议患儿术后定期复诊。
本病中不伴有其他畸形,且能够及时接受正规诊治的患儿可以通过修补术治愈。
脐膨出胎儿的存活率与是否伴发其他畸形密切相关,伴发严重畸形时,存活率可低至20%,不合并其他畸形的脐膨出胎儿若诊治不及时也可因为腹部脏器的感染而致命。
建议患儿术后第1/3/6/12个月家长均应带其复诊一次,复诊的项目包括腹部B超、体格检查等项目,以判断患者的病情恢复情况。
脐膨出患儿的术后喂养需要严格遵医嘱进行,术后首先需要给予患儿一周的静脉营养支持、在患儿肠道功能恢复后可经口喂养。喂养上宜少量多餐,加强营养,如添加辅食应循序渐进,由少到多、由稀到稠、由一种到多种的原则逐渐增加,同时应注意观察患儿体重的增长情况。
脐膨出的患儿术后应注意保暖,家长在给小儿更换衣物时动作要轻柔,带小儿出门前要给小儿做好防护。家长还应监测患儿术后的生命体征变化情况,并注意多多安抚哭闹的患儿。家长还需特别注意患儿术后有无出现腹胀、反复呕吐等肠梗阻表现。
术后家长应注意小儿腹部的保暖,在伤口愈合前注意帮助小儿保持切口周围的清洁以避免继发感染。
家长术后给患儿更换衣物前要注意洗手消毒,要注意动作轻柔,不要牵扯到引流管。
小儿出院后家长应注意待小儿出门前给小儿做好防护,避免发生感染。
新生儿脐膨出修补术都采用全身麻醉,回病房后采用头高30°位,头偏向侧,避免呕吐物或唾液反流,术后给予心电监测和血氧饱和度监测,密切观察生命体征变化,特别要观察呼吸频率、节律是否出现呼吸暂停,观察有无喉头水肿、舌后坠。
患儿年龄较小难以用语言表达不适,通常哭闹不安。小儿处在陌生的治疗环境中缺乏安全感,家长应注意多多陪伴小儿,给予小儿足够的心理支持和安全感,尽量减少患儿的哭闹。
有囊膜破裂的患儿术后粘连性肠梗阻发生率较高,如发现患儿出现腹胀、反复呕吐及精神差等症状时,应考虑粘连性肠梗阻的可能性,应及时来院复诊。
脐膨出无有效的预防措施,可以在胎儿期通过产前检查中的B超检查来早期筛查。
孕十二周以后已能通过B超检查准确诊断脐膨出,可见胎儿的腹前壁有肿块,肿块为囊膜包裹的肠等腹腔脏器。
脐膨出属形成原因不明的先天发育异常,无有效的预防措施,建议孕期做好产前咨询。
参考文献
[1]石绍南,谢立华主编.新生儿专科护理(湖南省专科护理领域规范化培训教材)[M].湖南科学技术出版社,2016.05:279.
[2]张斌,严英榴,张月萍主编.胎儿疾病多科会诊指导手册[M].上海科技教育出版社,2018.01:119.
[3]张斌著.胎儿疾病多科会诊指导手册[M].上海科学技术出版社,2018.01:122.
