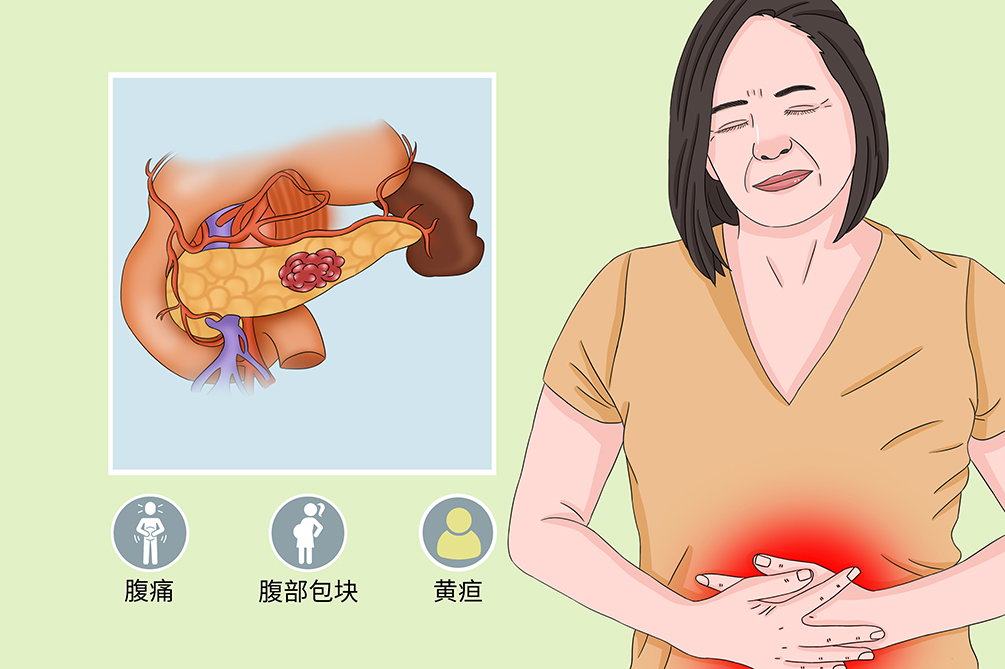
胰腺囊腺瘤是胰腺肿瘤中的一种特殊类型且少见的良性肿瘤,好发于中老年女性,起源于腺管上皮的良性肿瘤,患者临床症状不显著,主要有腹痛、腹部包块以及黄疸等不适。CT或B超能发现病灶,但不能明确病理,肿瘤位置不具特异性可在胰腺头颈及尾处形成,放疗和化疗对胰腺囊腺癌的治疗效果不理想,手术治疗是其首选治疗方式。
- 就诊科室:
- 普外科、消化内科
- 是否医保:
- 是
- 英文名称:
- cystadenoma of pancreas
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 囊内出血感染、胰腺炎、糖尿病
- 治疗周期:
- 短期持续治疗
- 临床症状:
- 腹痛、腹部包块、黄疸
- 好发人群:
- 慢性胰腺炎患者、中老年女性、有胰腺寄生虫感染者
- 鉴别诊断:
- 胰腺假性囊肿、胰腺实性假乳头状瘤、潴留性囊肿
- 常用检查:
- 血清肿瘤标记物、囊液检查、腹部X线平片、CT
浆液性囊腺瘤
在病灶位置出现在胰头、胰颈与胰尾部。CT表现为病灶分叶状轮廓,或为多囊状表现,少见单个囊肿。部分患者存在钙化,为中心点状钙化。患者囊壁光整,行増强扫描后发现囊壁与分隔处存在轻度强化,囊内容物强化不明显,没有恶变倾向,可以保守治疗密切观察即可,也可以手术切除。
黏液性嚢腺瘤
病灶几乎为孤立病灶,90%位于胰腺体尾部,CT表现为所有患者为多房囊性肿块,少数患者囊内点状钙化,患者囊腔相对较厚。部分患者存在壁结节。进行増强后发现囊壁、分隔与壁结节处存在轻度到中度的强化,黏液性囊腺瘤是潜在恶性肿瘤,部分会发生恶变,手术治疗为主。
胰腺囊腺瘤目前的病因尚未完全明确,可能与某些先天畸形或发育异常所导致,有慢性胰腺炎者、中老年女性以及有胰腺寄生虫感染者易好发。
先天畸形
有异位的消化道始基细胞或十二指肠畸变的Brunner腺侵入。
发育异常
胰腺囊腺瘤患者的癌细胞可以起源于腺管的腺泡细胞或胰管上皮,也可以来源于残留的胎生组织。
在临床上,胰腺囊性肿瘤并不多见,胰腺囊腺瘤是一种较少见的胰腺良性肿瘤,约占胰腺囊性病变的10%~15%,占胰腺肿瘤的1%。胰腺囊腺瘤发好于胰腺体尾部,本病好发于中老年女性,国外研究报道女性约占60%~85%,男女比例约为1:(4~8),其中浆液性囊腺瘤的好发年龄为55~73岁,而黏液性囊腺瘤的好发年龄为47~66岁。
慢性胰腺炎患者,对于部分有慢性胰腺炎长期反复发作的患者,导致胰腺组织损伤,易发生胰腺囊腺瘤。
本病的病例大部分为中老年女性患者。
胰腺囊腺瘤患者的典型症状是腹痛、腹部包块以及黄疸,部分患者还可以出现食欲减退、恶心、呕吐、消化不良和体重下降等症状,严重者可以出现囊内出血感染或胰腺炎以及糖尿病等并发症。
腹痛
腹痛是早期出现的症状,可为隐痛、胀痛或闷胀不适。肿瘤逐渐增大可压迫胃,十二指肠、横结肠等,患者可有腹部钝痛,引起肠梗阻时,患者腹痛、腹胀呈进行性发展。
腹部包块
腹部包块是胰腺囊腺瘤患者主要体征。包块多位于上腹正中或左上腹部,小者仅能触及,大者可占据整个腹腔,呈圆形或椭圆形,质韧,巨大包块触之有囊样感,无触痛。少数位于胰头部的囊性肿瘤,因囊肿压迫胆总管而发生黄疸。当肿瘤压迫脾静脉或侵及脾静脉时可使其发生栓塞,表现为脾脏增大并可引起胃底和食管下段静脉曲张,甚至发生呕血。
黄疸
对于部分患者由于位于胰头部的囊性肿瘤,因囊中压迫胆总管,导致胆汁流通不畅淤积而发生黄疸。
部分患者有食欲减退、恶心、呕吐、消化不良和体重下降等消化道梗阻症状,由于肿瘤逐渐增大可压迫胃、十二指肠、横结肠等,从而出现消化道梗阻的症状。
囊肿瘤破裂
当囊性肿瘤发生破裂,导致囊内发生出血性坏死,导致感染时,可以出现腹痛加剧、发热等症状。
急性胰腺炎
当肿瘤细胞侵袭范围扩大,患者可出现急性胰腺炎,表现为急性上腹痛、恶心、呕吐等急腹症现象。
糖尿病
患者受肿瘤影响导致患者胰腺出现实质性损伤,胰岛功能下降,可能继发出现高血糖症,患者出现多饮、多食、多尿和体重减轻的典型表现。
有慢性胰腺炎或胰腺寄生虫感染者需要密切注意自身身体尤其是消化道症状的变化,患者病情加重或治疗无效,应该及时就医筛查癌变,可以检查血清肿瘤标记物、腹部X线平片以及CT等检查。
发现腹痛、腹部包块以及黄疸等症状,建议及时就医
当突然的出现呕血、剧烈腹痛、高热等危及患者生命的症状表现时,需要立即送往医院就诊。
大多患者优先考虑去肿瘤科就诊。
若患者出现其他严重不适反应或并发症,如腹痛、呕血等,可到相应科室就诊,如消化科等。
因为什么来就诊的?
黄腹痛一过性还是持续的?
目前都有什么症状?(如外腹痛、腹部包块、黄疸、恶性、呕吐、体重减轻等)
既往有无其他的病史?有无慢性胰腺炎或胰腺寄生虫感染病史?
近期有无体重下降?
血清肿瘤标记物
胰腺囊腺瘤患者的血清癌胚抗原(CEA)、CA19-9基本正常,可以用来辅助与胰腺癌相鉴别。
囊液分析
患者可以在术前或术中抽吸囊液做酶学、癌标和细胞学检查,有鉴别诊断价值。获取囊液的途径有B超引导下经皮细针穿刺、术中穿刺抽吸、内镜超声引导下穿刺抽吸、ERCP(经内镜逆行性胰胆管造影术)时经十二指肠穿刺抽吸和腹腔镜检查并穿刺抽吸囊内液。
细胞学检查
该方法对诊断黏液性肿瘤价值较大,若囊液涂片观察到含有糖原的黏液或黏液细胞,即诊断黏液性囊性肿瘤。
淀粉酶
假性囊肿淀粉酶均升高,囊性肿瘤一般不与主胰管相通,囊液淀粉酶不升高,有一定鉴别意义。但是,当肿瘤的囊腔与胰管相通时,囊液淀粉酶可升高,只有当淀粉酶很低时才可能提示囊性肿瘤。故根据囊液淀粉酶鉴别假性囊肿与囊性肿瘤并不十分可靠。
糖类抗原
囊液中的肿瘤标记物不同于血清中的肿瘤标记,其特点是特异性明显增高。胰腺囊腺瘤患者血清检查中CA15-3以及CA72-4等肿瘤标记物升高。
腹部X线平片
腹平片扫描常发现肿瘤壁有钙化,浆液性囊腺瘤较黏液性囊腺瘤的钙化率高。浆液性囊腺瘤常表现为位于中心的、线状或弓状的钙化,其中10%位于中央星状瘢痕中的钙化常呈现出日光放射状图案,一旦出现这种特征性表现,基本可以确诊。黏液性囊腺瘤多表现为周边钙化。浆液性囊腺瘤较黏液性囊腺瘤的钙化率更高。
B超
B超对于显示肿瘤内部结构、分隔情况及赘生物时优于CT,浆液性囊腺瘤在声像图上常显示囊中和实质混合,当肿瘤由大量的极小囊中(小于9毫米)构成时,仍呈均质实性表现;若囊肿较大(5~10毫米),则表现为多房性,每个房紧密相连呈蜂巢样结构。黏液性囊腺瘤可以表现为单房或多房,房内有时可见粗大不规则的乳头状赘生物由囊壁突入囊内。
CT
CT检查在显示胰腺囊肿的钙化、位置、囊壁厚度及血液循环方面优于超声。浆液性囊腺瘤患者的CT表现:病灶分叶状轮廓,或为多囊状表现,少见单个囊肿。部分患者存在钙化,为中心点状钙化。患者囊壁光整,行増强扫描后发现囊壁与分隔处存在轻度强化,囊内容物强化不明显;黏液性囊腺瘤患者的CT表现为所有患者为多房囊性肿块,少数患者囊内点状钙化,患者囊腔相对较厚。部分患者存在壁结节。进行増强后发现囊壁、分隔与壁结节处存在轻度到中度的强化。
MRI
黏液性囊腺瘤或囊腺癌表现为圆形或不规则的椭圆形肿物,可见其内部分隔,且清晰度高于CT。浆液性囊腺瘤在磁共振上均显示环绕肿物的结节状边界,特别是在T2加权像上,瘤内可见分隔。
血管造影
浆液性囊腺瘤有丰富的血管网,因此,造影片上可表现为由腹腔或肠系膜血管供给的粗大的滋养血管、引流静脉、均质的肿瘤染色及偶见的动静脉分流。
出现典型胰腺囊腺瘤症状,腹痛、腹部包块、黄疸、恶性、呕吐、体重减轻等。
患者有无慢性胰腺炎反复发作史或胰腺寄生虫感染史。
患者血清肿瘤标记物、囊液分析等实验室检查结果以及腹部X线片表现表现为位于中心的、线状或弓状的钙化,其中10%位于中央星状瘢痕中的钙化常呈现出日光放射状图案、CT检查表现胰腺囊肿的钙化、位置、囊壁厚度及血液循环等影像学检查结果辅助诊断。
医生根据患者病史和临床症状以及体征,借助超声、CT和磁共振等辅助检查,可以初步做出胰腺囊腺瘤的诊断。
胰腺假性囊肿
是胰腺最常见的囊性病变,占胰腺囊性病变的绝大多数,有时表现和黏液性囊性瘤非常相似。胰腺假性囊肿常有胰腺炎病史,是急性胰腺炎病程的4~6周内形成的积液未能及时吸收而被纤维组织粘连包裹所致。CT表现可以是圆形、椭圆形和不规则形的低密度囊腺征象,病灶大小从几厘米至几十厘米不等,大多数为单房,无囊内分隔或囊壁乳头状突出结节。其为乏血管肿物,所以注射造影剂后,囊肿壁不强化或轻度强化。CT检查除发现囊肿外,还可见慢性胰腺炎的征象,包括胰腺实质内钙化、胰导管内结石、胰导管扩张及胰腺实质萎缩等,根据影像学表现并结合病史,一般不难鉴别。
胰腺实性假乳头状瘤
胰腺实性假乳头状瘤是一种低度恶性肿瘤乳头状囊性肿瘤少见,几乎都发生在年轻女性,可与囊腺瘤相鉴别。影像学上肿瘤有清楚的边界,内部结构为囊实混合或厚壁囊肿。
无功能性胰岛细胞瘤及平滑肌肉瘤
当中央有坏死时,可出现单房甚至多房性厚壁囊肿,也可有钙化,但增强扫描时,此类肿瘤的对比程度大大超过了胰腺囊性肿瘤。并且这些肿瘤均可通过病理学检查与本病相鉴别。
胰腺囊性肿瘤对放、化疗均不敏感,最好的治疗是手术切除,疗效确切,不论何种类型,良性或恶性,均应尽量切除引流,术后需进行长期随访,以防止癌变。本病患者一般采取短期持续治疗。
而对于年老体弱、基础情况较差、肿块位于胰腺头颈部且体积较大者,若浆液性囊腺瘤,诊断明确,患者可带瘤生存多年,无症状者可予保守观察,按时复诊。
该病一般无需药物治疗。
患者肿块位置不同选择不同的手术方法,若肿块位于胰头颈部,可行胰十二指肠切除术,若肿块较小,则可行肿瘤摘除术;若肿块位于胰体尾,可行胰腺远端切除加脾切除或胰腺节段切除。对于诊断明确的良性肿瘤,应尽量保留正常胰腺组织及周围脏器,尽可能多的保留胰腺功能。
手术患者常规行术中冰冻病理检查,并且于囊壁多处取材。对于病理证实的浆液性囊腺瘤可行单纯肿瘤摘除术,而对于具有潜在恶性的黏液性囊腺瘤和囊腺癌,虽然其生长缓慢,恶性程度较实体癌低,但其对放、化疗均不敏感,如无手术禁忌,应尽量行根治性手术。彻底切除肿瘤是唯一的治疗方法。
胰腺囊腺癌恶性程度一般较低,可呈扩张性生长,但较少浸润周围脏器,且一般有明显包膜,与邻近胰腺组织易于分离,术中应尽可能保持肿瘤完整性切除,避免肿瘤腹腔种植播散,同时应行周围淋巴结清扫,而囊肿内、外引流术往往达不到手术治疗的目的,反而会增加囊肿感染的机会,甚至导致肿瘤播散转移。
胰腺囊腺瘤经过有效规范的治疗能够减轻或消除症状、维持正常的生活质量。
胰腺囊腺瘤一般手术治疗后能治愈,预后较好。
胰腺囊腺瘤患者一般不会影响自然寿命,手术预后较好,复发率低,术后可长期存活。
胰腺囊腺瘤术后需要定期复查,可以复查腹部超声或CT等检查,医生会评估患者恢复情况,胰腺囊腺瘤需要长期随访。
胰腺囊腺瘤患者的饮食尤其是伴有糖耐量异常的患者,需要合理、均衡地分配各种营养物质,注意膳食多样化、少食多餐、定时定量,合理控制总热量,避免不规律进食、暴饮暴食。
胰腺囊腺瘤患者需要合理、均衡地分配各种营养物质,注意膳食多样化、少食多餐、定时定量,合理控制总热量,避免不规律进食、暴饮暴食。
忌吃油炸、油煎食物,炒菜宜用植物油,少食动物内脏、鱼子等含胆固醇高的食物。
多食用粗纤维食物,如谷物、麦片等,避免进食流质或半流质食物(稀饭等)。
胰腺囊腺瘤患者尤其是有血糖变化者,需要严格限制各种甜食。为满足病人甜味的口感,可使用甜味剂,如蛋白糖、木糖醇等。对于血糖控制较好者,可在两餐间或睡前加食含果糖或蔗糖的水果。
忌烟、酒。
宜多食用含维生素B丰富的食物;宜多食水果和新鲜蔬菜。
胰腺囊腺瘤患者的护理,尤其是手术后患者优质的护理非常重要,护理以促进患者症状减退或消失为目的,手术后适当活动有助血液循环,预防静脉淤血,并可促进胃肠蠕动,术后家属应配合医生注意病人的情绪变化,加强心理护理,了解病人的心理状态,以满足其需求。
运动
胰腺囊腺瘤患者尤其是伴有糖耐量异常的患者,需要进行适当的锻炼有助于控制血糖和体重,可以在医师指导下开展运动,循序渐进,并长期坚持。手术后适当活动有助血液循环,预防静脉淤血,并可促进胃肠蠕动。
伤口护理
胰腺囊腺瘤患者手术后注意手术切口的护理,避免发生切口感染等术后并发症。
胰腺囊腺瘤患者需要检测患者黄疸以及血糖变化情况,可以定期测血糖。
胰腺囊腺瘤患者术后尤其是切除部分胰腺的患者血糖调节功能差,易伴发低血糖,须随身携带糖块,当出现心慌、手抖、出冷汗、意识模糊等症状时,可以及时补充糖分,如果没有缓解,需立刻急诊就医。
胰腺囊腺瘤患者目前没有明确的预防方法,要增强机体免疫力,有慢性胰腺炎或存在长期消化道症状的患者,建议及时就诊。
注意适当锻炼,劳逸结合,增强自身免疫力。
有慢性胰腺炎反复发作或存在长期消化道症状的患者需要及时就诊治疗,一旦有病情加重或治疗后病情不缓解,需要及时就诊筛查是否有癌变并治疗。
参考文献
[1]赵平.胰腺癌[M].北京:北京大学医学出版社,2006:345-351.
[2]秦懿,费健,王建承.胰腺囊腺瘤和囊腺癌165例临床诊治分析[J].肝胆胰外科杂志,2015,27(1):9-11.
[3]赵勇,李晓峰,陈随.肝胆管囊腺瘤及囊腺癌的多层螺旋CT诊断价值[J].中国继续医学教育,2016,8(22):53-54.
