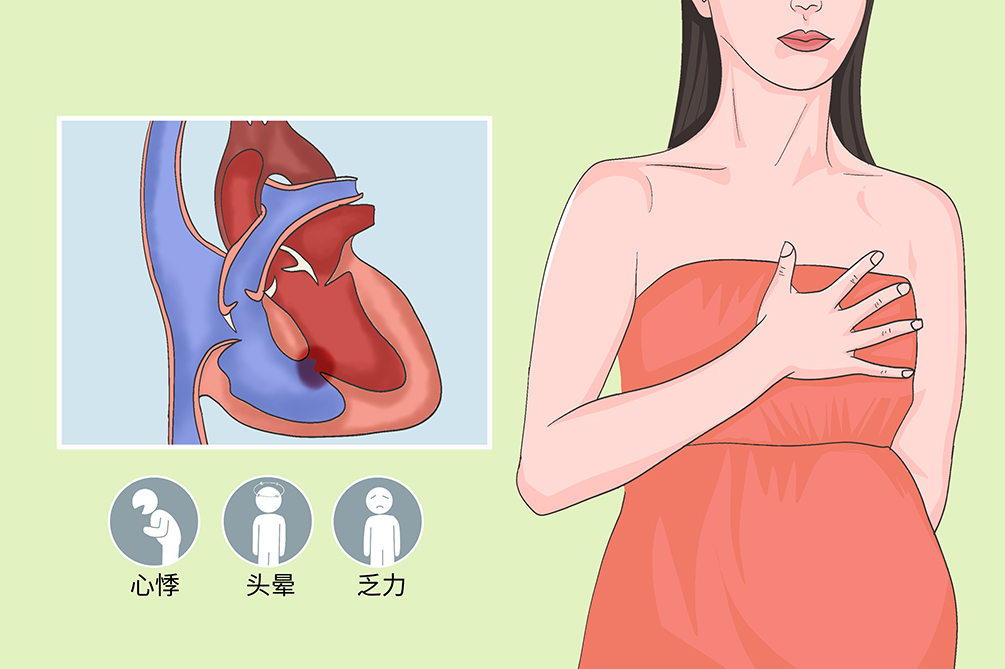
妊娠合并心室间隔缺损
妊娠合并心室间隔缺损是妊娠期最常见的先天性心脏病之一,是由于孕妇本人在胚胎发育的过程中室间隔的发育、吸收、融合出现异常引起。症状严重程度主要与缺损大小、心脏血流动力学是否受影响相关。小、中型室间隔缺损通常无症状,预后较好,往往能达到生育期。缺损大而分流量大又未经手术矫治者,发育不良,劳累后有心悸、气喘、咳嗽、乏力、肺部感染等症状,预后较差,少数患者能达到生育期,怀孕后常由于心力衰竭等并发症而引起死亡。
- 就诊科室:
- 产科、心血管内科
- 是否医保:
- 是
- 英文名称:
- ventricular septal defect caused by pregnancy
- 是否常见:
- 是
- 是否遗传:
- 是
- 并发疾病:
- 心力衰竭、心律失常、感染性心内膜炎
- 治疗周期:
- 短期治疗
- 临床症状:
- 劳累后有心悸、气喘、咳嗽、乏力、肺部感染
- 好发人群:
- 母亲或父亲患有先天性心脏病人群、母亲为高龄产妇人群
- 常用药物:
- 利尿剂
- 常用检查:
- X线检查、心电图、超声心动图、心导管检查、选择性心血管造影
根据心室间隔缺损所处部位不同可分为以下几种类型。
室上嵴上缺损
位于右心室流出道,室上嵴上方和主、肺动脉瓣下,可伴有主动脉瓣关闭不全,此型较少见。
室上嵴下缺损
位于室间隔膜部,又称膜部缺损,此型最多见,占心室间隔缺损总数的60%~70%。
隔瓣后缺损
位于右心室流入道,三尖瓣隔瓣后方,约占20%。
肌部缺损
为肌小梁缺损,心肌收缩时缺损变小,故左向右分流量少。
共同心室室间隔
膜部和肌部均未发育或为多个缺损,较少见。
妊娠合并心室间隔缺损是由于孕妇本人在胎儿时期心脏发育不良所致,任何影响这一过程的因素,均可导致该疾病,且可能为多因素协同作用。
遗传因素
有先天性心室间隔缺损家族遗传史,兄弟姐妹、父母与子女可能同时患病,而且其疾病性质甚为近似。若母亲所生的第一胎患病,第二胎患病的可能性为2%左右;若连续两胎皆为心室间隔缺损病者,再生的患儿可能增至10%。若母亲患有该病,第二代患病的危险性为10%。
环境因素
心脏发育是在孕期的第2~8周,如果心脏大血管形成的时候接触到了一些致畸的药物,如锂、苯妥英钠或类固醇等,或大剂量X射线等也可能造成心室间隔缺损。
患者母亲孕期宫内感染
怀孕期间病毒感染,特别是患风疹、腮腺炎、流行性感冒及柯萨奇病毒感染后。
患者母亲妊娠期患有疾病
孕妇患有糖尿病而未经治疗和控制病情者,可致胎儿先天性心室间隔缺损的危险性大幅增高,如果妊娠早期病情控制稳定,则危险性下降。
室间隔缺损占成年人先天性心血管疾病的10%~20%,是妊娠期最常见的先天性心脏病之一,而且有明显的家族遗传倾向。
该疾病好发于以下人群。
患者母亲或父亲患有先天性心脏病。
患者母亲为高龄产妇。
患者母亲孕期接触有害物质或精神压力欠佳。
妊娠合并心室间隔缺损症状轻重主要取决于缺损的大小,缺损小者可全无症状,预后较好,往往能达到生育期。部分患者早期即出现心衰表现。可合并心房间隔缺损、动脉导管未闭、大血管错位、主动脉瓣关闭不全等畸形。
缺损小者一般无症状,缺损较大者常出现劳累后心悸、气急、胸闷、乏力等不适。
大型缺损,肺循环血流量的增多引起肺动脉压力升高,当肺动脉压力等于或高于体循环压力时,则出现双向或右向左分流而产生发绀症状。部分患者早期即出现心衰表现,如劳力性呼吸困难、乏力、疲倦、头晕、心慌等表现,部分严重的患者可能伴有肺水肿的表现,如咯血、端坐呼吸等。特别在妊娠30~34周、分娩期以及产后,特别要注意患者症状,容易发生心力衰竭。
心室间隔缺损可合并心房间隔缺损、动脉导管未闭、大血管错位、主动脉瓣关闭不全等畸形。高位缺损常合并其他心血管异常,如妊娠前未经修补手术,妊娠后可使心力衰竭、心律失常及感染性心内膜炎的发生率明显增加。
妊娠合并心室间隔缺损患者优先考虑去心内科或妇科就诊,发现劳累后心悸、气急、胸闷、乏力等不适及时就诊。医生会针对患者情况进行X线检查、心电图检查、右心导管检查等,明确病情,同时该疾病还需要与心房间隔缺损、肺动脉口狭窄等疾病进行鉴别。
既往有先天性心脏病者应定期体检,孕前充分评估是否适合妊娠。
孕期发现劳累后心悸、气急、胸闷、乏力等不适及时就诊。
已经确诊妊娠合并心室间隔缺损的患者,定期高危门诊产检,严密观察心功能及各种症状。
大多患者优先考虑去妇产科就诊,如果合并有其它心脏疾病,可考虑相应科室就诊,如心内科。
现在停经多少周了?
是否出现头痛、头晕、视物模糊、腹痛等症状?
症状持续多久了?
既往有无其他的病史?
孕前曾有过胸痛、呼吸困难等情况吗?
X 线检查
利用X线检查了解患者心脏以及肺部的情况,此项检查需要医生根据患者情况进行,以免对胎儿产生不良影响。
心电图检查
视室间隔缺损口径的大小和病期的早晚而异,了解患者是否存在心室肥大等情况。
超声心动图
该检查可以对患者心室间隔缺损的位置、大小等情况进行较为明确的评估。
右心导管检查
当患者的血流动力学意义不明确时,通常会进行该检查进一步了解患者目前状况,准确判断患者室缺位置以及当前病情。
选择性心血管造影
该项检查用以帮助临床医生辅助诊断。
当缺损较小时无明显临床表现,缺损较大时出现劳力性呼吸困难、气促等表现,有时还会表现为乏力、发绀、易疲劳、易反复发生呼吸道感染,严重时早期即有心衰、心律失常及感染性心内膜炎表现,根据临床检查结果综合进行判断。
体格检查
可见心尖搏动增强并向左下移位,心界向左下扩大,典型体征为胸骨左缘Ⅲ~Ⅳ肋间有粗糙收缩期杂音,并且向心前区传导。若分流量大时,心尖部可有功能性舒张期杂音,肺动脉瓣第二音亢进及分裂。有严重的肺动脉高压时,肺动脉瓣区有相对性肺动脉瓣关闭不全的舒张期杂音,原间隔缺损的收缩期杂音可减弱或消失。
X线检查
发现小口径缺损、左向右分流量较少者,常无明显的心、肺和大血管影像改变,仅示肺动脉段较饱满或肺血管纹理增粗。口径较大的缺损,当肺血管阻力增加显著,呈大量左至右分流者,则示左心室和右心室扩大,肺动脉显著高压时,有显著的右心室增大。
心电图检查
小口径的缺损心电图可正常。较大的缺损,初期阶段示左心室高血压、左心室肥大;随着肺血管阻力增加和肺动脉压力升高,逐步出现左、右心室合并肥大;最终主要是右心室肥大,并可出现不全性束支传导阻滞和心肌劳损等表现。
超声心动图
可发现室间隔缺损处回声中断和心室、心房和肺动脉主干扩大情况。高位较大缺损合并主动脉瓣关闭不全者,可见舒张期瓣膜脱垂情况。彩色多普勒检查可见经缺损处血液分流情况和并发主动脉瓣脱垂者舒张期血液倒流情况。
右心导管检查
发现从右心室开始至肺动脉,血液氧含量较高,即显示在右心室水平有左至右分流,肺动脉和右心室压可增高。缺损小的病人做血液氧含量检查也许不能发现分流的存在。
心房间隔缺损
室间隔缺损杂音的位置较低,常在胸骨左缘第3、4肋间,且多伴有震颤,左心室常有增大可资鉴别,超声心动图,右心导管检查等可有助于确定诊断。
肺动脉口狭窄
漏斗部型的肺动脉口狭窄,杂音常在胸骨左缘第3、4肋间听到,易与心室间隔缺损的杂音混淆,但前者肺循环不充血,肺纹理稀少,右心导管检查可发现右心室与肺动脉间的收缩期压力阶差,而无左至右分流的表现,可以确立前者的诊断,但心室间隔缺损和漏斗部型的肺动脉口狭窄可以合并存在,形成所谓“非典型的法洛四联症”,且可无发绀,因此需加注意。
妊娠合并心室间隔缺损一般行短期治疗,可选择对胎儿无致畸作用的利尿剂,如速尿及洋地黄类正性肌力药物等控制心力衰竭。可根据情况选择是否进行剖宫产,心室间隔缺损大常伴有肺动脉高压,右向左分流,出现发绀和心衰,故此类患者妊娠期危险大,在早孕期宜行人工流产终止妊娠。
孕前应对先天性心脏病妊娠后可能发生的情况进行评估,孕前应仔细检查与评估以决定是否可以妊娠。
孕期严密观察心功能及各种症状,并提前入院待产。
注意营养,纠正贫血和防治妊娠期高血压疾病及上呼吸道感染。
妊娠期加强胎儿胎盘功能监护,定期做无应激试验及B超检查,必要时做彩超检查以除外胎儿先天性心脏病。
孕周大,不宜流产者,可选择对胎儿无致畸作用的利尿剂,如速尿及洋地黄类正性肌力药物等控制心力衰竭。
根据心室间隔缺损大小、心功能状况、产科问题以及有无妊娠合并症与并发症,一般应放松剖宫产指征,采用剖宫产为妥。医生会对患者情况进行准确和全面的了解,必要时会请心内科医师共同监护,术前及术后要遵医嘱使用抗生素预防感染。
心室间隔缺损大常伴有肺动脉高压,右向左分流,出现发绀和心衰,故此类患者妊娠期危险大,在早孕期宜行人工流产终止妊娠。如妊娠已超过3 个月,应再次评估决定是否可以继续妊娠,如有先兆心力衰竭,出现右向左分流、肺动脉高压或其他合并症者,应积极处理、控制心力衰竭后终止妊娠。
妊娠合并心室间隔缺损如果无并发症,则预后良好。孕妇可能会出现心力衰竭、恶性心律失常、感染性心内膜炎等后遗症,建议每隔半年复查一次。
小型室间隔缺损孕期如果无并发症,则母婴结局良好。
妊娠合并小型心室间隔缺损如果没有并发症,孕妇死亡率较低,母婴结局良好。
妊娠合并心室间隔缺损经过正规治疗后,部分不适宜妊娠的孕妇仍可能出现心力衰竭、恶性心律失常、感染性心内膜炎等症状。
建议每隔半年一次采用超声心电图、胸片检查、心电图检查复查。
妊娠合并心室间隔缺损宜吃低盐、低脂肪的食物、清淡食物,不宜过量补钙,戒烟、酒、浓茶和咖啡,禁止食用苦寒及辛辣食物。
宜吃低盐、低脂肪的食物
食盐中的钠有亲水作用,易促使水肿。室缺患者尽可能采用低盐饮食而不采用无盐和低钠饮食。
宜吃清淡一些的食物
孕妇进行补充营养时宜适量吃海产品,能够降低胆固醇,但吃鱼时,要限制玉米油、葵花子油和豆油的摄入,因为这些油会抵消鱼对细胞的保护作用。纤维类食物,纤维与降低胆固醇的药物有着同样作用,特别能保护心脏。
适度补钙
饮食中特别注意不宜过量补钙。
对于妊娠合并心室间隔缺损的患者孕前应充分评估病情,适宜妊娠的孕妇应做到定期产检,适当增加产检次数,密切关注母婴情况,孕妇还应保证充足的休息时间,不要过分紧张,以免加重病情。
保持乐观愉快的情绪,不可过于激动。
生活节制注意休息、劳逸结合,生活有序,做到茶饭有规律,生存起居有常、不过度劳累,养成良好的生活习惯。
孕期应控制体重增长,以减轻心脏负担。
孕前常规行心电图及肺部X线检查进行筛查,仔细鉴别是否有心律不齐或肺动脉高压的情况。
孕前仔细鉴别有心律不齐或肺动脉高压,尤其有明显的肺动脉高压则不宜妊娠,应采取有效的避孕措施。
孕期应定期到医院产检。
参考文献
[1]谢幸,苟文丽.妇产科[M].北京:人民卫生出版社,2019:248.
[2]中华医学会妇产科学分会.产科学组妊娠合并心脏病的诊治专家共识(2016中华妇产科杂志,2016,51(6):401-409.
