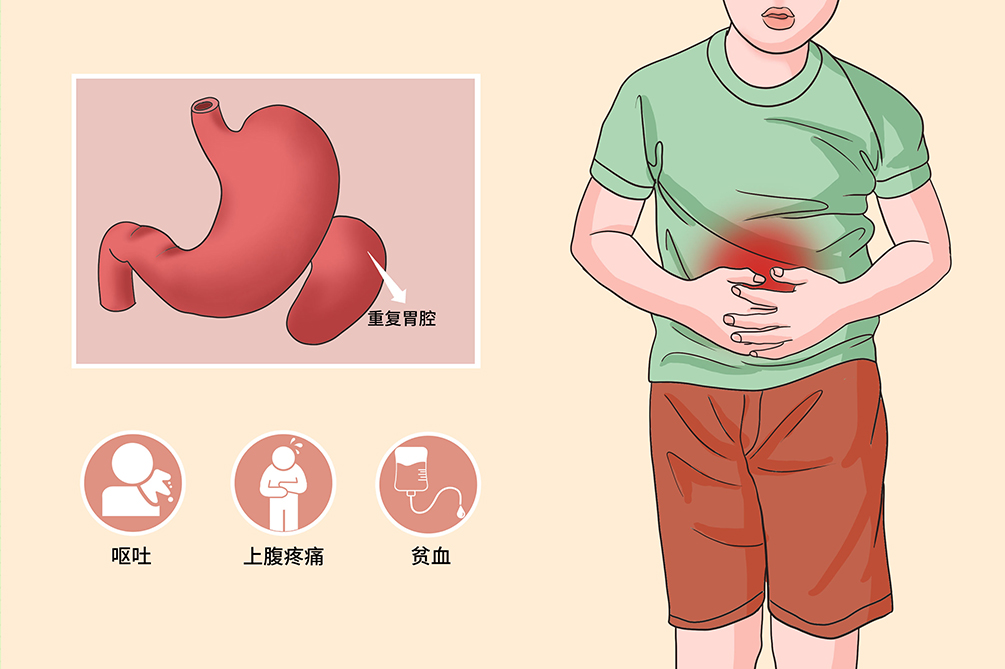
双胃
双胃畸形是一种罕见的先天性畸形,在原有胃的基础上存在异常的囊性结构或重复的胃腔。该病少见,多位于大弯或幽门部,常呈囊状或管状,少有与胃腔相通。临床表现因病变大小、部位不同而异。当病变较小时,常无特殊症状;当病变较大或引起胃肠动力学改变致胃蠕动差和排空不畅常有腹痛、反酸等症状。若病变严重出现胃穿孔时,临床症状严重如腹痛、腹胀、腹壁紧张。此病一经诊断需经手术治疗,预后较好。
- 就诊科室:
- 消化内科
- 是否医保:
- 是
- 英文名称:
- double stomach
- 疾病别称:
- 胃重复畸形
- 是否常见:
- 否
- 是否遗传:
- 是
- 并发疾病:
- 胃穿孔、肠梗阻、腹膜炎
- 治疗周期:
- 短期治疗
- 临床症状:
- 呕吐、疼痛、便血、便秘、贫血、营养不良
- 好发人群:
- 先天性发育不良者、围产期缺氧或受到创伤者
- 鉴别诊断:
- 肠系膜囊肿、纤维瘤
- 常用检查:
- X线钡餐检查、腹部B超检查、胃镜检查
双胃的发病原因及发病机制尚未阐明,可能与空泡化不全、外胚层与内胚层粘连、围产期不良的环境因素有关,好发于先天性发育不良者,围产期缺氧、受到创伤者。
空泡化不全学说
胚胎在6周时消化道增长的速度快于整个胚胎。消化道长度的迅速增长首先是依靠腔内上皮细胞的增殖,致使某些部位的管腔狭窄或闭塞,成为实性索状体。正常情况下,上皮细胞分泌的液体聚集于细胞间形成空泡。这些空泡沿消化道纵行排列,然后相互融合或与主要管腔相通,当所有的上皮细胞被拉开而被覆于增长的消化道表面时,所有空泡最终完全放入空腔,完成消化道的增长。如果在空泡化期一组细胞相互融合但不与消化道相通时,则形成囊性变畸形。双胃也是空泡化不全形成的。
外胚层与内胚层粘连学说
消化道畸形的发生与胚胎3周时发育障碍,内胚层与外胚层发生异常粘连有关。当时,正是脊索形成阶段,脊索首先分裂成两段,通过两段间的孔道,内、外胚层发生粘连。在外皮与消化管之间穿过脊髓与椎体,形成神经-肠管。在以后的发育过程中,神经-肠管通过分化或完全存留或残留一部分而形成各种不同的重复畸形。
围产期不良的环境因素
如孕妇在产期内出现缺氧,会导致婴儿缺氧,而婴儿对氧气极其敏感。孕妇可能因应激反应、在受到创伤等条件下机体会对婴儿的生长环境产生不利影响。
双胃的发病率约占整个消化道畸形的9%。
先天性发育不良者。
围产期缺氧或受到创伤者。
双胃疾病的主要症状为呕吐,也可有上腹痛、便血、便秘、体重减轻等症状,部分患者可出现黑便或上消化道出血等症状,其并发症主要为胃穿孔、肠梗阻、腹膜炎、复发性胰腺炎。
呕吐
大多数病人在出生后2年内出现间隙性呕吐,呕吐物多为胃内容物及未消化食物。
疼痛
患者可有间歇性的上腹钝痛。如果为儿童,可能难以描述清楚疼痛位置和具体的感觉。
贫血、营养不良
患者由于进食后恶心、腹部疼痛等原因拒绝进食,逐渐导致营养不良、贫血、体重上升不佳的情况出现。
如果有异位胰腺的导管与双胃相通,表现为反复发作的胰腺炎,若双胃发生溃疡,此时血液可经异位胰腺的导管进入肠道,出现黑便或上消化道出血的症状。
胃穿孔
多位于胃小弯侧,起病急,突发腹痛。急性胃穿孔时胃壁变薄,加之胃腔内压力突然增加,高度酸性胃内容物溢入腹腔,引起化学性腹膜炎,继之细菌生长繁殖,4~6小时后形成弥漫性细菌性腹膜炎。若穿孔较小或迅速被封闭,腹腔漏入量较少,炎症多局限。若穿孔后与大、小网膜或附近器官粘连,可与穿孔周围形成脓肿。
肠梗阻
患者症状主要表现为痛、吐、涨、闭。肠梗阻时因为肠道不通畅,所以会出现大便不通的现象,临床主要表现是停止排便排气,由于大便不通,粪便在肠道内积聚,可以出现腹胀,腹胀严重就可以出现疼痛,由于往下不通,所以会出现呕吐。如果做腹部平片检查,可以出现液平,可以诊断肠梗阻。出现肠梗阻首先需要禁食,然后做胃肠减压。
腹膜炎
由于胃穿孔导致胃内消化性液体和食物对腹膜刺激,可以出现腹痛,腹胀,肠鸣音减弱等临床现象,但缺乏压痛,反跳痛,腹肌紧张等体征,腹部X线摄片,腹腔穿刺和观察往往可以明确诊断。
复发性胰腺炎
如果有异位胰腺的导管与双胃相通,表现为反复发作的胰腺炎。
患者出现不明原因的恶心、呕吐、间歇发作的腹部疼痛时,需要及时就诊于普外科,进行医生问诊,以及相关的影像学检查,以便明确诊断,双胃注意与肠系膜囊肿、纤维瘤等疾病相鉴别。
对于高危人群,普查检测非常有必要,观察患者病情的变化。无论是不是高危人群,一旦出现病情进展需要及时就诊。
患者出现不明原因的恶心、呕吐、间歇发作的腹部疼痛,或出现幼儿喂养困难、儿童拒食、营养不良等情况时要及时就诊。
若突发剧烈腹痛、大出血的情况,应立即就诊。
大多患者优先考虑去消化内科。
出现大出血、剧烈腹痛等危急情况,应到急诊科就诊。
目前都有什么症状?(如呕吐、精神萎靡等)
症状持续多久了?
进行过什么检查吗?
既往有无其他的遗传病史?
X线钡餐检查
显示胃大弯有压迹或有向胃腔内突出的圆形肿物致使幽门变形狭窄,极少数与胃腔相通的双胃,可见钡餐流入双胃腔内。
腹壁B超检查
可发现上腹部囊性肿块,经内镜超声检查诊断更加确切,它可清晰地分辨出胃壁的各层结构及附着于胃外层的囊肿,甚至可发现双胃内的新生物。
胃镜检查
可发现突入胃窦或幽门的囊性肿物,诊断主要依靠胃镜检查中的仔细观察。
逆行胰胆管造影
对于并发胰腺炎反复发作的病人,区别有无异位的胰腺以及异位胰腺的导管与双胃是否相通,最可行的检查方法是逆行胰胆管造影。
通过患者病史、临床表现、相关检查结果即可明确诊断为双胃。
病史
有间隙性呕吐史,以胃内未消化食物为主。
临床表现
出现上腹部囊性肿块、贫血、营养不良、呕吐、疼痛等症状。
辅助检查
X线钡餐造影可示胃大弯有切迹或向胃腔内突出的圆形肿物致幽门狭窄;内镜超声示附着于胃外层的囊肿;胃镜检查可发现突入胃窦或幽门的囊性肿物。
肠系膜囊肿
肠系膜囊肿一般不会发生肠梗阻、呕血、便血。双胃出现并发症时有肠梗阻、呕血、便血等症状。肠系膜囊肿的钡餐或钡灌肠造影 可见肠道受压移位等表现,如肿块邻近肠管狭窄、拉长、肠壁僵硬;钡剂通过困难或缓慢;胃十二指肠及横结肠移动或弧形压迹等。双胃的X线钡餐检查显示胃大弯有压迹或有向胃腔内突出的圆形肿物致使幽门变形狭窄,极少数与胃腔相通的双胃,可见钡餐流入双胃腔内。
纤维瘤
纤维瘤常为实性,界清肿块,切面灰白色,质中至韧,胃镜下梭形细胞呈席纹状排列,极少囊性变。双胃的胃镜检查可发现突入胃窦或幽门的囊性肿物。
双胃患者应尽早手术治疗,因小儿的双胃多为良性,但是双胃在不断的发展过程中,可能会导致严重的并发症,至成年者也有癌变的可能。外科手术是治疗的唯一手段,经过手术治疗后,患者的生存质量可有所提高。
双胃患者一般不采取药物治疗。
通常采用的方法是将双胃连同共用的胃壁切除,再行胃壁吻合,该方法实用可靠,并发症少,另外还可施行胃部分切除术。
对于合并异位胰腺、双胃与异位胰腺导管,甚至与正常胰腺导管相通的病例,应切除异位胰腺,并在正常胰腺外切断其通道,才能防止胰腺炎的复发。
双胃患者经过正规手术治疗后,预后良好且复发率低,一般不会影响自然寿命,术后早期,每1~2周复查一次。
双胃患者不能自愈,需要通过抗感染、手术治疗等方式进行治疗,治疗效果良好,可治愈且复发率低。
双胃患者前期及时治疗,一般不会影响自然寿命。
双胃患者术后早期,每1~2周复查一次,达到治疗目标,症状控制稳定后,可1个月复查一次。
双胃患者应注意饮食调理,要多吃蔬菜、水果以及富含蛋白质、维生素类的食物,防止营养不良的发生。此外还应健康饮食,减少辛辣刺激、油腻等食物的摄入。
多食蔬菜、水果,多饮水,避免便秘。
多吃含蛋白质类食品,如瘦肉、牛肉、蘑菇等。
应多吃清淡、含丰富维生素的食物,如绿豆、萝卜,防止营养不良的发生。
禁烟酒,避免刺激性食物,如辣椒、蒜、火锅等。
双胃患者术后要卧床休息,避免影响伤口的恢复,如果术后患者出现病情加重或者不缓解时需要立即就医,避免病情恶化,同时患者也要注意保证敷料清洁,关注引流管通畅等情况。
术后患者应卧床休息,不要随意活动,以免影响伤口的恢复,根据恢复的情况,在医生允许的前提下可增加一些简单的运动,如散步等。
注意伤口保持清洁、卫生,防止感染。
双胃患者术后要保持敷料清洁,关注引流管通畅等情况,具体拔管时间谨遵医嘱,在没有医生的指导下,不要轻易的触动。
双胃患者经过手术治疗后,观察伤口的情况,同时注意观察症状是否改善,如果没有改善,或症状加重要立即就医处理,避免病情加重。
对羊水过多的孕妇应警惕胎儿先天性畸形发生的可能,羊水穿刺造影和羊水甲胎蛋白、乙酰胆碱酯酶同时升高,有助于产前诊断。
双胃的发病原因及发病机制尚未阐明,因此无明确有效的预防措施,但是通过孕期定期产检,同时孕妇在怀孕阶段注意安全,保持良好的情绪等措施,可一定程度上预防该病的发生。
4267点赞
参考文献
[1]慕晓龙,屈振繁.腹腔镜诊治胃重复畸形1例[J].临床小儿外科杂志,2020,19(05):467-468.
[2]王坤,蔡晶,卢应酬,李小卫,翟国敏,伍岗泉.小儿胃重复畸形1例并文献复习[J].广东医科大学学报,2019,37(05):610-613.
[3]万曼,田钊旭,刘婕,吴碧芳,谢韵,苏瑞章,胡益群.成人胃重复畸形1例[J].医学影像学杂志,2019,29(10):1815-1816.
