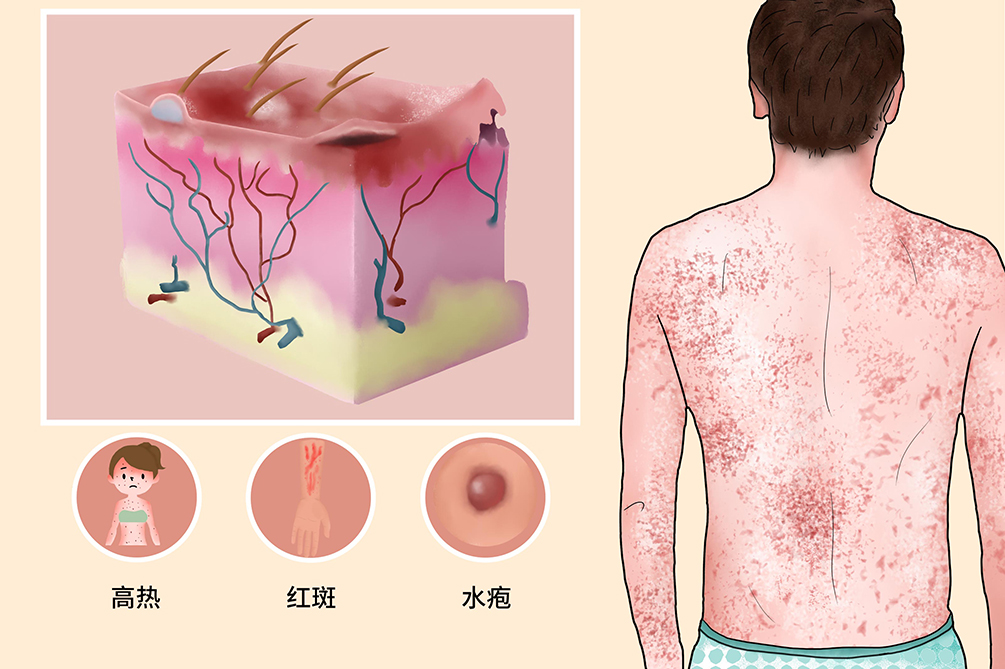
中毒性表皮坏死松解症是是一种以全身皮肤出现泛发性红斑、大疱及表皮剥脱,伴高热及全身中毒症状为特征的严重皮肤病,中毒性表皮坏死松解症最常发生于成人,与服用磺胺类、巴比妥类、非类固醇抗炎药、苯妥英纳、别嘌呤醇和青霉素药物有关,但也有部分其它药物可发生此类型药疹。约有1/5的患者否认有服药史,约在1/3病例中由于同时患有严重疾病及用药物治疗而病因不明。中毒性表皮坏死松解症为皮肤科少数病情危重的疾病之一,其死亡率达30%~35%%。
- 就诊科室:
- 皮肤科
- 是否医保:
- 是
- 英文名称:
- toxic epidermal necrolysis,TEN
- 疾病别称:
- 疱性表皮松解萎缩型药疹、Lyell综合征
- 是否常见:
- 否
- 是否遗传:
- 具有遗传相关性
- 并发疾病:
- 肝炎、肺水肿、肾小球肾炎
- 治疗周期:
- 1个月左右
- 临床症状:
- 高热、全身皮肤出现泛发性红斑、大疱、表皮剥脱
- 好发人群:
- 有过敏史者、毒感染等易感人群、成人
- 常用药物:
- 地塞米松、氢化可的松、新青霉素
- 常用检查:
- 体格检查、血常规、尿常规、肾功能、B超
中毒性表皮坏死松解症最常见的致敏药物是磺胺类、巴比妥类、非类固醇抗炎药、苯妥英纳、别嘌呤醇和青霉素等。中毒性表皮坏死松解症多发于成年人,部分严重病例病因不明。
致敏药物,如磺胺类、巴比妥类、非类固醇抗炎药、苯妥英纳、别嘌呤醇和青霉素等的代谢异常引起。
同一个家庭中可以数人对同一药物出现过敏反应,具有遗传易感性。
细胞免疫的因素,可能与一种循环毒素有关,但到目前为止,尚无充分的证据表明是由循环毒素引起的。
一些细胞因子可能在炎症浸润及表皮坏死中起重要作用。
中毒性表皮坏死松解症是一种罕见的、以爆发性表皮及黏膜剥脱为主要表现,为皮肤科的重症之一,年发病率为(0.4~1.2)/100万,死亡率高达 30%~35%,其中的74%~94%由药物或上呼吸道感染诱发。
中毒性表皮坏死松解症好发于有过敏史者、病毒感染等易感人群,多见于成人。
中毒性表皮坏死松解症为急性发病,发病前可有发热或流感样不适等全身症状。随后急骤出现高热,面部和躯干出现红斑,并迅速遍及全身。红斑颜色加深为深红斑,也可见血性大疱,伴触痛,可能会并发肝炎、肺水肿、肾小球肾炎等疾病。
起病大多急骤,全身中毒症状较重,可有高热、疲惫、腹泻、咽痛和呕吐等症状。少数起病可缓,先是眼睑、结膜、口腔或生殖器的炎症,历时10~14天后,出现发热及皮疹。皮疹为弥漫性紫红或暗红色斑片,或呈多形性红斑样皮损,或初期同时有固定性药疹样皮损,即中部黑红或有大疱,边缘为红斑,常起于腋窝和腹股沟,迅速波及全身,仅毛发区可不被累及,触痛显著。随后于红斑表面出现起大小不等的松弛性水疱,融合成大面积的表皮坏死松解、脱落,留下疼痛的剥脱面,似浅表烫伤。口腔、颊黏膜、眼结膜、外阴黏膜可同时受累。
多数患者口咽、食管、胃、肠黏膜均可发生糜烂、出血,临床表现腹泻、大便隐血及便血。
5%患者有肝损害,出现低蛋白血症。
27%患者出现支气管黏膜糜烂,分泌物增加,出现呼吸困难、肺间质性水肿等。4.3%患者发生较重的支气管肺炎,可能导致呼吸衰竭而死亡等。
肝炎
中毒性表皮坏死松解症多由于药物过敏所致,而药物通过肝代谢,所以若药物不能正常代谢会引起肝功损害、低蛋白血症,甚至肝炎。
肺水肿
累及肺部,引起进行性呼吸困难、气促、气短等肺水肿表现。
肾小球肾炎
药物通过血液及药物的代谢毒素进入肾脏,引起肾功能的损害,表现为血尿、高血压、少尿等。
中毒性表皮坏死松解症死亡率高,故发现高热、皮肤出现红斑应该及时就诊,早诊断、早治疗,去皮肤科就诊,需要注意的是和重症多形红斑区分。
对于服用药物,如磺胺类药物、苯妥英钠等,的病人皮肤出现红斑、瘙痒、发热时应该及时就诊。
如皮肤骤然出现红斑,迅速遍及全身伴高热、抽搐或四肢湿冷等症状,需立即就医。
发现皮肤有皮疹等应该积极到皮肤科治疗。
出现高热、抽搐等急症,可至急诊就诊。
目前都有什么症状?(如高热、皮肤疼痛等)
怎么发现有皮肤红斑的?
有服用药物吗?具体服用什么药物?
既往有无类似的这种情况出现?
有无过敏史?
体格检查
医生根据查看患者皮疹形态、大小、分布、颜色等,判断皮疹的类型,中毒性表皮坏死松解症为弥漫性紫红或暗红色斑片,或呈多形性红斑样皮损,或初期同时有固定性药疹样皮损,即中部黑红或有大疱,边缘为红斑,常起于腋窝和腹股沟,迅速波及全身,仅毛发区可不被累及,触痛显著。
血常规
可以出现白细胞减少,根据此项检查,可查看患者有无感染现象。
尿常规、肾功能
出现少量、肾功能检查异常,比如肌酐、尿素升高,查看有无造成肾脏损伤,了解疾病的严重程度。
X线
查看中毒性表皮坏死松解症是否累及肺部,是否有间质性肺水肿等。
病理学检查
当坏死的表皮与下面的真皮分离,表皮与真皮的间隙充满液体,产生水疱,水疱特征为易破。因坏死的表皮用拇指轻压可使其向周围扩展,像湿的烟纸,外伤可使其脱落,常露出潮湿出血的大片真皮,即所谓的“烫伤样”,帮助诊断疾病。
患者有用致敏药物史。
患者出现全身大面积糜烂、大疱,伴有发热等症状。
如果患者同时满足以上两项,可做出诊断。
重症多形红斑
重症多形红斑有高热病程,皮损为多形性,有红斑、水疱、丘疹、甚至紫癜等,可出现大疱,但疱壁紧张,面积较局限。口腔黏膜常有广泛的大疱形成,呈灰白色膜性损害。眼部症状更为明显包括严重的卡他症状、化脓性结膜炎、前色素层炎、全眼球炎等。而中毒性表皮坏死松解症皮损波及全身,可见大面积表皮松解、脱落,可以此鉴别。
葡萄球菌性烫伤样皮肤综合征
葡萄球菌性烫伤样皮肤综合征由凝固酶阳性Ⅱ组噬菌体71型的金黄色葡萄球菌引起,这种球菌产生表皮溶解毒素,作用于表皮粒层使发生离解。患者绝大多数是10岁以下的婴儿和儿童,偶见于肾衰竭或免疫功能障碍的成人,发于婴幼儿者又称Ritter病。而中毒性表皮坏死松解症由药物因素引起,发病人群多为成人,可通过病因以及好发人群鉴别诊断。
由于中毒性表皮坏死松解症患者发病急,进展快,故治疗必须及时,需立即停用致病药物,应按大面积烧伤护理。加强支持疗法,注意水电解质平衡。
全身治疗
皮质激素主要治疗非金葡型中毒性表皮坏死松解症,应尽早使用,如氢化可的松静滴等,症状缓解后即渐减量,疗程约需数周。
抗生素主要治疗金葡型中毒性表皮坏死松解症,如新青霉素Ⅰ、Ⅱ、Ⅲ、邻氯青霉素、双氯青霉素和氨苄青霉素等。对非金葡型,抗生素只在预防和治疗继发感染时酌情选用。
局部治疗
原则上应使用无刺激性的保护性药物兼具一定的收敛、消炎和杀菌作用。可暴露于温度适宜而干燥的通风罩下,0.5%硝酸银、紫草油或用含地塞米松和新霉素的气溶胶喷洒。渗液多或有轻微继发感染时,可用2%硼酸水间断湿敷,应加强口腔、眼及外阴部的护理。
中毒性表皮坏死松解症无手术治疗,多应用药物控制症状。
注意水、电解质平衡,补液及输全血或血浆。
部分患者可给予康复理疗等治疗方式,部分患者可以采用血浆置换等疗法缓解症状。
中毒性表皮坏死松解症患者通过治疗,可以治愈且一般不会影响患者自然寿命,患者需要半个月进行复诊,查看病情恢复情况。 中毒性表皮坏死松解症患者可出现萎缩性瘢痕、眼睛受累等后遗症。
中毒性表皮坏死松解症通过积极治疗可以治愈。
中毒性表皮坏死松解症的患者如果早发现、早治疗,一般不会影响患者自然寿命。
中毒性表皮坏死松解症患者皮损愈合,可有色素沉着,但色素会逐渐减退,但可持续10年以上。黏膜糜烂有时可在表皮愈合后仍持续数月,并可留下萎缩性瘢痕,其造成之食道狭窄、包皮和阴道的粘连常需要外科治疗。20%~40%的存活者有眼睛受累。少数患者由于泪管阻塞可出现泪眼,但大多数患者的表现有睫毛、脸上皮增生,伴鳞状化生、结膜和角膜新生血管形成,引起一种中毒性表皮坏死松解症眼综合征,这些损害可引起畏光、灼痛、视力下降甚至失明。
中毒性表皮坏死松解症患者在半个月需复诊一次。
中毒性表皮坏死松解症的患者无特殊饮食注意事项,常规饮食即可,以清淡、高维生素等饮食为主,平日补充营养,增强患者体质。
患者可以多吃蔬菜,每天确保有新鲜的水果、蔬菜、坚果等,补充营养。
患者勿饮食辛辣,多食用清淡的饮食。
由于患者高热,并伴有口腔黏膜糜烂,不能进食,应注意补充体液,防止发生水电解质紊乱。
由于患者疼痛剧烈及表皮剥脱,应尽量减少搬动患儿的次数,并使用支被架覆盖衣被。皮肤护理以暴露干燥疗法为宜,应注意皮肤清洁,防止继发感染。
每日应用生理盐水定时清除口腔、眼、肛门及外生殖器部位的分泌物。
中毒性表皮坏死松解症的患者需自己学会观察皮疹的变化,出院后定期复查肝肾功以便进一步了解病情。
常有增加革兰氏阴性菌或其他细菌脓毒血症的倾向从而增加死亡率。因此,如果用这类药物,短疗程较为安全,具体服药注意事项遵医嘱。
不乱服药物,遵嘱服用药物,定期随访,并戒烟、戒酒。
皮肤一旦接触到污染物,如苯类物质,需尽快用酒精冲洗。
参考文献
[1]丁香,闵定宏,郭光华.中毒性表皮坏死松解症13例[J].中华烧伤杂志,2018,34(3):173-175.
[2]晏爱珍,曾小芳,冯占.中毒性表皮坏死松解症的护理[J].现代临床护理,2017,16(5):34-38.
[3]刘燕.美皮康敷料在中毒性表皮坏死松解症患者中的应用效果[J].护理实践与研究,2019,16(14):150-151.
[4]芦伟东.天疱疮及特殊皮肤病临床治疗指南[M].河北科学技术出版社,2014:93-96.
[5]车雅敏.外阴疾病鉴别诊断学[M].人民军医出版社,2015:136-138.
