乳头乳晕湿疹样癌
乳头乳晕湿疹样癌是一种特殊类型的乳腺癌,又称佩吉特病(Paget病),占乳腺癌比例为1%~5%,高发年龄段为50~54岁。1874年临床病理学家James Paget首先描述了乳房Paget病,27年后即1911年Dubreuilh报告累及外阴的首例乳房外Paget病。本病易发生于富有大汗腺的区域,因其临床表现甚似湿疹,常易误诊。
- 就诊科室:
- 乳腺外科
- 是否医保:
- 是
- 英文名称:
- Papillary areola eczematoid carcinoma
- 疾病别称:
- 乳房Paget's病、乳腺湿疹样癌
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 局部感染、远处转移
- 治疗周期:
- 长期治疗
- 临床症状:
- 乳房红肿、破溃、瘙痒、肿块、腋窝淋巴结肿大
- 好发人群:
- 具有家族史者、乳腺癌个人史、激素水平较高者、接触放射性者、中老年女性
- 鉴别诊断:
- 乳房湿疹
- 常用检查:
- 乳腺超声、乳腺组织活检、乳腺X线、生化检查、肿瘤标志物检测、细胞学检查、体格检查
乳头乳晕湿疹样癌可根据临床常用的癌症分期(即TNM分期)进行分类,根据局部病变大小、远处转移及淋巴结转移情况可分为Ⅰ、Ⅱ、Ⅲ、Ⅳ期,数字越大,代表病情越严重。
乳头乳晕湿疹样癌的病因尚不清楚,有待进一步研究。多年来认为本病起源于皮肤,属于皮肤癌前病变,以后恶化侵入乳腺。
目前尚不清楚,多认为本病起源于乳腺导管近开口处,早期为原位癌,这种导管内癌向内侵入乳腺或大汗腺上皮,而向外则侵入表皮,形成表皮病变,可能与汗腺癌有关。
目前尚不明确,可能与长期雌激素水平较高有关。
在临床上少见,国外报道发病率占乳腺癌的比例平均为2.5%,在国内的文献报道平均为1.8%,男性、副乳腺、双侧乳头乳晕湿疹样癌均较为罕见。
具有家族史者
如直系亲属患有乳腺癌,其他亲属患病的风险增加。
有乳腺癌个人史
一侧乳房患患者,另一侧乳房患病的几率增加。
激素水平较高者
激素有可能会影响患者乳房的发育,同时有可能促进乳房癌的发生。
接触放射性物质者
长期的经过射线或者其他放射物质影响乳房,可以增加乳腺癌的患病。
女性患病较男性多
根据统计女性得病几率比男性高。
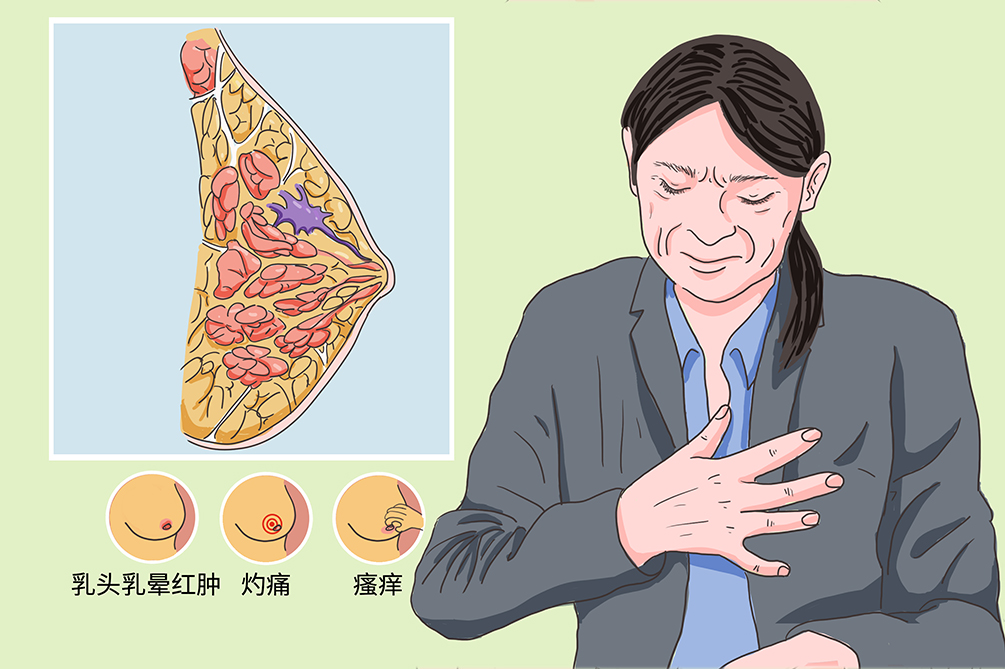
由于乳头乳晕湿疹样癌是一种特殊类型的乳腺癌,早期症状较不明显,一般不会引起广大女性的重视,随着病情发展一般会出现乳头刺痒、灼痛,随后出现慢性湿疹性病变,乳头乳晕的皮肤发红、糜烂、潮湿。
常发生于非哺乳期,以单侧发病者为多,早期病变主要侵及乳头乳晕皮肤,在发病初常表现为乳头局部瘙痒或轻灼痛,后可出现乳头乳晕皮肤发红,轻度糜烂,表面常有黄褐色或灰色的鳞屑状痂皮附着,区域病变皮肤粗糙,增厚而坚硬,但与周围分界清楚。乳头和乳晕部皮肤糜烂经外敷药物处理后可暂时好转,但很快又复发。呈渐进病程,多数患者乳腺内可触及肿块,病程长者还可出现同侧腋窝淋巴结肿大。
局部感染
由于该病容易导致皮肤破溃,经过病情发展破溃的皮肤极易引起旁边组织的感染发生。
远处转移
该疾病可以通过淋巴结转移,比如腋下淋巴结转移、出现腋下淋巴结肿大,还可以转移至其他组织,例如肺转移表现为咳嗽,骨转移表现为骨头疼痛。
由于乳头乳晕湿疹样癌与乳腺湿疹的表现较为相近,容易造成误诊。其次病变位置特殊,体征不明显,一般不易发现,缺少临床经验的医生容易漏诊。建议患者在日常生活中,一旦乳腺出现不适感,应及时就医。
如发现乳头乳晕破溃、瘙痒,有结痂症状时,应立即就诊。
大多患者优先考虑去乳腺外科就诊。
若患者出现其他严重不适反应或并发症,如头痛、发热等,可到相应科室就诊,如感染科等。
乳房受过外伤吗?
乳头破损多久?
目前都有什么症状?(如畏寒、发热、头痛、全身乏力等)
既往有无其他的病史?
是否有家族史?
乳头处是否有脓液渗出?
刮片和(或)印片细胞学检查
病理学特征为乳头表皮内可见Paget细胞,伴有乳头溢液的患者可行乳头溢液细胞学涂片检查。
活检
在乳头乳晕处楔形切除病变组织,然后行组织病理学检查,这是目前最常用的确诊方法。
乳腺影像学检查
乳腺X线摄影
乳腺X线摄影是乳腺疾病的最基本检查方法,但对40岁以下、无明确乳腺癌高危因素或临床查体未见异常的妇女,不建议首先进行乳腺X线检查。另外,妊娠期女性通常不进行乳腺X线摄影。
乳腺超声
超声检查适用于所有疑诊乳腺病变的人群,可同时进行乳腺和腋窝淋巴结的检查。乳腺超声扫描体位常规取仰卧位,扫描范围自腋窝顶部至双乳下界,包括全乳及腋窝。
实验室检查
生化检查
早期无特异性血生化改变,晚期累及其他脏器时,可出现相应的生化指标的变化,如多发骨转移时,可出现碱性磷酸酶升高。
肿瘤标志物检测
CA15-3、CEA是乳腺癌中应用价值较高的肿瘤标志物,主要用于转移性乳腺癌患者的病程监测。CA15-3和CEA联合应用可显著提高检测肿瘤复发和转移的敏感度,由于其对局部病变的敏感度低,且在某些良性疾病和其他器官的恶性肿瘤中也可升高,因此不适合用于乳腺癌的筛查和诊断。
体格检查
通过触诊患者乳房,观察患者乳房是否存在肿块,如有则观察肿块的大小,有无粘连,边界是否清楚等情况,还可以观察患者乳头处是否有脓液渗出。
结合病史、体征及辅助检查,诊断一般不难。在分泌物中查到Paget细胞是确诊的主要依据。中年妇女如出现乳头乳晕部慢性湿疹及皮肤糜烂等变化,无论有无肿块,都应首先考虑本病的可能。
乳房湿疹
乳房湿疹以哺乳期妇女多见,常对称发生,皮疹主要发生在乳头、乳晕及其周围,急性期常可见群集的小丘疹、疱疹或小水疱,基底潮红,水疱可破溃,有点状渗出,并可相互融合而成糜烂面,结痂后可出现脱屑等改变。至亚急性和慢性期,皮肤表面可出现肥厚、粗糙及脱屑改变,乳头可见皲裂,且伴有色素沉着,自觉皮肤瘙痒剧烈,以夜间为重。患者皮肤损害较轻,病变皮肤与正常皮肤界限不清,给与外用药膏治疗可以治愈。乳头乳晕湿疹样癌患者多见于中老年女性,会出现皮肤增厚,但是病变皮肤与正常皮肤界限清楚,给与外用药膏治疗无效,组织病理学检查可以明确诊断。
乳头乳晕湿疹样癌应采用综合治疗的原则,根据肿瘤的生物学行为和患者的身体状况,联合运用多种治疗手段,兼顾局部治疗和全身治疗,以期提高疗效和改善患者的生活质量。
中医药有助于减轻放疗、化疗、内分泌治疗的副作用和不良反应,调节患者免疫功能和体质状况,改善癌症相关症状和生活质量,可能延长生存期,可以作为乳腺癌治疗的重要辅助手段。
外科手术是首选治疗方法,术后根据病理报告可采取相应的化疗、放疗、内分泌治疗等辅助治疗。常用的手术方式如下:
单纯乳房切除术
病变局限于乳头,未累及乳晕且乳房内未触及肿块者,可选单纯乳房切除术。
乳腺癌改良根治术
目前常用的一种治疗乳腺癌的手术方式。
保乳术
切除肿瘤并保留部分的乳腺组织,保乳术后必须行放射治疗。
适应症
符合以下任一条件的改良根治术后患者,应考虑给予术后辅助放疗:
原发肿瘤最大直径>5cm,或肿瘤侵及乳腺皮肤、胸壁。
腋窝淋巴结转移≥4个,或存在锁骨上或内乳淋巴结转移。
原发肿瘤分期T1~2且腋窝淋巴结转移1~3个的患者,推荐在改良根治术后接受放射治疗。但对其中的无明显高危复发因素,即年龄≥50岁、肿瘤分级Ⅰ~Ⅱ级、无脉管瘤栓、腋窝淋巴结转移数1~2个、激素受体阳性的患者,可考虑省略放疗。
适应症
腋窝淋巴结阳性。
对淋巴结转移数目较少(1~3个)的绝经后患者,如果具有受体阳性、HER2阴性、肿瘤较小、肿瘤分级Ⅰ级等其他多项预后较好的因素,或者患者无法耐受或不适合化疗,也可考虑单用内分泌治疗。
对淋巴结阴性乳腺癌,术后辅助化疗只适用于那些具有高危复发风险因素的患者(患者年龄<35岁、肿瘤直径>2cm、肿瘤、分级Ⅱ~Ⅲ级、脉管瘤栓、HER2阳性、ER/PR阴性等)。
相对禁忌症
妊娠期:妊娠早、中期患者应慎重选择化疗。
年老体弱且伴有严重内脏器质性病变患者。
内分泌治疗
适应症
激素受体ER和或PR阳性的浸润性乳腺癌患者。
原位癌患者如出现以下情况可考虑行5年内分泌治疗:保乳手术后需要放疗患者,特别是其中激素受体阳性的导管原位癌;仅行局部切除导管原位癌患者;行乳腺全切患者,用于预防对侧乳腺癌发生。
禁忌症
使用内分泌药物有禁忌的患者:有深部静脉血栓或肺栓塞史者。
严重肝肾功能损伤者慎用。
孕妇及既往应用内分泌治疗药物过敏者。
靶向治疗
目前,针对HER2阳性的乳腺癌患者可进行靶向治疗,国内主要药物是曲妥珠单克隆抗体。
乳头乳晕湿疹样癌如果得不到积极治疗,会发生疾病的进一步恶化,但是该病经过有效治疗后,一般预后较好,乳腺内有肿块者寿命受影响更大,无肿块的患者5年生存率为94.1%,乳腺内有肿瘤的患者5年生存率为40%。
经积极有效治疗,该病预后较好,乳头乳晕湿疹样癌部分患者可以治愈(恶性肿瘤10年内不复发就认为是治愈)。
积极治疗控制疾病的发展,对自然寿命影响较小。
如果患者治疗后,在生活期间出现乳头分泌脓液或者出现疼痛应该立即就医。
乳头乳晕湿疹样癌患者的饮食应注意合理、均衡地分配各种营养物质,合理控制总热量,合理营养物质分配,忌食辛辣食物,慎食肥甘油腻之品。
宜吃海带,海带可降低体内的雌激素水平,使内分泌失调得到调整,降低女性患乳腺增生的风险。
多吃坚果、种子类食物、鱼类及海产品、牛奶及乳制品、水果、蔬菜、谷类、大豆类、食用菌类。种子、坚果类等食物,包括含卵磷脂的黄豆、花生等,含丰富蛋白质的杏仁、核桃、芝麻等,其中含有大量的抗氧化剂,可起到抗癌的效果。
忌燥热、辛辣、刺激食物,少吃油脂类食物,防止肥胖。
尽量避免使用含有雌激素的药物,不吃用雌激素喂养的鸡、牛肉。
不要过量摄入咖啡、可乐等刺激性饮料,容易增加乳房组织的体液,加重乳房的肿胀感,使乳房感到不舒适。
乳头乳晕湿疹样癌患者采取积极的、合理的治疗,并使病情得以控制或消除之后,需进行康复治疗。另外,重新建立生活规律,培养良好的习惯,积极参加有益的社交娱乐活动,加强营养的调摄,坚持适度的体力和功能锻炼,都有利于肿瘤病人恢复。
术后避免用力咳嗽,防止术后刀口裂开。
术后胸带应注意加压包扎胸壁,术后防止伤口裂开、伤口渗血等,减少引流液的渗出。
放疗期间应注意皮肤的变化,防止出现皮肤红肿等不适。
化疗期间应注意清淡饮食,可能会出现恶心、呕吐等不适。
注意观察伤口皮肤血运,有无感染、坏死等。
肿瘤病人的心理压力较大,而患者的心理状态直接影响其对手术的耐受性及术后的康复效果,应注意调整心态、放松心情。
注意并发症的防治,常见有以下几种:
皮下积液
发生率在10%~20%,除手术因素外,术后要特别注意保持引流通畅,包扎胸带松紧度适宜,避免过早外展术侧上肢,发现积液要及时引流。
皮瓣坏死
术后皮瓣坏死率约10%~30%,皮瓣缝合张力大是坏死的主要原因。术后注意观察胸部勿加压包扎过紧,及时处理皮瓣下积液。
上肢水肿
主要原因是患侧腋窝淋巴结清除,腋部感染或积液等导致上肢淋巴回流不通畅或静脉回流障碍,术后注意上肢活动的时间、力度、方式。
乳头乳晕湿疹样癌目前病因尚不明确,无特定的预防办法。但是通过有效、简便、经济的乳腺检查措施,在无症状妇女中识别和发现具有进展潜能的癌前病变患者,以及早期浸润性癌患者,以期早期发现、早期诊断及早期治疗,最终达到降低乳腺癌死亡率的目的。
20~39岁
每月一次乳腺自我检查。
每1~3年一次临床检查。
40~69岁
适合机会性筛查和群体性筛查。
每1~2年一次乳腺X线检查(条件不具备时,可选择乳腺超声检查)。
对致密型乳腺(腺体为c型或d型)推荐与超声检查联合。
每月一次乳腺自我检查。
每年一次临床检查。
70岁以上
机会性筛查(有症状或可疑体征时进行影像学检查)。
每月一次乳腺自我检查。
每年一次临床检查。
建立良好的生活方式,保持心情舒畅,积极锻炼身体。
乳腺自查应每月一次,最佳时间应选择在月经过后或两次月经中间,此时乳腺比较松软,无胀痛,容易发现异常,对已停经的妇女可选择每月固定的时间进行自查。
不乱用外源性雌激素。
避免食用富含激素性的食物、药物。
4267点赞
参考文献
[1]王谦著,检验医学手册[M].山东科学技术出版社,2016.05:220.
[2]孙宝泉,张广谦主编,基层医师接诊指要[M].人民军医出版社,2015.10:217.
[3]张士舜等主编,张士舜癌症治验录[M].河北科学技术出版社,2015.08:49.
[4]姚美英,姜红丽主编,常见病护理指要[M].人民军医出版社,2015.10:226.
[5]罗杰编著,新编家庭医生百科[M].陕西科学技术出版社,2014.03:176.
