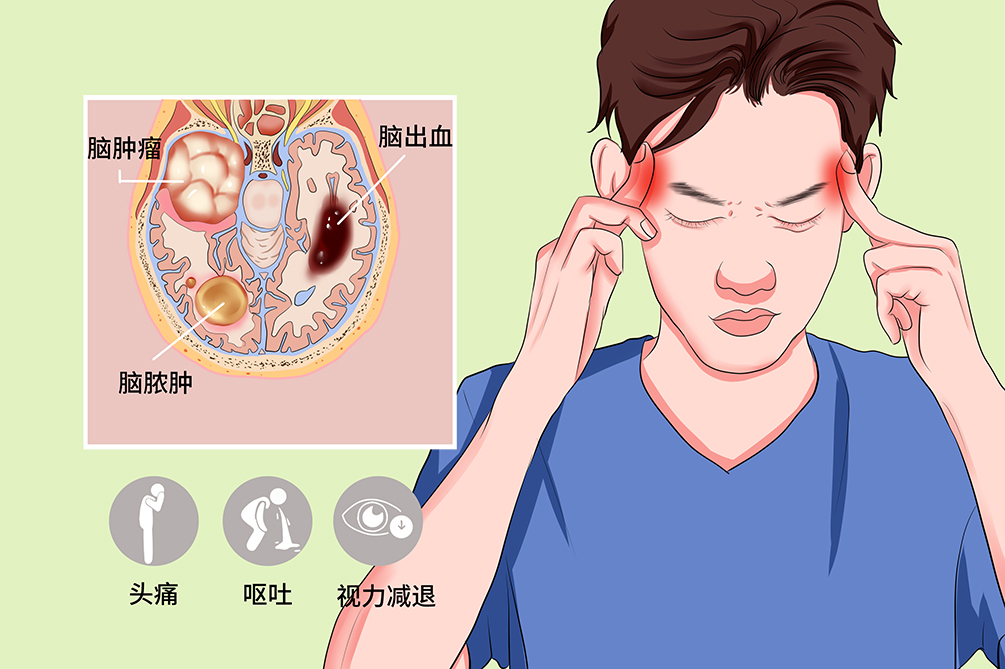
颅内占位性病变是指在密闭的颅腔内占据一定空间的病变,引起颅内压(ICP)的升高,导致中枢神经的损伤和血液循环及脑脊液循环的障碍,从而危及病人的生命。颅内占位性病变从广义角度讲,颅内肿瘤、血肿、脓肿、囊肿、肉芽肿、寄生虫病等都可称之为颅内占位性病变;从狭义的角度讲,主要是指颅内肿瘤。颅内占位性病变大部分疾病较常见,脑脓肿为急性起病,而颅内肿瘤为慢性起病,主要致病因素有外伤、感染等,常见临床症状包括头痛、呕吐、视乳头水肿等,本病一般需要外科手术治疗,预后因病情严重程度个体化差异较大。
- 就诊科室:
- 神经外科、神经内科、急诊科
- 是否医保:
- 是
- 英文名称:
- Intracranial space-occupying lesions
- 是否常见:
- 是
- 是否遗传:
- 有一定的遗传因素
- 并发疾病:
- 癫痫、脑疝
- 治疗周期:
- 需要外科手术患者需住院14~21天
- 临床症状:
- 头痛、呕吐、视乳头水肿
- 好发人群:
- 青壮年人群、中老年人群、男性人群
- 常用药物:
- 甘露醇、脑苷肌肽、丙戊酸钠
- 常用检查:
- 头颅CT、头颅MRI、脑血管造影
脑内肿瘤
脑内肿瘤占所有颅内肿瘤的1/2,且大多为恶性,其中脑胶质瘤占40%左右,依Kernohan分类大致分为星形细胞瘤、室管膜瘤、少突胶质细胞瘤、神经星形细胞瘤、髓母细胞瘤。脑内肿瘤中有10%左右为转移瘤,呈多发性,生长快,随着人均寿命的延长,转移性颅内肿瘤的发生有增高趋势。
脑外肿瘤
脑外肿瘤也占颅内肿瘤的1/2,且多为良性,早期治疗可根治,大致可分为脑膜瘤、垂体瘤、神经鞘瘤和神经纤维瘤、颅咽管瘤、血管瘤等。
脑脓肿
病因病原体侵入颅内,引起局限性化脓性炎症,继而形成脓腔与包膜者称为脑脓肿,尤其好发于儿童与青壮年,脑脓肿的细菌来自邻近感染灶、远隔部位感染灶或通过开放性颅脑外伤直接种入颅内。
脑积水
病因由于脑脊液分泌过多,循环受阻或吸收障碍而致脑脊液在脑室系统及蛛网膜下隙积聚,并引起脑室扩大和颅内压逐步增高者,称为脑积水,同时伴有颅内压增高者为高压性脑积水,而颅内压正常者为常压性脑积水。
颅内占位性病变所涉及的疾病种类较多,导致疾病发生的原因也很多,例如颅脑外伤、高血压所致自发性颅内出血、感染所致颅内脓肿、各种致癌因素所致脑肿瘤等。本病好发于青壮年人群、中老年人群、男性人群,此外,吸烟、理化因素、电磁辐射也是本病的诱因。
颅脑外伤
颅脑外伤可引起各类颅内血肿,如硬膜外血肿、硬膜下血肿等,血肿形成导致颅内占位性病变的发生。
高血压
长期的慢性高血压若不积极诊治,可诱发各种自发性颅内出血及血肿,临床最常见的为高血压性脑出血,血肿形成导致颅内占位性病变的发生。
感染
中枢神经系统感染是临床常见的疾病类型,部分感染可引起颅内脓肿,脓肿的形成导致颅内占位性病变的发生。
致癌因素
遗传高危因素和各种环境的致癌因素均可导致脑肿瘤的发生,脑肿瘤是临床上颅内占位性病变最常见的类型。
吸烟
颅内占位性病变与吸烟关系极为密切。脑肿瘤的发病率的增长,与纸烟销售量的增多是呈平行的关系,纸烟中含有苯并芘等,这是可诱发多种脑肿瘤的致癌物质。
理化因素
长期接触铀、镭等放射性物质及其衍化物、致癌性碳氢化合物、砷、铬、镍、铜、锡、铁、煤焦油、沥青、石油、石棉、芥子气等物质,均可诱发颅内占位性病变。
电磁辐射
电磁辐射的因素同样是颅内占位性病变的常见诱发因素,现代家庭之中的各种的电器,如电视机、冰箱等等,本身都存在电磁辐射,这些是很容易被忽视的诱因。
颅内肿瘤的发病率每年约2~10/10万,在全身恶性肿瘤中,颅内恶性肿瘤约占1.5%,列全身恶性肿瘤的第11位,颅内肿瘤病人以男性多见,年龄多在20~50岁,2岁以下的婴幼儿以及年龄超过60岁以上的老年人的发病率较低。
青壮年人群
颅内感染性疾病如脑脓肿好发于青壮年人群。
中老年人群
脑动脉瘤可见于任何年龄,但以50~69岁中老年人群好发,约占总发生率的2/3。
男性人群
颅内肿瘤性疾病以男性多见,年龄多在20~50岁。
颅内占位性病变的常见典型症状为头痛、呕吐、视乳头水肿,本病部分患者可出现偏瘫、意识障碍等,临床常并发癫痫,晚期出现脑疝等并发症。
头痛
颅内压增高时脑膜、重要的血管神经受牵拉引起,发病初起不典型,严重时可逐渐呈持续性,甚至难以忍受。
呕吐
这是因脑干移位和牵拉或肿瘤直接刺激延髓的呕吐中枢,呕吐呈喷射性,不伴有其他消化道症状,常在头痛剧烈时出现,呕吐后头痛稍缓解。儿童因肿瘤常发生在后颅凹,早期即可出现呕吐,易被误诊为消化道疾病。
视乳头水肿
颅内压增高,眼静脉回流受阻,视乳头边界欠清、静脉充血、渗出或出血。早期视力正常,中晚期因继发性视神经萎缩而视力逐渐减退。
精神障碍
表现为反应迟钝、记忆力减退、情感淡漠、定向障碍等。
其他症状
患者常有耳鸣、头昏或眩晕、双眼外展稍差,复视、癫痫大发作、烦躁不安或嗜睡、便秘、小便量少等,小儿可见头皮静脉怒张、前囱隆起张力增高,颅缝分离、头颅增大,叩诊头部有破罐音,由于脑干循环中枢受影响,反射性地引起脉搏缓慢,呼吸变慢和血压增高。
偏瘫
各种原因导致的颅内血肿可造成神经系统缺损症状,最常见的为肢体无力等偏瘫症状。
意识障碍
当上行网状激活系统和大脑皮质的广泛损害时,可导致不同程度觉醒水平的障碍,各种颅内占位性病变损伤上行网状激活系统均可导致不同程度的意识障碍,临床可表现为嗜睡、昏睡、浅昏迷、中度昏迷和深昏迷等。
运动感觉障碍
当颅内的占位性病变增大到一定程度时,压迫了患者的感觉、运动神经或者脊髓可能会导致患者出现运动感觉障碍的症状。
瘫痪
颅内占位性病变压迫颅内神经或者其他组织的时候,导致人的随意运动的功能减弱或丧失,此为瘫痪,患者主要表现为肢体、躯干或面部的肌肉活动减弱或消失。
癫痫
癫痫是大脑神经元突发性异常放电,导致短暂的大脑功能障碍的一种慢性疾病。颅内占位性病变刺激皮层产生的异常放电,成年人的癫痫发作往往是占位性病变引起。临床可表现为部分性发作和(或)全面性发作,表现包括失神、肌阵挛、强直、阵挛、失张力发作等。
脑疝
脑疝是指正常颅腔内某一分腔有占位性病变时,该分腔的压力比邻近分腔的压力高,脑组织从高压区向低压区移位,使部分脑组织、神经及血管受压,脑脊液循环发生障碍而产生相应的症状群,这是颅内压增高的晚期并发症,可危及生命。临床常表现为剧烈头痛及频繁呕吐,表现为嗜睡、浅昏迷以至昏迷,对外界的刺激反应迟钝或消失,严重时可有血压、脉搏、呼吸、体温的改变。
出现患者出现不明原因的头痛,且持续无缓解时,需要在医生的指导下进一步检查,患者优先考虑去神经外科就诊,需要行头颅CT、头颅MRI、脑血管造影等检查。颅内占位性病变需要与视神经乳头炎、脑蛛网膜炎及良性颅内压增高相鉴别。
患者出现不明原因的头痛,且持续无缓解时,需要在医生的指导下进一步检查。
患者出现偏瘫等症状应及时就医。
患者出现癫痫、意识障碍等情况时应立即就医。
患者优先考虑去神经外科就诊。
因什么症状前来就诊?
头痛是一过性的还是持续性的?
是否存在以下症状?(如偏瘫、呕吐等)
是否曾就诊于其他医院,进行过什么检查?
既往有无其他病史?
头颅CT
颅内占位性病变常可通过影象学检查获得确诊。头颅CT可明确显示颅内肿瘤的数目、部位、大小、轮廓、密度,瘤内出血、钙化以及扩散程度。头颅CT对颅脑损伤可分辨血肿的大小、形态、范围、数目及其邻近脑组织压迫情况。
头颅MRI
头颅MRI用于观察脑部有无病变,能明确该患者是否由脑结构改变所致,颅内肿瘤常引起癫痫,MRI对脑内低度星形胶质细胞瘤、神经节、神经胶质瘤、动静脉畸形和血肿等的诊断确诊率极高。
脑血管造影
脑血管造影是根据血管的部位、形态的改变、循环时间的改变以及病理血管的出现等,间接了解病变的位置、大致形态、含血管是否丰富等。
腰部穿刺
医生会从腰部进入穿刺针,抽取脑脊液。通过化验脑脊液,确定颅脑是否有感染、肿瘤以及出血性病变,对于本病的诊断具有辅助作用。
头颅X线摄片
可能发现颅内压增高征象,如颅缝分裂,脑回压迹增深增多,鞍背及前后床实吸收;颅骨的局部破坏或增生;钙化松果体的移位或病理性钙化;蝶鞍、视神经孔和内耳孔扩大等。
脑电图
对大脑半球浅表部占位病变,可能发现局限的慢波灶,对于中线的、半球深部和幕下占位病变帮助不大。
体格检查
一般体格检查及神经系统检查,眼底检查应常规进行,必要时请眼科扩瞳检查,以肯定视乳头水肿,神经系统检查所获得的体征为定位诊断的重要依据,特别是当无明显瘫痪及感觉丧失时,应注意大脑皮质功能的检查,视野检查和小脑功能检查。
生化及内分泌检查
其主要用以诊断鞍区,特别是垂体肿瘤。包括促肾上腺皮质激素、促甲状腺素、催乳激素以及下丘脑-垂体功能的其他检查,如尿量及比重、血糖、基础代谢率等。
医生首先要从临床病史以及详细的神经系统体格检查来判断,可根据阳性体征初步做出临床定位定性诊断,然后根据部位选择性地应用头颅CT、头颅MRI、脑血管造影等辅助检查寻找颅内占位性病变。应用最广泛的是CT,MRI可提供较清晰的解剖影像,对颅底、颅后窝肿瘤的诊断有很大价值。脑血管造影对了解病变区血供情况及血管性病变的诊断价值极大。
视神经乳头炎
可误认为视神经乳头水肿而作为脑瘤的根据。视神经炎的充血要比视神经乳头水肿为明显,乳头的隆起一般不超过2个屈光度,早期就有视力减退;而视乳头水肿一般隆起较高,早期视力常无影响,以此相鉴别诊断。
脑蛛网膜炎
起病较急,病程进展缓慢,常有视力减退、颅内压增高和局灶性脑症状,容易和脑肿瘤相混淆。但蛛网膜炎的病程较缓和,可多年保持不变。有条件可作CT或MRI检查,即可作出鉴别。
良性颅内压增高
患者有头疼和视神经乳头水肿,但除了颅内压增高的体征和放射改变外,神经系统检查无其他阳性发现,各项辅助检查均属正常,以此相鉴别诊断。
因颅内占位性病变种类较多,治疗周期因疾病而异差距很大。本病临床常用的手术治疗包括去骨瓣减压术、脑肿瘤切除术、脑脊液分流术等,同时需联合甘露醇、脑苷肌肽、丙戊酸钠等药物治疗。
甘露醇
颅内占位性病变常伴随明显的颅内压升高,20%甘露醇是临床上最常用的脱水剂之一,一般每8小时脱水一次,对严重高颅压及脑水肿患者,每日脱水次数可增加至5~6次,在应用脱水剂时应注意体液内水、电解质的改变,及时调整。
脑苷肌肽
颅内占位性病变患者常出现神经功能缺损症状,脑苷肌肽的主要功效是促进脑组织的新陈代谢,参与脑组织神经元的生长、分化和再生过程,是临床常用的神经营养药物,有助于神经功能缺损症状的恢复。
丙戊酸钠
颅内占位性病变患者常出现癫痫症状,丙戊酸钠为一种不含氮的广谱抗癫痫药,是临床常用的抗癫痫药物,对人的各型癫痫,如对各型小发作、肌阵挛性癫痫、局限性发作、大发作和混合型癫痫均有效,可有效治疗和预防颅内占位性病变患者的癫痫症状。
抗生素治疗
该疾病主要的原因是颅内发生的感染的情况,所以可以使用抗生素来进行治疗,常见的有头孢呋辛等药物,在服用的时候应该注意该药品的一些不良反应,常见的不良反应为恶心、呕吐、腹痛、腹泻等症状。
去骨瓣减压术
去骨瓣减压术是神经外科最经典的术式之一,适用于颅内压明显升高的颅内占位性病变,优点是减压充分,使颅内组织有较大的代偿空间,顺利度过脑水肿高峰期,缺点是可能产生一些并发症,去骨瓣减压术后常见并发症和后遗症包括硬脑膜下积液、脑积水、颅内再出血、感染、脑脊液漏、癫痫和颅骨缺损等。
脑肿瘤切除术
原则上,手术治疗颅内肿瘤应争取完全切除,特别是切除受肿瘤侵犯的脑膜与骨质。患者有心脏病、高血压等等诸多不能手术,这是脑瘤手术的最明显劣势,开颅手术存在很大的风险,随着微创技术的不断推广,微创颅内肿瘤治疗术在治疗脑瘤中出现,但是其暴露的视野范围很小,且颅内组织复杂神经丰富,有丝毫闪失就会对患者造成不可逆转的损伤。
脑脊液分流术
若患者术前或术后并发有脑积水,可行脑脊液分流术,是神经外科一个常用的治疗手段,脑脊液分流术是借助一个分流管,将脑脊液能够引到其他的部位。手术的方式主要有脑室的腹腔分流、脑室的心房分流等等。其中,目前多用的是脑室腹腔分流手术治疗。
放射治疗
对某些恶性肿瘤或因部位关系无法采取手术治疗者或肿瘤未能完全切除者,可辅以深度X线或中子加速照射。
伽玛刀治疗
用于某些脑深部、小的良性肿瘤或脑转移瘤。
化学治疗
仅作为恶性肿瘤部分切除或复发时的辅助治疗,由于血管屏障的影响,很多药物不能在肿瘤部位达到有效的浓度,对颅内恶性肿瘤目前常用药物有环己亚硝脲,按病情和血象,间隔6~8周可重复应用,此药对白细胞、血小板的抑制比较明显,大剂量则损害肝和肾脏;还有替尼泊苷,为一种毒性低,疗效较佳的抗脑瘤药物。
因颅内占位性病变种类较多,患者生存期差异较大,部分颅内占位性病变患者遗留偏瘫、失语、感觉异常等神经功能缺损后遗症,若行手术治疗术后常规定期复查头颅影像学检查。
因颅内占位性病变种类较多,部分疾病可以治愈。
因颅内占位性病变种类较多,患者生存期差异较大。
部分颅内占位性病变患者可能有遗留偏瘫、失语、感觉异常等神经功能缺损后遗症。
颅内肿瘤患者术后一般常规在第3、6、12个月复查头颅MRI,再以后每1~3年不定期的复查一次,具体因病情而宜。
此病无特殊饮食调理,营养丰富、均衡即可。
颅内占位性病变术后的病人宜及早开始进行功能锻炼,对偏瘫病人每天应进行按摩和被动活动2~3次,讲究个人卫生,锻炼身体,增强抵抗力。同时密切观察患者的意识状态及生命体征监测情况,并给予患者更多的支持与鼓励。
对颅内占位术后病人宜及早开始进行功能锻炼,这是提高手术效果、促进人体、器官功能恢复和预防畸形,防止废用性萎缩的有效措施。
颅内占位性病变患者常出现偏瘫症状,对偏瘫病人每天应进行按摩和被动活动2~3次,可改善血供、防止肌肉、韧带挛缩及关节僵直,保持关节的活动度。
饮食因素和环境因素是引起颅内肿瘤的常见原因,患者在康复期首先注意饮食卫生,避免苯并芘、亚硝胺等致癌物质进入体内。讲究个人卫生,锻炼身体,增强抵抗力,防止病毒感染。避免脑部外伤,发生脑外伤时应及时治愈。
颅内占位性病变患者常常出现颅内压增高,要密切观察患者的意识状态及生命体征监测情况,如有症状加重随时处理,以免延误病情。
颅内占位性病变患者常需要通过手术治疗,患者生理和心理方面都要承受着双重压力,患者家属应多与患者进行沟通,帮助患者了解手术的过程,给予患者更多的支持与鼓励,增加其治病的信心。
颅内占位性病变的患者术后注意翻身、扣背,按摩受压部位皮肤,防止褥疮和肺炎的发生。术后老年人注意活动下肢,每日给予温水擦浴和按摩四肢肌肉,防止下肢静脉血栓形成或静脉炎发生,并要防止便秘,不要用力排便及咳嗽。
颅内占位性病变的预防要从养成良好的生活方式开始,这可以有效的减少致病因素,高危人群定期体检,规范筛查,积极治疗基础疾病,合理饮食、有规律锻炼并戒烟。
颅内占位性病变早期可无明显症状,对直系亲属有颅内肿瘤家族史的人群,应定期筛查规范体检,有症状及时就诊、及时治疗。
有规律锻炼、戒烟等,养成良好的生活方式可以有效的减少致病因素,而积极锻炼不仅增强机体免疫力,阳光下多出汗还可以将体内酸性物质随汗液排出体外,避免形成酸性体质,有利于预防颅内肿瘤。
日常生活中注意远离电磁辐射,对于预防脑肿瘤有一定的作用。另外要避免脑部外伤,发生脑部外伤时及时治疗。
保持一颗积极乐观的心态对生活、学习、工作都是好处多多,注意劳逸结合,避免过度疲劳,适当放松自己,减缓压力。
参考文献
[1]姜智南.颅内占位性病变的诊断和治疗[J].宁波医学,2000,12(6):295-297.
[2]林永聪.颅脑占位性病变的影像学诊断分析[J].中国实用神经疾病杂志,2014,17(3):81-82.
[3]沈华.头痛进行性加重,当心颅内肿瘤[J].医师在线,2017,7(24):26.
