真性近视
真性近视是指眼睛调节放松状态下,平行光线经过眼睛屈光系统曲折后形成的焦点在视网膜前,视网膜上不能形成清晰的物象,是常见的一种屈光不正,一般属于轴性近视,眼轴延长大于24毫米以上,目前认为是遗传和环境因素引起,根据屈光度数分为轻度近视(小于300度)、中度近视(300~600度)、高度近视(大于600度)。真性近视不能治愈,框架眼镜是首选,可以使用隐形眼镜,特殊情况可以考虑18岁以后角膜激光手术或者晶状体屈光手术矫正近视。
- 就诊科室:
- 眼科
- 是否医保:
- 否
- 英文名称:
- true myopia,TM
- 疾病别称:
- 轴性近视
- 是否常见:
- 是
- 是否遗传:
- 是
- 并发疾病:
- 玻璃体液化、玻璃体混浊、玻璃体后脱离、孔源性视网膜脱离、青光眼、白内障
- 治疗周期:
- 长期观察治疗
- 临床症状:
- 看远处东西模糊而看近处东西清楚、眼位偏斜、眼球突出
- 好发人群:
- 少年儿童、有遗传史人群、不注意用眼卫生人群
- 常用药物:
- 低浓度阿托品滴眼液
- 常用检查:
- 裂隙灯显微镜、检眼镜、光学生物测量仪、A/B超、验光仪
按照性质可以分为轴性近视、曲率性近视和屈光指数性近视。
按其程度可分为轻度近视(屈光度-3.00D以下)、中度近视(屈光度-3.00~-6.00D)、高度近视(屈光度-6.00D以上)。
按病理改变分类可分为单纯性近视和病理性近视。
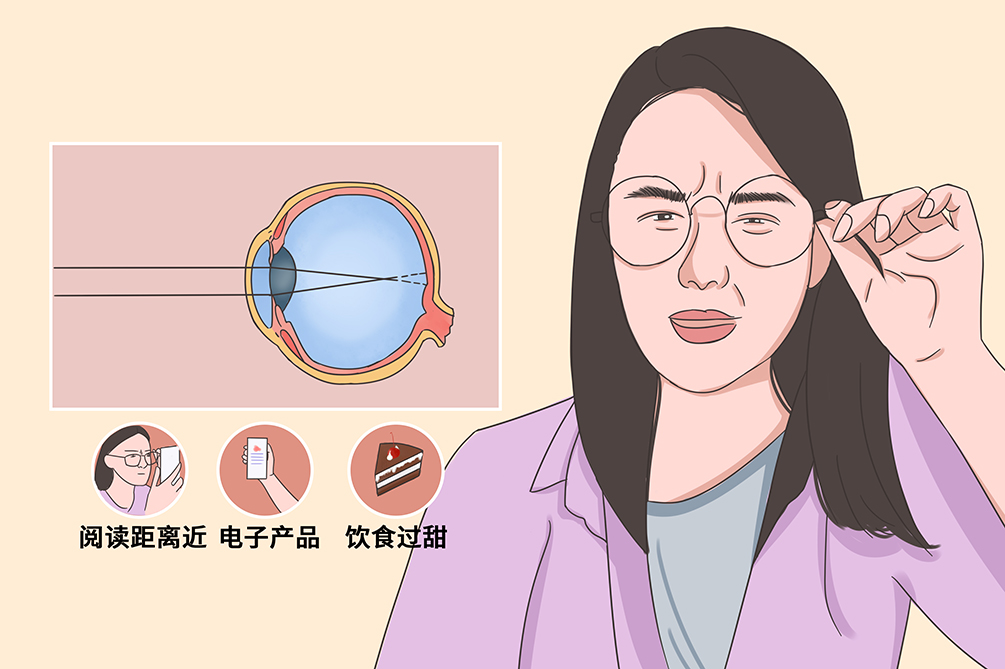
真性近视的病因和发病机制极为复杂,至今未完全阐明。不同类型其病因不尽相同,即使在同一类型中也存在异质性,遗传因素及环境因素共同参与其发病。好发于近距离用眼人群、强光或暗光下看书的人群。照明不足、阅读距离近、字体小、背景光弱等,可以诱发近视眼。
遗传因素
近视眼流行病学研究提示,轻度、中度近视属于多基因遗传,高度近视属于常染色体隐形遗传。遗传在近视形成发展中起决定性作用。
眼球发育因素
眼球发育异常,导致眼轴发育延长也是重要原因。
照明不足、阅读距离近、字体小、背景光弱等,可以诱发近视眼。
饮食不平衡,偏食、过甜食品,有研究标明,微量元素缺乏、营养不均衡可能也会引起近视。
全世界近视眼的发病率相当高,其患病率在不同人种间有明显差异。近30年来,我国近视眼有逐渐增加的趋势。受教育程度愈高,近视眼患病率愈高。本病好发于青少年及儿童,与性别差异不大,我国人口近视发生率约为33%,是世界平均水平(占总人口22%)的1.5倍。
近距离以及长时间用眼人群
比如学生、程序员、编辑、网络工程师等。
不注意用眼卫生的人群
乘车看书,书本和眼睛之间不断晃动,要眼睛经常调节,导致视力疲劳;长时间玩手机、打游戏,光线过强刺激眼睛,最终发展为近视。
具有遗传风险人群
父母一方有患高度近视者,则子女患近视的风险增加。
少年及儿童
本病多见于青少年及儿童。
真性近视的典型症状就是看远处东西模糊而看近处东西清楚、眼疲劳、外斜视或者外隐斜、眼球突出,有时还会出现看东西重影、色觉异常等症状,有时会并发玻璃体液化、混浊、后脱离等症状。
看远处东西模糊而看近处东西清楚
近视眼由于眼轴延长,平行光线聚焦于视网膜前,视网膜形成模糊物象,导致看远处东西模糊。看近处东西由于眼睛调节因素或者近视眼远点在眼睛前,可以看近处东西清楚。病理性近视眼、超高度近视眼因为眼底存在病理性改变,看近处东西也模糊。
眼疲劳
是由于调节和集合不协调引起。近视眼不及时进行治疗,过度的近距离使用眼睛,使眼球过度调节破坏了调节与集合的平衡关系,出现看东西重影模糊、眼球胀痛、头痛、视物感觉困乏干涩出现视疲劳症状。
眼位偏斜
中度、高度近视眼,看近处东西不需要调节,集合不足,日久导致集合概念不全,而发生外隐斜或者显性外斜视。斜视眼多发生于度数较高的一只眼睛上。
眼球突出
高度近视眼眼轴延长,眼球向外突出,形成眼球突出,一般没有眼球运动障碍也没有复视现象,与眼眶占位病变引起的真性眼球突出明显不一样。
眼底改变
低、中度近视一般无变化。高度近视可发生不同程度的眼底退行性病变。
真性近视患者还可能出现看东西重影,暗适应降低,视觉对比敏感度下降,色觉异常等。
玻璃体液化、混浊、后脱离
近视眼随着年龄增加,眼轴长度延长,可以早年发生玻璃体液化混浊,出现飞蚊症。玻璃体与视网膜之间脱离,可以引起眼睛闪光感,严重的牵拉视网膜出现视网膜裂孔或者发生视网膜出现、玻璃体积血。
孔源性视网膜脱离
中、高度近视视网膜周边变性玻璃体牵拉裂孔,可以形成孔源性视网膜脱离,严重的影响视野视力,甚至失明,是导致盲目发生的主要原因。
青光眼
近视眼继发青光眼比例明显高于正常人群,除与眼球解剖异常,可能与视乳头、视网膜血液循环不良有关。绝大多数是开角型青光眼。
并发白内障
近视眼尤其是高度近视眼,容易并发白内障,与眼轴延长、眼球扩大,眼球营养不良相关。
真性近视的患者出现看远处东西模糊、重影、眼疲劳等症状时需要到正规医院的眼科进行检查,检查项目有裂隙灯显微镜、检眼镜检查等,通过检查可以诊断,注意与假性近视进行鉴别。
在体检或其他情况下发现远视力降低,并看远处东西模糊、重影、眼疲劳等,高度怀疑真性近视时,应及时就医。
已经确诊真性近视的患者,若出现视野暗影、闪光感、视力进行性下降等,应立即就医。
真性近视需要眼科检查。
视力下降是一过性还是持续的?
目前是否出现重影、眼疲劳、外斜视等情况?
父母有高度近视吗?
既往有无其他病史?
日常是不是长期看电脑、手机?
裂隙灯显微镜、检眼镜检查
裂隙灯显微镜、检眼镜检查是眼科基础检查项目,可以了解眼球屈光间质状态,检眼镜检查可以了解玻璃体、视网膜、视乳头有没有病变。近视眼一般是豹纹状眼底,中高度近视可见视乳头弧形斑或者环形斑,视网膜后极部漆裂纹样改变、黄斑变性、后巩膜葡萄肿、周边视网膜脉络膜萎缩变性等改变。
屈光检查
电脑验光仪可以了解眼睛屈光状态。
A、B超
眼科A、B超可以了解眼轴长度及玻璃体混浊、视网膜脱离等病变。
光学相干断层扫描
光学相干断层扫描可以了解视网膜黄斑病理性改变。
眼底荧光血管造影检查
眼底荧光血管造影检查可以了解有没有脉络膜新生血管形成以及视网膜病变。
视网膜电图
视网膜电图可以了解视网膜感光细胞、双极细胞及视网膜血液循环功能。
典型真性近视症状(看远处东西模糊而看近处东西清楚、眼疲劳、外斜视或者外隐斜、眼球突出)加上使用睫状肌麻痹剂散瞳孔验光数据,就可以明确诊断。
假性近视,多见于儿童、青少年,看远处东西模糊看近处东西清楚,视力波动,小瞳孔验光结果提示近视眼,眼睛充分休息或者使用睫状肌麻痹剂散瞳孔,验光结果正常或者是轻度远视,而真性近视患者验光结果呈现异常,以此可以进行鉴别。
由于真性近视的病因和发病机制尚未完全阐明,目前仍缺乏病因治疗。目前临床上主要是矫正近视,框架眼镜是首选,可以使用隐形眼镜、角膜塑形镜等,十八岁以后可以考虑角膜激光手术或者晶状体植入手术矫正近视。低浓度阿托品滴眼液在控制近视发生发展中,经过科学验证有效果。
低浓度阿托品滴眼液(0.01%)适用于假性近视、轻度、中度近视患者。主要副作用是眼睑户外怕光。使用需要在眼科医师指导下进行,不要随意使用此类滴眼液。
角膜屈光手术
如准分子激光角膜切削术、准分子激光原位角膜磨削术、角膜基质环植入术等。
眼内屈光手术
如晶状体摘除及人工晶状体植入术、有晶状体眼人工晶状体植入术等。
巩膜屈光手术
后巩膜加固术适用于高度近视的发病初期,期望加固巩膜组织近视眼的发展。
近视眼不可逆,框架眼镜是首选,可以使用隐形眼镜或者角膜塑形镜。验光需要使用睫状肌麻痹剂,测量正确度数是关键。
配戴框架眼镜
该方法是目前最安全的矫正方法,选用可以使患者获得正常视力的最低度数凹镜片。
配戴角膜接触镜
优点为对成像放大率的影响较小,视野较大。不影响外观,光学性能佳,透气性好的硬性角膜接触镜,可能对青少年近视的发展有一定延缓作用。
角膜塑型(OK)治疗镜
应用特殊设计的透氧硬性角膜接触镜,通过压迫角膜中央光学区,使角膜中央曲率变小,从而降低角膜屈光力,起到矫正近视的作用。
真性近视目前还无法治愈,但是有效且规范的矫正治疗,能够减轻或消除近视症状、维持正常的生活质量,不会影响自然寿命,需要患者定期复诊。
真性近视为终身疾病,目前尚不能治愈。
真性近视患者一般不会影响自然寿命。
真性近视治疗刚开始,至少每月复查一次;达到治疗目标,病情控制稳定后,可半年复查一次。
真性近视非手术的患者可以多食用含有维生素A、维生素B的食物,避免食用辛辣刺激性食物,手术患者术后1个月之内避免吃油腻的、辛辣刺激食物,多吃富含维生素C的水果。
非手术患者日常应注意多食用含有维生素A、维生素B的食物,如猪肝、鸡肝、牛肉等,多食新鲜蔬菜,如胡萝卜、菠菜、油麦菜等。避免食用辛辣刺激性食物,如麻辣烫、麻辣火锅等。
手术患者术后1个月之内避免吃油腻的、辛辣刺激食物。饮食以清淡为主,如青菜、菜、小油菜、小米粥大米粥、浆等。患者可以多吃富含维生素C的水果,如橙子、橘子、苹果。
真性近视患者的护理以促进患者近视度数稳定为主,避免近视度数发展,尤其是避免近视向高度近视发展。日常可以使用低浓度阿托品滴眼液,增加室外运动,术后注意保护眼睛避免进水感染。
运动在真性近视的管理中占重要地位,需要增加患者户外活动时间,可以进行低、中强度的体育锻炼。
预防控制近视发生发展需要从改善环境卫生开始。阅读距离、姿势、时间、字体大小、背景光强度等适宜,可以坚持眼保健操运动。
术后两天内戴上挡风眼镜或太阳镜,睡觉时注意保护眼镜,防止压迫眼部。术后一周内洗头、洗脸时注意不要让水进入眼部,不要揉眼睛,以免发生感染。
可使用便携式视力表在家进行自我视力监测,并进行记录。
手术患者术后一个月内避免游泳、射击、长期打手机游戏等运动。
对于学龄前儿童需要进行眼科体检,建立眼睛健康档案,最好每年2次眼科体检。需要到院进行小瞳孔验光粗查验光,根据病情决定选择睫状肌麻痹剂散瞳孔验光测量正确度数。
合理膳食,三餐规律,强调平衡饮食。
经常运动,增加户外活动,接触大自然,眺望远方。户外活动一天大于2小时以上。
每当看书超过40分钟,要停下来休息,往远处眺望,放松眼部肌肉。
避免走路乘车看书或手机等,养成好习惯。
近距离用眼时注意保持正确的坐姿。
参考文献
[1]葛坚,王宁利.眼科学[M].北京:人民卫生出版社,2015:194-195.
[2]赵堪兴,杨培增.眼科学[M].北京:人民卫生出版社,2018:85-86.
[3]中华医学会编著.临床诊疗指南-眼科学分册[M].北京:人民卫生出版社,2006:248-249.
