外伤性视神经病变是因为各种外力伤及颅眶区或眼部后发生的视神经损伤,损伤可以发生在从视神经眼内段到颅内段的任何部分,95%为管内段视神经,有开放伤口的视神经直接受损多因尖锐致伤物造成,常导致瞬间的视力丧失,如受伤后没有外部伤口,眼底检查正常,只有视力下降者称为间接性视神经损伤,主要通过手术治疗,预后因病情严重程度因人而异。
- 就诊科室:
- 神经外科、眼科
- 是否医保:
- 是
- 英文名称:
- Traumatic Optic Neuropathy
- 疾病别称:
- 视神经损伤
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 相对性瞳孔传入障碍(RAPD)
- 治疗周期:
- 手术住院治疗约两周,视神经恢复时间可长达半年
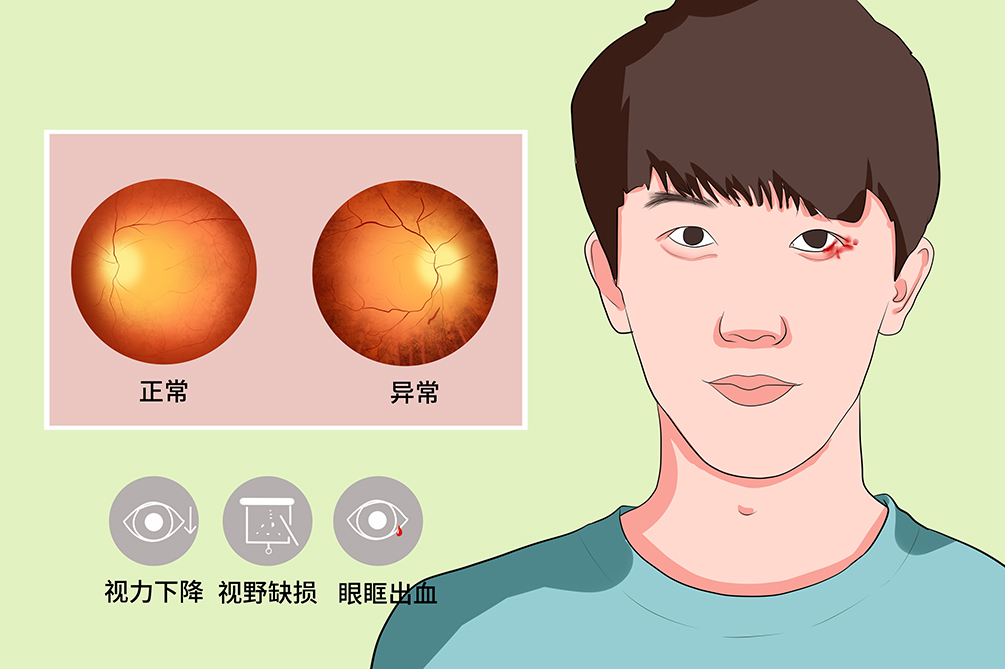
- 临床症状:
- 视力下降、视野缺损、眼眶出血
- 好发人群:
- 发生机动车和自行车事故的人群
- 常用药物:
- 甲泼尼龙、甘露醇、脑苷肌肽
- 常用检查:
- 瞳孔对光反射、眼底检查、头颅(眼眶)CT
外伤性视神经病变的类型包括以下几种:
头部钝挫伤所致的加速–减速损伤:由于头部快速前冲遇阻后急速减速而产生的剪切力导致血管、神经分离,即视神经间接损伤(视神经挫伤),最常见。
视神经管骨折、视神经管或眶尖血肿压迫造成的眶间隔综合征,属于眼科急症。
视神经直接损伤。
视神经完全或部分撕脱。
视神经鞘血肿。
外伤性视神经病变可由多种机制引发,主要包括视神经间接损伤、眶间隔综合征、视神经直接损伤等。常见于成年男性,无特殊诱发因素。
视神经间接损伤
头部钝挫伤所致的加速-减速损伤,由于头部快速前冲遇阻后急减速,而产生的剪切力导致血管、神经分离,即视神经间接损伤(视神经挫伤)。
眶间隔综合征
视神经管骨折、视神经管或眶尖血肿压迫造成的眶间隔综合征,属于眼科的急症之一。
视神经直接损伤
作用于头面部的巨大作用力可直接传导至视神经管,可以直接损伤视神经轴突而造成视神经的直接损伤。
突然减速造成的外伤
外伤性视神经病变第二位病因,头部撞到静止的物体,如舵轮、操纵柄、人行道、眶内软组织继续向前运动,造成后部的间接性外伤性视神经病变。视神经位于视神经管内,有限的空间内滋养血管出现剪切作用可造成视神经水肿,后部的间接性外伤性视神经病变通常造成不可逆转的瞬时视力丧失。
突然减速导致骨壁冲击折伤
后部的直接的外伤性视神经病变是由眶尖骨折造成的视神经挫伤引起,眶尖骨折通常继发于突然减速对眉弓产生冲击波或扭曲力,通常会累及海绵窦,颈动脉虹吸部也可能受累。
其他
如视神经裂伤、视神经撕脱伤。
外伤性视神经病变主要由外伤导致,无特殊诱发因素。
外伤性视神经病变最常见于男性,多发生于机动车和自行车事故,约5%的头部外伤患者可表现出视觉系统不同部位的损伤。
外伤性视神经病变最常见于男性,多发生机动车和自行车事故的人群 。
外伤性视神经病变多有典型的外伤史,症状多与视神经的直接或间接损伤关系密切,主要包括视力下降、视野缺损、眼眶出血等,部分患者可能出现鼻衄、色觉受损等症状。相对性瞳孔传入障碍为本病较常见的并发症。
视力下降
外伤性视神经病变主要表现为视力部分或完全丧失,因剪切力导致的视神经间接损伤,视力即刻丧失。骨折碎片或血肿压迫产生的视神经病变逐渐恶化,最初视力保存,数小时内丧失。
视野缺损
当患者有部分视力保存时,常常伴有视野缺损症状。
眼眶出血
眼眶出血表现为严重瘀斑、眼睑水肿、眼内压升高等。
色觉障碍
伤眼常把红色目标看作黑色、棕色或橘黄色,也有描述“褪色的”,严重者不能分辨任何颜色。
瞳孔对光反应
单眼视神经损伤或双眼损伤但病情严重侧眼,均有明确的相对性传入性瞳孔障碍。反之,伤眼有外伤性视神经病变但无相对性传入性瞳孔障碍体征,推测可能是双外伤性视神经病变或未受伤眼曾有过视神经疾病。
眼底病变
间接性外伤性视神经病变早期眼底视盘视网膜均正常,2~8周后视盘变淡苍白,急性头部外伤患者立即看眼底,若有视神经萎缩及其他视神经病变证据,可以肯定该患者在外伤前已存在视功能障碍,视盘部分或完全撕裂可在损伤区发生环形出血,撕裂部位出现暗红色月形区。
鼻衄
约有80%患者伤后出现鼻衄,视神经管紧邻后组筛窦,外伤时筛窦黏膜损伤发生出血,引流到鼻腔,出现鼻衄。
色觉受损
部分患者在部分视力受损的同时,可出现色觉受损症状。
相对性瞳孔传入障碍(RAPD)
若仅一只眼存在传入性瞳孔障碍,而另一只眼正常或两只眼传入性瞳孔障碍程度不对称,称为相对性瞳孔传入障碍,其特征为用相同光线交替照射双眼,一只眼相对于另一只眼的瞳孔对光收缩幅度下降、速度减慢或继之有再散大。
经受头颅外伤的患者,若出现突盲或进行性视力下降等症状,需尽快前往神经外科或眼科进行进一步检查和治疗。本病需要行瞳孔对光反射、眼底检查、头颅(眼眶)CT、视觉诱发电位(VEP)等检查,并与视神经(实质)炎、视神经胶质瘤相鉴别。
头颅外伤患者出现视力下降需要在医生的指导下进一步检查。
若出现眼眶出血需及时就医。
出现视力完全消失等情况应立即就医。
优先考虑去眼科。
出现神经系统症状优先考虑去神经外科。
最近眼部受过外伤或者撞击吗?
视力下降是一过性的还是持续性的?
目前都有什么症状?(如视野缺损、眼眶出血等)
是否曾就诊于其他医院,做过什么检查?
既往有无其他病史?
瞳孔对光反射
正常人手电筒直接照射一侧瞳孔时,可观察到该侧瞳孔受到光线刺激时立即缩小,此时移开光源可观察到瞳孔立即复原。对于单侧外伤性视神经病变患者,瞳孔对光反射异常是诊断的必要条件,表现为直接对光反射迟钝或消失、间接对光反射存在。
眼底检查
临床常用眼底镜行眼底检查,灯光由一小镜反射入被检眼内,检眼者可通过装有可调节屈光不正的系列镜盘检查眼底。如果有视力下降、瞳孔光反射异常,而没有球内病变,则说明视神经管内或颅内视神经损伤。
头颅(眼眶)CT
外伤性视神经病变首选CT检查,头部钝挫伤,应常规行CT检查,着重观察视神经管有无骨折,有无金属异物,有无视神经管及眼眶血肿。
视觉诱发电位(VEP)
VEP是临床上唯一可以客观地检查视神经节细胞以上视神经功能的方法,可以作为头部外伤后伴视力下降的常规检查项目。判断患眼是否完全丧失视力须考虑以闪光VEP反应是否熄灭为最后依据,而不单纯取决于是否存在主觉光感。
MRI检查
MRI显示软组织结构优于CT,对发现和评价外伤性视神经病变中相关的颅内或眶内组织损伤更敏感,在发现视神经水肿、视神经鞘膜下出血,尤其是管内段出血方面更精确。
B超检查
怀疑视盘撕脱伤,但前房积血、玻璃体积血或其他屈光间质混浊可造成遮挡。
视野检查
视野缺损但无特异性,可表现为上下水平半盲性缺损,中心、旁中心或盲中心暗点、垂直偏盲类缺损等。由于累及视交叉前段的外伤中心视力可正常,凡清醒能合作者应尽早查视野,视野对包括视神经在内的视路损伤的定位能提供有限的信息,对视力低下不能配合计算机自动视野检查者,可用最基本和简便的面对面视野估测,对不能数眼前手指的患者可在其眼前各个不同方位用手动或光动评估视野。
首先有明确的头部外伤史,尤其是眉弓或额部患者。
具备视力下降、视野缺损、眼眶出血等典型视神经受损表现。
结合对光反射检查、眼底检查、VEP、视野检查、头颅或眼眶CT检查等结果可确诊。
视神经(实质)炎
视神经炎病变开始于视神经球后段的周边部,位于软脑膜下。视神经纤维由于髓鞘肿胀,显示不规则的弯曲,髓鞘破坏,神经轴随之发生退行性变,由周边向中心进行,此疾病同样常见视力减退,但无明确外伤史,结合病史可鉴别诊断。
视神经胶质瘤
可发生于视神经的任何部分,常见于球后10mm处,向颅内生长,瘤与眼球间的一段神经正常,但间或有向前长至视神经乳头者,典型表现为眼球突出及视力下降,但无明确外伤史,可鉴别诊断。
外伤性黄斑病变
累及黄斑区的视网膜震荡、脉络膜破裂等可造成视力下降,但这类病变大多是闭合性钝伤眼球或上下眼睑区,结合眼底相关体征不难鉴别。有个别黄斑损伤者视力下降明显,眼底体征并不明确。借助艾姆方格表、眼底荧光血管造影﹑视野等检查手段可以避免误诊。
伪盲
外伤性视神经病变多因交通事故、工伤或打架、斗殴所致,涉及法律纠纷和索赔,极个别被检者为达到某种目的而假装视力减退或失明,医生应当仔细分析患者主诉、外伤经过、工作和生活环境,观察其言行,并从目击者中了解伤者受伤情况,再通过瞳孔检查、瞬目反射、必要的伪盲试验等确认受检者视功能情况。
外伤性视神经病变的治疗尚存在一定争议,对于证实有视神经管骨折和外伤后视力无光感,且药物治疗视力无改善的患者应及早进行手术,伤后的视力提高与就诊时间及损伤程度有着密切的关系,同时结合药物治疗,一般采用糖皮质激素冲击治疗。
甲泼尼龙
糖皮质激素通过稳定细胞膜及溶酶体膜减少自由基的形成及其对组织的损伤,能降低细胞内的钙离子浓度,阻断外伤性炎性介质及血管活性物质的产生途径,维持局部血液循环及需氧能量代谢,减轻损伤组织的继发变性和坏死,从而减少视网膜神经节细胞凋亡,增进神经元的兴奋性和突触传递。甲泼尼龙为临床常用的糖皮质激素之一,运用大剂量糖皮质激素通过其抗氧化特性限制了自由基的损害反应。
甘露醇
甘露醇为临床常用的脱水剂之一,可以促进眶内组织脱水,减轻眶内压力,降低眼压,改善视神经水肿症状。
脑苷肌肽
脑苷肌肽的主要功效是促进脑组织的新陈代谢,参与脑组织神经元的生长、分化和再生过程,是临床常用的神经营养药物。使用营养神经药物可以增强机体蛋白质合成能量代谢,改善细胞缺氧状态,促进神经细胞恢复,促进视力的部分提高。
其他药物治疗
可选用维生素B1、维生素B12、ATP、肌苷、尼莫通(尼莫地平)、银杏叶片等营养药物及改善循环药物。
视神经管减压术
视神经管减压开放术是将视神经管的一部分骨壁去除、开放、减轻视神经管内的压力,改善局部血液循环,促进功能的恢复,其原理为外伤性视神经病变发生时,视神经受到挫伤、挤压,视神经水肿,由于视神经管的局限,局部血管受压造成的视神经缺血性坏死,视神经管减压术可减轻对视神经的挤压,防止对视神经的继发损伤。适用于视力减退较迟者,若伤后视力完全丧失或视神经已严重破坏,为视神经管减压术禁忌。
眦切开术
眼眶血肿致眶间隔综合征可以采取下眦切开术有效缓解,而单纯外眦切开治疗可能无效,在外伤性视神经病变,需立即行眦切开术,以尽可能恢复视力。若伤后视力完全丧失或视神经已严重破坏,不宜行眦切开术。
高压氧治疗
可提高血液及组织间隙的氧分压,增加组织氧的弥散半径和组织溶解量,促进视神经的有氧代谢,并有助于视神经细胞迁移、分化,使施万细胞分裂增殖,从而恢复视神经组织的传导功能,通常进舱后治疗压力为1500mmHg。
本病预后良好,患者部分可治愈,伤后视力损伤严重者治疗效果较差,伤后有残余视力者视力改善机率较高。本病一般不会影响自然寿命,经治疗常遗留有视力下降、视野缺损等后遗症状。术后1~2个月行视力、视野、色觉等检查。
部分患者可治愈。
本病一般不会影响患者的自然寿命。
外伤性视神经病变经治疗常遗留有视力下降、视野缺损等后遗症状。
外伤性视神经病变患者术后1~2个月行视力、视野、色觉等检查,康复期日常观察症状有无加重或新发症状。
此病无特殊饮食调理,营养丰富、均衡即可。
外伤性视神经病变的患者的康复是一个十分缓慢的过程,在疾病恢复过程中要保持良好的生活态度与用眼习惯,规律服药,避免过分紧张,以免加重病情。
恢复期不要在昏暗的地方看书,在昏暗的地方看书对于人们的眼球的伤害是非常大的,严重不利于神经的康复。
不要长时间的使用电子产品,电子产品对于眼睛的伤害是非常大的,尤其在视神经损伤康复期要减少电子产品的使用时间。
手术后患者在短期内会出现,如畏光、撕裂、疼痛和视力不稳定等症状,它会在大约3~7天后逐渐消失,视敏度将在约三个月内逐渐稳定。
外伤性视神经病变在术后需行视力监测,术后1~2个月复查视力恢复情况。
视神经损伤的患者一般会表现出情绪低落、态度不积极等不良情绪,在疾病恢复的过程中,要及时发现患者的心理问题,对于抑郁倾向的患者更要严密观察,及时进行心理疏导和心理干预,帮助患者调试心理状况,防止意外发生。
外伤性视神经病变患者严禁在手术后一至两周内揉眼睛、用水,面部或污水冲洗眼睛。适当减少眼睛的使用,少看电视。避免剧烈的身体活动和体育锻炼,防止眼睛受伤。注意个人卫生,避免感染。避免游泳和潜水一个月。
外伤性视神经病变的主要病因是由头面部外伤导致,故预防外伤的发生是预防外伤性视神经病变最重要的途径。
外伤性视神经病变为外伤所致疾病,具有突发性,一般无早期筛查指征。
对于青壮年,应着重预防交通事故、跌倒和打击伤,在驾车或搭车时,要系好安全带,保持适度的警醒,防止急刹、急停造成的颈椎甚至颅脑的损伤。
作为非机动车驾驶员,一定要严守交通规则,戴安全帽,禁止乱穿马路,远离土方车。
老年人应着重预防跌倒损伤,主要预防浴室跌倒、雨雪天跌倒及体位发生改变跌倒,建议在浴室内铺设防滑垫,雨雪天减少外出。
参考文献
[1]徐虎,童民锋,刘继红,周格知.导航神经内镜下经鼻视神经管减压术治疗外伤性视神经病变的效果观察[J].浙江医学,2019,41(2):180-181.
[2]虞心怡.外伤性视神经病变流行病学特征与预后影响因素分析[D].温州医科大学,2018:1-4.
[3]陈海英.外伤性视神经病变的神经再生研究进展[J].中华实验眼科杂志,2018,36(1):75-80.
[4]刘芳,眼底病诊疗手册 名医世纪传媒[M],河南科学技术出版社,2018.07:93.
[5](美)艾琳斯著,WILLS眼科手册 第5版[M],山东科学技术出版社,2010.02:38.
