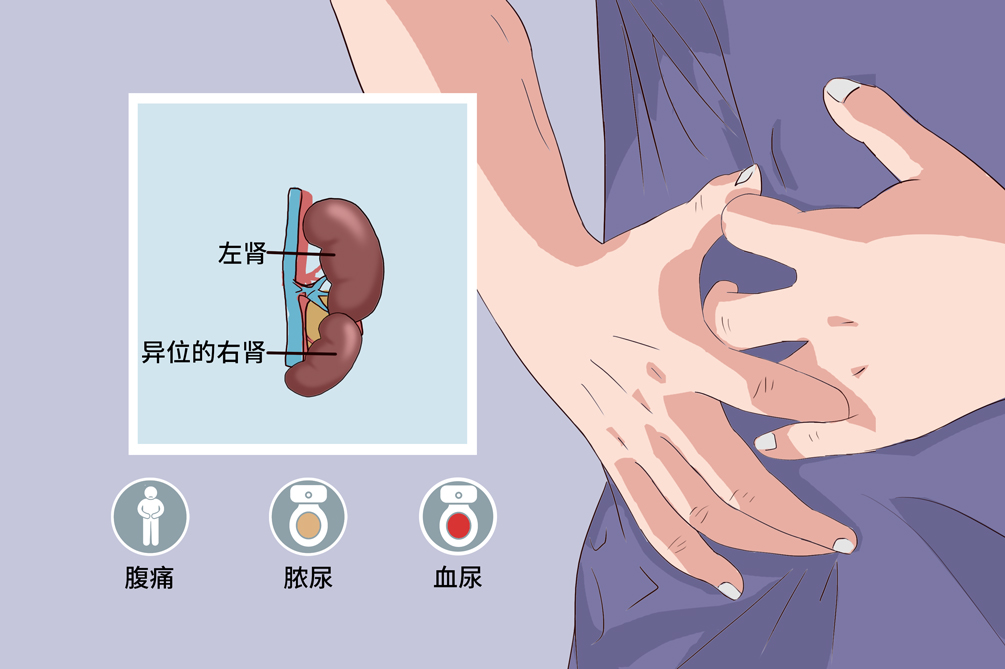
交叉异位肾是一侧肾脏由原侧跨过中线到对侧,而其输尿管仍位于原侧,属先天性病变。异位肾一般低于正常侧,患者多无症状或有腹痛、腹部包块及压迫症状,常并发其他系统畸形,静脉尿路造影可确诊。绝大多数交叉异位肾病例预后良好,有合并症者则应对症处理,必要时手术治疗。
- 就诊科室:
- 泌尿外科、普外科
- 是否医保:
- 是
- 英文名称:
- crossed ectopic kidney
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 肾盂肾炎、肾积水、肾积脓、肾结石
- 治疗周期:
- 视病情而定
- 临床症状:
- 腹部肿块、腹痛、脓尿、血尿
- 好发人群:
- 有家族病史者
- 常用药物:
- 净石灵胶囊、金甲排石胶囊、依托红霉素片
- 常用检查:
- 静脉尿路造影、肾核素扫描、肾脏B超、CT检查
交叉异位肾伴有融合
包括融合肾并下侧异位、C形或S形融合肾、块状或蛋糕状融合肾、L形融合肾、圆形融合肾、融合肾并头侧异位。
交叉异位肾不伴有融合
较少见。
交叉异位肾的病因和发病机制极为复杂,至今未完全阐明,但是普遍认为与先天发育畸形有关。其也与在胚胎时期受到射线等诱变因素后,引起胎儿基因突变,导致胎儿的肾脏发育异常有关。
对肾脏交叉异位发生的确切原因尚不清。Wilmer认为可能是脐动脉的异常产生了一种压力阻碍肾脏向头侧迁移,从而转向阻力较小的对侧。Poter等人认为是输尿管芽游走到了对侧的缘故。Cook和Stephens则推测胚胎在发育过程中其尾侧发生异常的转位,从而引起泄殖腔及Wolffian管结构的位置发生异常,可能是一侧输尿管芽跨过中线进入对侧中肾胚基,或在肾上升过程中肾脏和其输尿管转位到对侧。后肾组织的融合发生在其仍在真骨盆内并在其向头侧移位之前或同时发生,或在其上升的后期发生,融合的程度取决于发育的肾原基相互之间的靠近程度。
环境因素
在胚胎时期由于受到射线、金属离子、农药、灭菌剂、色素、染料等诱变因素后,可能会引起胎儿基因突变,导致胎儿的肾脏发育异常,诱发交叉异位肾。
第一例交叉异位肾在1654年报道,1959年搜集近500例的交叉异位肾伴有或不伴有融合,其中后者有62例,约占总数的10%。男女比例为2:1,以左侧移位于右侧多见。在大多情况下肾脏上升和旋转均不完全,统计了443例交叉异位并融合的病例,其发生率约为1/1000,其中最常见的类型是前述的融合肾并下侧异位,在各年龄段均可见。
有家族病史者
该病具有一定的家族遗传性。
交叉异位肾的典型症状包括模糊的下腹痛、腹部肿块、脓尿、血尿和泌尿系感染。多数患者起病较隐匿,症状相对较轻,半数以上无任何症状,不少患者因慢性并发症、伴发病或仅于健康检查时发现。
泌尿系症状
包括模糊的下腹痛、脓尿和血尿。
腹部肿块
特征为下腹部活动性无痛性肿块。
若交叉异位肾在儿童表现出症状,可有生殖系统的异常,如男性中的隐匿性阴茎和女性中的阴道闭锁。
肾盂肾炎
泌尿系感染为交叉异位肾的常见并发症,肾盂肾炎患者可见发热、寒战、尿频、尿急、尿痛等表现,部分患者可伴有恶心、呕吐等消化道症状,或头痛、腹痛、全身酸痛等,有些患者可有血尿、脓尿。
肾积水
交叉异位肾时异位血管压迫位于肾盂输尿管交界处的前方,或是马蹄形肾和胚胎发育时肾脏旋转受阻,都会引起肾积水的发生。异位血管压迫或肾下垂引起的肾积水可出现肾绞痛,疼痛剧烈,沿肋缘、输尿管走行放射,多伴有恶心、呕吐、腹胀、尿少。一般在短时间或数小时内缓解,随之排出大量尿液,检查时可触到增大的肾,如为巨大肾积水,其张力可不是很大。
肾积脓
肾和输尿管畸形引起感染性肾积脓。突出表现为脓尿,在输尿管与脓肾相通时可出现持续性肉眼脓尿,也可呈间歇性脓尿。急性发作型除了有寒战、高热、全身无力、呕吐等全身中毒症状外,还有明显的局部症状,如腰部疼痛和腰肌紧张。
肾结石
交叉异位肾导致的肾结石常见的症状有腰腹部绞痛、恶心、呕吐、烦躁不安、腹胀、血尿等。合并感染时可出现脓尿,急性发作时可有畏寒、发热、腰痛、尿频、尿急、尿痛症状。
普通人群出现模糊的下腹痛、脓尿、血尿,以及下腹部活动性、无痛性肿块时,应及时去医院泌尿外科就诊,进行静脉尿路造影、肾核素扫描、肾脏B超等检查,以明确诊断,注意与阑尾炎、回盲部肿瘤、卵巢肿瘤鉴别。
当出现模糊的下腹痛、脓尿、血尿,以及下腹部活动性、无痛性肿块时,应考虑到交叉异位肾的可能,需及时就医。
已经确诊交叉异位肾的患者,如果出现泌尿系感染、肾积水、肾积脓以及肾结石等并发症的时候,应立即就医。
大多患者优先考虑去泌尿外科就诊。
若患者出现其他严重不适反应或并发症,如腹部疼痛等,可到相应科室就诊,如普外科、消化内科等。
因为什么来就诊的?
目前都有什么症状?(如腹痛、腹部肿块、血尿、脓尿等)
症状持续多长时间了?
是否有以下症状?(如发热、寒颤、尿频、尿急、尿痛等症状)
既往有无其他的病史?
静脉尿路造影(IVU)
静脉尿路造影又称排泄性尿路造影,系由静脉注入含碘造影剂(有机碘化物水溶液,最常用为76%复方泛影葡胺),造影剂主要通过肾脏排泄,经过肾小球过滤、肾小管浓缩后,自肾集合管排出,含有造影剂的尿自肾盏排到肾盂、输尿管及膀胱时均可显影。注射造影剂后在不同时间间隔拍摄腹部、盆部或排尿后的X光照片。本症的膀胱输尿管反流率很高,故静脉尿路造影对交叉异位肾的诊断很有必要。
肾核素扫描
肾脏核素显像在肾脏科主要是用来评价肾功能,是肾脏功能评价的金标准。方法是将一种具有放射性核素标志的物质注入静脉,随着血流进入肾脏,通过核素描记到肾脏的方式,从而了解其在肾脏排泄曲线。
肾脏B超、CT检查
肾脏本身的解剖结构为B超检查提供了良好的条件。肾脏的被膜、实质、肾盂等组织结构的层次,都能用B超显示出来。B超能准确地测定肾脏的大小、位置和形态,鉴别肾脏内肿物是囊性还是实性病变。CT可以明确患肾与周围组织的关系和解剖。
若出现模糊的下腹痛、脓尿、血尿、泌尿系感染、肾积水、肾积脓,以及下腹部活动性无痛性肿块时,应想到交叉异位肾的可能。
排泄性尿路造影可确诊本病。
阑尾炎
阑尾炎发病时也表现为下腹部疼痛,但阑尾炎初期有中上腹或脐周疼痛,数小时后腹痛转移并固定于右下腹,可资鉴别。
回盲部肿瘤
回盲部肿瘤在早期出现的时候症状并不多,主要表现为右下腹出现包块、隐痛不适。但是回盲部肿瘤会伴随大便性状的改变,出现黑便、便秘等情况,可资鉴别。
卵巢肿瘤
较小的包块一般不产生症状,偶有患侧下腹沉坠或牵痛的感觉。可清楚触及腹部肿块,表面光滑、无压痛、有囊性感,但是基本不会出现泌尿系统的症状,可资鉴别。
由于交叉异位肾的病因和发病机制尚未完全阐明,目前仍缺乏病因治疗,患者主要以一般治疗、对症支持治疗、手术治疗为主。
疼痛治疗
主要依靠选择合适的镇痛药物,包括非甾体抗炎药(如对乙酰氨基酚)及非阿片类镇痛药。
对症治疗
有发热等全身感染症状应注意休息、避免劳累。
净石灵胶囊
净石灵胶囊主要功效为补肾、利尿、排石。用于治疗肾结石、输尿管结石、膀胱结石以及由结石引起的肾盂积水、尿路感染等。双肾结石直径超过1.5cm或结石嵌顿时间很长病例忌服。
金甲排石胶囊
金甲排石胶囊主要功效为活血化瘀、利尿通淋,用于砂淋、石淋等属于湿热瘀阻证候者,妊娠者禁服。
依托红霉素片
依托红霉素片为青霉素过敏患者治疗感染的替代用药,对于有泌尿系感染者效果佳。但是服用本药后发生肝毒性反应者较服用其他红霉素制剂为多见,服药数日或1~2周后患者可出现乏力、恶心、呕吐、腹痛、皮疹、发热等。有时可出现黄疸,肝功能试验显示淤胆,停药后常可恢复。
交叉异位肾一般不需手术治疗,但部分患者肾功能不断衰退、症状逐渐加重,则需要进行手术治疗。
肾切除术
症状严重的交叉异位肾患者,肾实质显著破坏、萎缩、引起肾性高血压或合并严重感染,肾功能严重丧失,而对侧肾功能正常时,可切除患肾。临床上常采用的手术方法,包括开放肾切除术和腹腔镜肾切除术。如果对侧肾功能正常,切除患肾后患者的基本生活可不受影响。
肾移植
当交叉异位肾患者肾功能不断恶化,双肾功能均丧失时肾移植是最理想的治疗方法。肾脏移植患者只要移植肾脏有功能,就要终身服用免疫抑制剂(除同卵双生子之间的移植外)。术后应避免使用对肾脏有毒性的药物,如氨基糖苷类的庆大霉素、丁胺卡那霉素、链霉素等都应避免使用。如果必需使用则应在严密观察和医生的指导下短期应用。
经皮肾镜碎石术(PNL)
该手术方法主要针对合并肾结石、肾积水或肾积脓的患者。将肾镜从体外穿入肾盂肾盏内进行体内碎石,主要用于治疗一些复杂性肾结石,如超过2cm的肾结石、鹿角形结石、多发性肾结石及体外冲击波难以粉碎和治疗失败的结石。需要注意,虽然PNL是一种微创手术,但它仍然有一定的侵入性和风险。所以在决定使用这种治疗方法之前,必须对患者手术条件进行仔细评估,以避免并发症的发生。
绝大多数交叉异位肾病例预后良好,肾异位对大多患者的生活没有明显的影响,一般也不会影响自然寿命。人群出现交叉异位肾病症状后每半年复诊一次,以监控病情发展状况。
大部分患者可以治愈,但部分患者容易复发尿路感染以及结石。
交叉异位肾患者在经治疗后一般不会影响自然寿命。
出现交叉异位肾病症状后每半年复诊一次,以监控病情发展状况。
交叉异位肾患者应注意膳食多样化、少食多餐、定时定量,合理控制总热量,避免不规律进食、暴饮暴食。多食用粗纤维食物,如谷物、麦片等。
宜食清淡、易消化食物、新鲜蔬菜和适量水果、适当饮水、注意膳食营养均衡。
忌暴饮暴食、食用不洁食物,忌辛辣、刺激性食物。
忌过量食用补品、补药等。
交叉异位肾患者需注意避免使用肾毒性药物,还需避免发生感染或在感染发生时能被及时发现和处理等。如果患者做了手术,要注意伤口处敷料的清洁等,注意及时更换。
口服用药
患者家属要了解各类抗感染以及镇痛药物的作用、剂量、用法、不良反应和注意事项,帮助病人正确服用。
生活习惯
交叉异位肾患者应养成健康的生活习惯,保证充分的休息睡眠、避免过度劳累,平时保持适当的锻炼,以增强个人体质。
患者复诊时应注意是否复发了尿路感染以及尿路结石。
患者使用药物时,应注意避免使用肾毒性药物,如氨基糖苷类抗生素、非类固醇抗炎镇痛药等。
避免肾脏受到外力撞击,引起肾脏损伤。
对交叉异位肾初次发生症状的患者应彻底检查,检査有无泌尿系感染、肾积水、肾积脓、肾结石以及肾脏肿瘤等,及时发现并治疗。
由于交叉异位肾是先天性疾病,并没有很好的预防措施,女性可在孕期避免受到射线等诱变因素,以免胎儿基因突变,导致胎儿器官发育异常。
参考文献
[1]盆腔交叉异位肾一例[J].韩琳桃.实用医学影像杂志.2015(05).
[2]超声诊断异位肾合并重复肾一例[J].陈慧敏,钟玲,周涵,毛晓丽.世界最新医学信息文摘.2015(10).
[3]融合性交叉异位肾伴旋转不良1例[J].郑晶晶,张雪宁,刘辉佳,牛冬梅.中国医学影像技术.2013(01).
