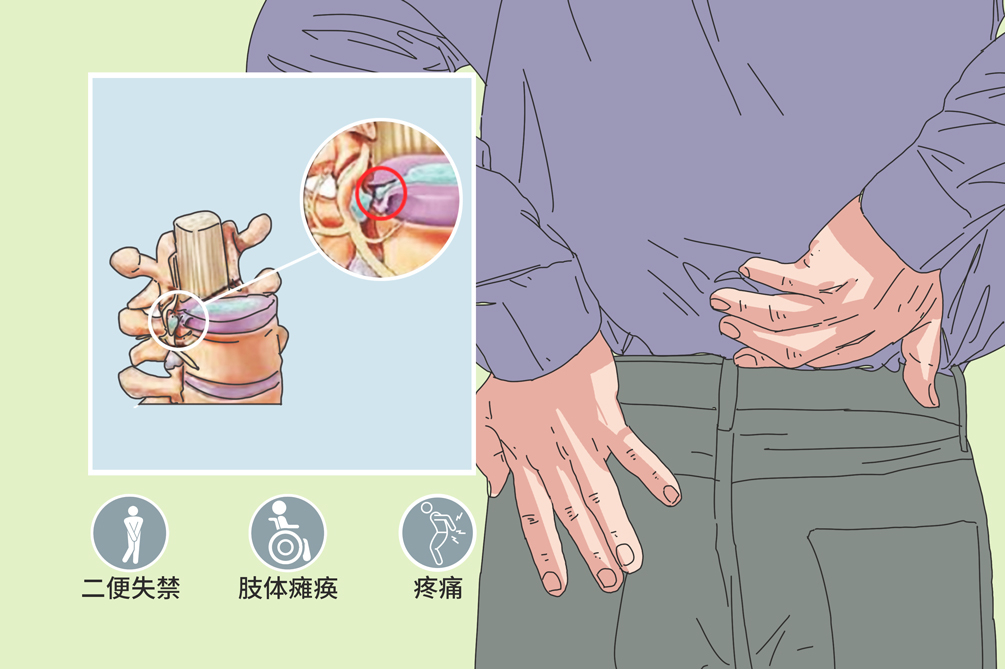
闭合性脊髓损伤系指骨折或骨折脱位造成的脊髓或马尾神经受压、毁损,不伴有与外界相通的伤道。脊柱骨折中14%合并脊髓损伤,绝大多数为单节段伤。可分为脊髓震荡、脊髓挫伤与出血、脊髓断裂、脊髓受压、马尾神经损伤等几类,症状轻重各不一,轻者数小时至数天可恢复正常,重者会当场致命。
- 就诊科室:
- 骨科、康复科、急诊科、神经外科
- 是否医保:
- 是
- 英文名称:
- Closed injury of the spinal cord
- 是否常见:
- 是
- 是否遗传:
- 否
- 并发疾病:
- 褥疮、尿路感染、肺部感染、深静脉血栓形成
- 治疗周期:
- 长期治疗
- 临床症状:
- 疼痛、脊髓休克、感觉功能丧失、运动障碍
- 好发人群:
- 交通意外中未系安全带的乘客和驾驶员、竞技运动员、高空作业工人
- 常用药物:
- 甘露醇、呋塞米、甲泼尼龙
- 常用检查:
- 神经系统功能检查、腰椎穿刺、脊柱X线、脊柱CT
脊髓震荡
与脑震荡相似,脊髓震荡是最轻微的脊髓损伤,脊髓遭受强烈震荡后立即发生弛缓性瘫痪,损伤平面以下感觉、运动、反射及括约肌功能全部丧失。因在组织形态学上并无病理变化发生,只是暂时性功能抑制,在数分钟或数小时内即可完全恢复。
脊髓挫伤与出血
为脊髓的实质性破坏,外观虽完整,但脊髓内部可有出血、水肿、神经系统破坏和神经传递纤维束的中断。脊髓挫伤程度有很大的差别,轻的为少量的水肿和点状出血,重者则有成片挫伤、出血,可有脊髓软化及瘢痕的形成,因此预后极不相同。
脊髓断裂
脊髓的连续性中断,可为完全性或不完全性。不完全性常伴有挫裂伤,脊髓断裂后恢复无望,预后恶劣。
脊髓受压
骨折移位,碎骨片、破碎的椎间盘挤入椎管内可直接压迫脊髓,而皱褶的黄韧带与急速形成的血肿亦可以压迫脊髓,使脊髓产生一系列脊髓损伤的病理变化。及时去除压迫物后脊髓的功能可望部分或全部恢复;如果压迫时间过久,脊髓因血液循环障碍而发生软化,萎缩或瘢痕形成,则瘫痪难以恢复。
马尾神经损伤
第2腰椎以下骨折脱位可产生马尾神经损伤,表现为受伤平面以下驰缓性瘫痪,马尾神经完全断裂者少见。
脊髓休克
各种较重的脊髓损伤后均可立即发生损伤平面以下弛缓性瘫痪,这是失去高级中枢控制的一种病理现象,称为脊髓休克。2~4周后这一现象可根据脊髓实质性损害程度的不同而发生损伤平面以下不同强度的痉挛性瘫痪。
闭合性脊髓损伤是脊髓和(或)脊柱遭受到外力的打击,造成脊柱的骨折或骨折脱位使脊髓或马尾神经受压、毁损。多见于交通意外伤者、建筑工人意外坠落伤者、竞技运动员意外受伤者等。
直接暴力
致伤相对少见。见于重物击中颈后、背、腰部,相应部位椎板、棘突骨折,骨折片陷入椎管内。
间接暴力
致伤占绝大多数。常见于交通事故、高处坠落、建筑物倒塌、坑道塌方和体育运动中。暴力作用于身体其他部位,再传导至脊柱,使之超过正常限度地屈曲、伸展、旋转﹑侧屈、垂直压缩或牵拉(多为混合运动),导致维持脊柱稳定性的韧带的损伤、断裂、椎体骨折和脱位、关节突骨折和脱位、附件骨折、椎间盘突出、黄韧带皱折等,造成脊髓受压和损伤。
闭合性脊髓损伤属于意外伤害,无权威流行病学统计数据。
交通意外中未系安全带的乘客、驾驶员,没有安全带的保护,在事故中容易受到冲击,导致脊髓损伤。
竞技运动员,竞技场上可能由于竞技过于激烈,所以容易造成误伤。
高空作业工人、建筑工人等高危职业者,高空作业者,如保护措施做不到位,一遇到事故,可能会造成坠落,形成脊髓损伤。
骨骼强度下降的骨质疏松患者,骨质疏松患者的骨头较脆,容易断裂,损伤脊髓。
脊髓损伤由于脊髓所受损伤的程度不同,受伤的部位不同,就会产生不同的症状,最轻微者只会有短暂性的神经功能障碍,数小时,数天后即可恢复正常,严重者可致截瘫、死亡等。可并发褥疮、尿路感染等症状。
神经系统表现
脊髓震荡
不完全神经功能障碍,持续数分钟至数小时后恢复正常。
脊髓休克
损伤水平以下感觉完全消失,肢体弛缓性瘫痪、尿潴留、大便失禁、生理反射消失,病理反射阴性。这是损伤水平以下脊髓失去高级中枢控制的结果。一般24小时后开始恢复,如出现反射,但完全渡过休克期需2~4周。
完全性损伤
休克期过后,脊髓损伤水平呈下运动神经元损伤表现,而损伤水平以下为上运动神经元损伤表现,肌张力增高,腱反射亢进,出现病理反射,无自主运动,感觉完全消失。
不完全性损伤
可在休克期过后,亦可在伤后立即表现为感觉、运动和括约肌功能的部分丧失,病理征可阳性。
特殊类型的不完全损伤
Brown - Sequard综合征
即脊髓半侧损害综合征,可见单侧关节绞锁和椎体爆裂骨折,表现为同侧瘫痪及本体感觉,振动觉、两点分辨觉障碍,损伤水平皮肤感觉节段性缺失;而对侧在损伤水平几个节段以下的痛、温觉消失。典型者并不常见,多为一半的损伤比另一半重。
脊髓前部综合征
多见于屈曲性楔形或泪滴骨折,亦可由脊髓前动脉损伤引起,表现为双侧运动障碍,可伴有痛温觉消失,本体感觉完好。
脊髓中央损伤综合征
常见于老年颈椎病患者颈部屈曲性损伤,其临床表现与外周部分传导束保留多少有关,轻者只有双上肢的感觉运动障碍。
褥疮
由于患者截瘫,长期卧床,如果未做到勤翻身,保护关节等肌肉薄弱地方,则会导致局部组织因长期受压而发生溃烂。主要多发于足跟、骶尾部、髋部、膝关节、脚踝处等。一旦发现皮肤出现溃烂、溃疡,有渗出液出现时,要及时就医处理。
尿路感染
是由于闭合性脊髓损伤患者大小便失禁,留置尿管后,未进行每日冲洗,或者未做到每周更换导管等,导致尿路感染。
肺部感染
由于闭合性脊髓损伤患者长期卧床,未做到及时翻身拍背,导致痰液积聚在肺的下部无法及时排出而引发,严重者会造成患者呼吸功能下降,甚至引发呼吸衰竭。
深静脉血栓形成
由于闭合性脊髓损伤患者截瘫,失去下肢活动能力,下肢静脉回流不畅而发生,会导致病变肢体肿胀,血栓脱落还会引发脑梗、肺梗、心梗等致命性的问题。
肌肉萎缩
由于脊髓受伤平面以下的肌肉失去了神经的控制和营养作用,导致肌肉出现萎缩。
当遭受交通意外、运动意外、高空坠落、建筑塌方等意外状况时,要立即拨打急救电话,至骨科、急诊科就诊。进行神经系统检查、脊柱X线、CT、MRI,以及脊椎穿刺、椎管造影等检查。要与椎管内出血、脊髓拴系综合征做鉴别诊断。
交通意外,运动意外,高空坠落、建筑塌方等意外导致脊柱受到直接或间接暴力打击后,出现截瘫、受伤平面以下感觉障碍、大小便失禁等症状。或者不能明确是否有上述症状,但脊柱遭受暴力打击后,要立即拨打急救电话,不要随意搬动伤者。
建议至骨科或急诊科就诊,可请神经外科会诊,后期需康复科及早介入进行康复治疗。
受伤多久了?
是怎么受伤的,受伤过程复述一遍?
受伤的是脊柱的哪个部位?
受伤时伤员处于什么姿态?
是怎么搬运到医院的?
伤者受伤后,是否有进行或姿态改变等活动?
感觉异常、运动异常、大小便失禁出现多久了?有没有进行性加重?
神经系统检查
包括感觉、运动、生理和病理反射及括约肌功能。
运动检查
注意有无随意运动,肌力等级,肌力、肌张力改变,晚期患者尚需注意有无肌萎缩。
感觉检查
应分别检查患者的触觉、痛觉、温度觉及深部感觉(位置觉、运动觉和振动觉)。
反射检查
包括浅反射、肌腱反射和病理反射,腰骶段损伤尤其应注意肛门括约肌张力和肛门反射。
导尿和膀胱测压
注意有无尿潴留。
腰椎穿刺
目的是判断椎管有无梗阻及有无血性脑脊液,但不作为常规检查。
脊柱X线
拍脊柱正、侧位片,必要时加拍双斜位片。
脊柱CT
可显示骨折情况,椎管内脊髓受压情况。
脊髓MRI
对脊髓显示优于X线及CT检查。
椎管造影
目前仅用于无CT、MRI设备,不能明确定位的患者。
体感诱发电位检查
当对脊髓损伤程度或者损伤节段存疑时,可以使用体感诱发电位检查,明确脊髓损伤的位置和程度。
脊髓损伤的诊断包括以下几项:
脊椎损伤的骨折类型、脱位状况。
脊柱的稳定性。
脊髓损伤的水平、程度。
脊髓损伤的水平、脱位情况一般只需X线片即能判断,而骨折类型有时尚须参照CT片。脊髓损伤的水平是指保留有完整感觉运动功能的脊髓最末一节。磁共振成像是目前唯一能观察脊髓形态的手段,有利于了解脊髓受损的性质、程度、范围,发现出血部位及外伤性脊髓空洞,因而能帮助判断预后。
椎管内出血
外伤如高处坠落背部或臀部着地,脊柱直接受力等偶可引起椎管内血管破裂出血;脊髓血管畸形、抗凝治疗中、血液病等患者可发生自发性出血。血肿可位于硬脑膜外、硬脑膜下,蛛网膜下腔和脊髓腔内。起病较急,常有根性疼痛,亦可有脊髓压迫症状,往往累及几个节段。蛛网膜下腔和脊髓髓内出血时,腰穿脑脊液呈血性。轴位CT可见到相应部位有高密度影。MRI可显示异常信号,早期T1加权像改变不明显,T2加权像呈低信号;约一周后T2加权像呈高信号。
脊髓栓系综合征
当腰背部受直接打击或摔伤时,可使原有的脊髓栓系综合征患者的症状加重,出现双腿无力,出行走困难,括约肌功能障碍。MRI可见圆锥低位、终丝增粗,多伴有脊柱裂、椎管内和(或)皮下脂肪瘤。
闭合性脊髓损伤的治疗,主要在于首先要进行正确的现场急救和正确的搬运。非手术治疗包括颅骨牵引、颈胸支架,药物治疗包括甲泼尼龙、甘露醇、呋塞米。根据情况选择切开复位固定、脊髓前方减压术等手术治疗。
颅骨牵引
适用于颈椎骨折脱位或上胸段骨折、脱位的早期治疗,术中异常须施行。
颈胸支架(又称颅背心)
适用于颈段不全损伤者,可使其早期下地活动。
手法整复
适用于胸椎骨折和脱位。
姿势复位
适用于胸腰段脱位,病人取仰卧位,背部骨折处垫以软枕,使脊柱呈过伸姿势,并逐步垫高,增加过伸,达到复位。一般需2个月才能使复位稳定。在此期间要定时翻身并维持过伸位。
现场急救
掌握正确的搬运方法对防止加重损伤有极其重要的意义,正确方法是三人位于患者一侧,同时将其水平抬起,放在木板上,尽快送到医院。
甲泼尼龙
抑制细胞膜的脂质过氧化反应,减轻水肿,以防止继发性脊髓损害。早期大量使用甲泼尼龙是治疗急性脊髓损伤的有效方法,损伤8小时开始应用。
甘露醇、呋塞米
此类脱水药物可减轻脊髓水肿,宜早期使用。
GM-1
为神经节苷脂类,初步用于临床,效果明显。GM-1是一种酸性糖脂复合物,在哺乳类中枢神经系统的细胞膜上含量很高。应用此药是为受损脊髓(特别是轴突)提供修复的原料。
纳洛酮
阿片拮抗药纳洛酮有阻断内啡肽作用。实验性脊髓损伤原释放内啡肽造成脊髓血流量降低。纳洛酮能阻断阿片受体,干扰内啡肽活动,继而改善脊髓血流量,伤后延迟使用纳洛酮,对脊髓同样具有治疗作用,也可用于临床脊髓损伤的病人。在应用纳洛酮治疗休克时发现,大量的纳洛酮可明显增加脑和脊髓的血流量。
抗去甲肾上腺素类药物
目的在于阻断去甲肾上腺素的作用,减轻脊髓内微血管痉挛,抑制脊髓中央灰质出血性坏死的形成与扩散,从而减少继发性脊髓中央出血坏死。利舍平(利血平)(具有阻止多巴胺转换成去甲肾上腺素的作用)。左旋多巴在临床使用中发现也有抗去甲肾上腺素的作用。
切开复位固定
由于关节绞锁或骨折脱位严重,闭合复位困难,须行手术复位。手术可经前路或后路,术中要求固定牢靠,操作中防止脊髓损伤。对于骨折脱位严重、脊髓横断、瘫痪已成定局者,复位和固定依然十分重要,它可以减轻疼痛并为全面康复训练打好基础。
脊髓前方减压术
脊柱骨折引起的脊髓损伤,大多来自压缩和脱位的椎休或其后上角粉碎骨折块、突出的椎间盘,有效的方法是解除脊髓前方的压迫。
颈段前路减压术
经口腔入路行齿状突骨折切除术已逐渐为神经外科医生掌握。手术中尽量用小磨钻磨除齿状突,以减少操作加重脊髓损伤。
胸段前方减压术
经椎弓根入路和经肋骨横突入路,此两种入路是经过椎管的侧方进入,对脊髓牵控较小。近来有学者主张经胸腔入路暴露较好,减压后应行椎体间植骨融合。
对部分患者可进行高压氧舱治疗和局部低温疗法,减轻脊髓水肿,减少神经损伤。
闭合性脊髓的脊髓震荡,预后较好,能完全治愈,脊髓挫伤基本不能治愈,遗留截瘫。而脊髓断裂、截瘫和感觉障碍将无望恢复正常,不能治愈,会遗留截瘫的后遗症。根据受伤程度的不同,要按照医嘱,定期复诊,并坚持做康复治疗。
对于闭合性脊髓损伤中的脊髓震荡可完全治愈。
脊髓受压如果及时治疗,也有望治愈。
但对于其他类型的脊髓损伤,则难以治愈。
闭合性脊髓损伤及时治疗可不影响自然寿命;对于颈段脊髓损伤来说,可能会当场死亡或随后死于呼吸衰竭;其他类型的脊髓损伤,主要会遗留不同程度的瘫痪。
受伤脊髓节段水平以下截瘫、感觉功能障碍。
复诊时间需遵医嘱进行,复诊检查包括双下肢血管彩超、MRI等。
闭合性脊髓损伤无特殊饮食调理,营养丰富均衡即可。
由于闭合性脊髓损伤造成的最普遍的问题就是截瘫,以及大小便失禁,因此在护理方面主要在于预防褥疮、预防泌尿系感染、预防下肢深静脉血栓形成、预防长期卧床导致的坠积性肺炎的发生。如果病情加重,要及时进行CT、MRI等检查,对患者病情进行监测。
患者应每2小时翻身1次,保持皮肤干燥。一旦发生褥疮,应予以积极护理。
患者留置导尿管后应每日进行膀胱冲洗,每周更换导尿管。
患者应勤翻身拍背,加强吸痰,雾化吸入治疗,必要时气管切开。
深静脉血栓形成的预防措施主要是活动下肢,一旦出现应行抗凝治疗。
对患者做好心理疏导,让患者树立康复、恢复的信心。
要积极进行康复训练,在康复医生的指导下,循序渐进,注意不要着急过度训练,以免引发其他的意外伤害。
治疗过程中密切观察患者受伤节段以下神经运动功能、感觉功能的变化,如有加重趋势,可再行CT、MRI、造影等检查,对病情进行监测。
避免用力排便,排便困难者,可在医生指导下使用倾泻剂或低压灌肠。
闭合性脊髓损伤属于意外伤害所致,因此如果想要预防发生此类事件,要做到远离可能发生危险的场所,防止意外的发生。
远离可能发生危险的场所。
开车或乘车时,系好安全带,做到安全驾驶,避免交通事故引发闭合性脊髓损伤;
进行体育活动时,做好充分的保护工作,高难度动作量力而为,防止意外的发生。
参考文献
[1]许建新,仝海波,田俊敏.神经外科临床指导[M].华中科技大学出版社,2008:457-460.
[2]房宏林,杜光勇.临床常见疾病诊疗规范[M].陕西人民出版社,2008:234-235.
[3]高志波.现代神经外科诊疗与重症救护[M].吉林科学技术出版社,2017:367-377.
