获得性大疱性表皮松解症是一种不常见的皮肤病,以皮肤或黏膜轻微机械性创伤后出现水疱或与肾部组织分离为特点的后天获得性疾病。是比较少见的机械性水疱皮肤病,可能与自身免疫异常有关。患者真表皮交接处有IgG型抗体线状沉积,血清含有抗基底膜带中Ⅶ型胶原的IgG型抗体。多见于成人,少见于儿童、老年人。无遗传性大疱性表皮松解症家庭史。
- 就诊科室:
- 皮肤性病科
- 是否医保:
- 否
- 英文名称:
- epidermolysis bullosa acquisita
- 疾病别称:
- 表皮松解型类天疱疮
- 是否常见:
- 否
- 是否遗传:
- 否
- 并发疾病:
- 消化道溃疡、炎症性肠炎
- 治疗周期:
- 根据患者病情制定合理的治疗周期
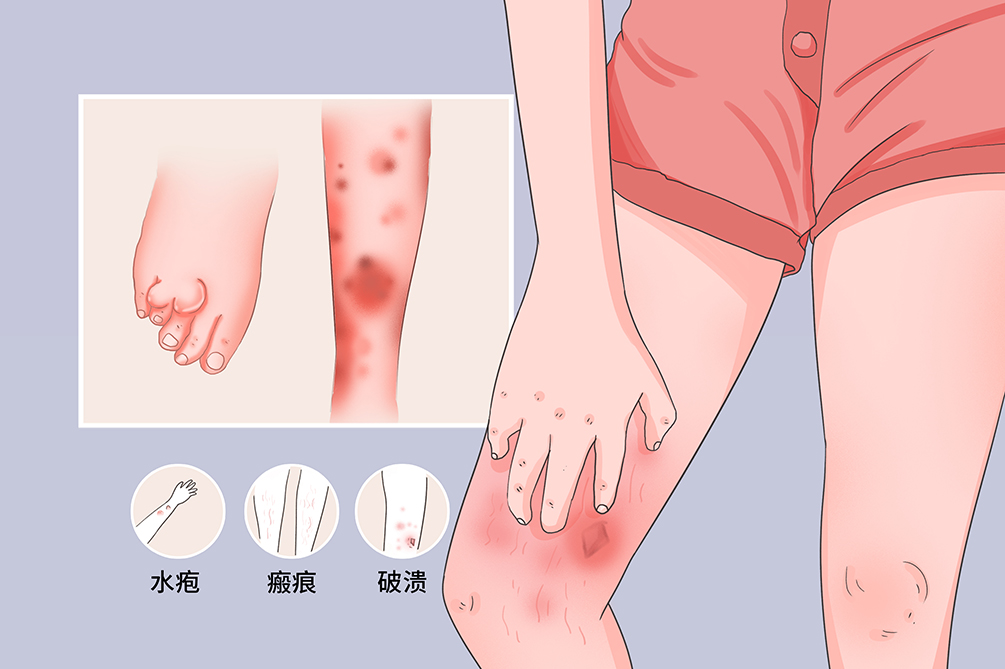
- 临床症状:
- 水疱、瘢痕形成、黏膜损伤、瘢痕萎缩
- 好发人群:
- 40~50岁人群
- 常用药物:
- 卤米松乳膏、利妥昔单抗、丙种球蛋白、吗替麦考酚酯
- 常用检查:
- 组织病理学检查、免疫荧光、酶联免疫吸附测定、免疫电子显微镜
获得性大疱性表皮松解症目前病因不明,Ⅶ型胶原为此病的自身抗原,分子量为29kD、145kD,由三角形成细胞和成纤维细胞产生,存在与基底膜致密板及其下方的锚纤维内,是基底膜连接功能的重要物质。部分患者血清中有抗基底膜带中的Ⅶ型胶原IgG型抗体(EBA抗体)。
获得性大疱性表皮松解症病因不清,可能与VII型胶原的抗体,自身免疫因素有关。
皮肤及口腔黏膜的破损及由此引起的抗原抗体自身免疫反应,破溃面长期受压导致继续破损。
本病目前暂无相关流行病学研究发现。
获得性大疱性表皮松解症无明确传播途径,大多是因为自身免疫抗原抗体结合所导致。
各个年龄段均可发病,但该病更多见于40~50岁成年患者。
获得性大疱性表皮松解症的典型症状是皮肤大面积水疱,且病情恢复后残留瘢痕和丘疹。部分患者可能并发消化道溃疡、炎症性肠炎等疾病。
经典型
以肢端分布的非炎症水疱,愈后留有糎痕和粟丘疹为特征。皮损好发于易摩擦,受外伤和受压部位,如手足、肘膝关节伸侧面,在无炎症红斑的皮肤上出现水疱、大疱,部分为血性水疱,发展成脱屑、结痂、糜烂,愈后留下萎缩性瘢痕及粟丘疹。有些病例有瘢痕性斑秃、甲营养不良和甲萎缩。1/3患者可伴黏膜损害,多发生于口腔、食管黏膜。
大疱性类天疱疮型
累及四肢、躯干皮肤皱处,为泛发性炎症性水疱、大疱,疱壁紧张,疱周炎症性红斑或水肿。也可仅为红斑或水肿性斑块而无水疱。患者常诉瘙痒,而机械性水疱瘢痕,粟丘疹可不显著。
瘢痕性类天疱疮型
部分患者以黏膜受累为主,临床表现类似痕性类天疱疮,在口腔、食管上端、结膜、肛门、阴道出现糜烂和痕,光滑皮肤上无损害。
布鲁斯汀佩里类天疱疮型
患者具有布鲁斯汀一佩里类天疱疮的特征,同时有针对型胶原的自身抗体。头颈部慢性复发性水疱大疱性皮损,留痕,很少累及黏膜。
IgA大疱性皮病型
表现为表皮下大疱,中性粒细胞浸润,直接免疫荧光可见基底膜带线状IgA沉积类似IgG大疱性皮病疱疹样皮炎。部分患者表现为紧张性水疱排列成环形,黏膜同时受累。自身抗体通常为IgA或IgG或两者均有。25%~60%患者血清中可检测到Ⅶ型胶原的IgG抗体67%~82%患者人类白细胞抗原(HLA)-DR2阳性。可伴其他系统疾病如肠炎克罗恩病、系统性红斑狼疮、淀粉样变、甲状腺炎、多发性内分泌腺病综合征、风湿性关节炎、肺纤维化慢性淋巴细胞白血病。胸腺瘤、糖尿病及其他自身免疫性疾病,以克罗恩病最常见。
色素减退,表现为皮肤表面局部颜色较周围浅,界限一般较为分明。
指甲营养不良,无甲症指。
手部畸形。
消化道溃疡
该病为抗原抗体到导致的面自身免疫性疾病,可能会引起对于年轻人来说会引起十二指肠溃疡。
炎症性肠炎
该病导致的自身免疫性疾病可能引起炎症反应的发生,进而引起炎症性的肠炎。
患者一旦出现典型的临床症状,如水疱,口腔黏膜、眼周肛门黏膜破损或溃疡,应该及时就医。获得性大疱性表皮松解症通过组织病理学检查等可以确诊。
一旦患者出现典型的临床症状如皮肤大面积水疱,口腔黏膜、眼周、肛门、会阴等处出现黏膜破损或溃疡等情况应该及时就医。
水疱大面积破裂或皮肤黏膜大面积溃烂等情况应立即就医。
多数患者表现出水疱,口腔黏膜、眼周肛门黏膜破损或溃疡等症状,需要优先去皮肤科就诊。
什么时候出现的病症?
水疱都长在什么地方?水疱的范围?
有没有口腔溃疡?会阴及肛门处有没有皮肤损伤?
有没有类似的相关病史?
是否经过诊疗?效果如何?
体格检查
医生可通过观察患者皮肤表面水疱的分布特点,或者观察患者口腔、眼周、会阴等处的破损情况初步判断疾病的性质。
组织病理学检查
表皮下水疱,疱内含纤维素,真皮血管周围有单核细胞为主的非特异性炎症细胞浸润。红斑损害处,真皮浅层和乳头层较多中性粒细胞为主,少量淋巴细胞和嗜酸性粒细胞的炎症浸润。
免疫荧光检查
免疫荧光病理检查见水疱、红斑及周围外观正常皮肤基底膜区有IgG和C3线状沉积,有时并有IgA、IgM及其他补体。25%~60%的患者在血清中有抗基底膜带有IgG型抗体。用1mol/L氧化钠分离皮肤为基底,间接免疫荧光病理检查或1mol/L氯化钠分离皮肤的直接免疫荧光病理检查,IgG抗体呈线状沉积于分离皮肤的真皮侧,而大疱性类天疱疮的lgG抗体线状沉积在分离皮肤的表皮侧,可以鉴别两种疾病。
射电子显微镜检查
水疱、裂隙位于基底膜致密板下方。
医生根据观察患者皮肤表面水疱的分布特点及水疱周围破损,皮肤的性状并引起一系列的炎症反应。结合实验室组织病理学的检查及酶联免疫吸附测定,可以显示患者检测出阳性,再通过患者的家族史及既往患病史,即可做出确定的诊断。
先天性表皮松解症
可分为三种类型。单纯性大疱性表皮松解症,水疱在表皮内。交界性大疱性表皮松解症,水疱发生于透明层;营养不良性大疱性表皮松解症,水疱发生在致密下层。是由基因突变所导致,可用基因检测进行鉴别。
类天疱疮
是最常见的皮肤自身免疫性表皮下大疱病。好发于老年人,以泛发的瘙痒性大疱疹为特点,是器官免疫的范例,可通过免疫抗体等与获得性大疱性表皮松解症进行鉴别。
获得性大疱性表皮松解症是一种由免疫反应,表现为皮肤受损的疾病,治疗获得性大疱性表皮松解症需要抗炎治疗,同时需保护皮肤水泡受损的创面,做到创面的干燥、完整,促进创面的愈合。
获得性大疱性表皮松解症的病情一般呈慢性、较顽固,有明显的治疗抵抗性。平时应注意避免外伤、摩擦皮肤。受损皮肤面积广泛者,应注意水、电解质平衡和全身恶病质,及时给予相应处理。
本病的治疗需要根据皮肤、黏膜损害的部位和状况,选择外用糖皮质激素抗菌药。轻症口腔受损的患者可用糖皮质激素或四环素漱口液。顽固严重的小面积皮损和口腔皮损处,可局部注射糖皮质激素制剂加用等量1%~2%利多卡因。
轻度患者可选用一般药物,如四环素、烟酰胺、雷公藤等,不加用或加用少量糖皮质激素。
中重度的患者用糖皮质激素。细胞毒类免疫抑制剂可与糖皮质激素联合应用,提高疗效,减少药量。糖皮质激素应用起效后,使用制量,经维持阶段后。根据病情继续逐渐减量。
轻度患者口服泼尼松、氨苯砜,病情缓解后泼尼松逐渐减量至停药,只单用氨苯砜维持中、重度患者口服泼尼松、雷公藤总苷,或加用硫唑嘌呤或环磷酰胺或秋水仙碱。上述药物疗效不佳时选用环孢素或吗替麦考酚酯,此类药物起效较慢。大剂量免疫球蛋白适用于病情严重,对免疫抑制剂有禁忌者。经过4~6周观察病情,重复使用。完全控制病情后,每3个月重复1次维持。美沙拉嗪是柳氮磺胺吡啶的有效成分,是治疗溃疡性结肠炎的药物,有报道美沙拉嗪治疗此病有效。
获得性大疱性表皮松解症一般不需手术治疗。
血浆透析、免疫透析、体外光化学疗法等适用于某些不能使用免疫抑制剂的患者。
根据获得性大疱性表皮松解症患者的创面及是否正规治疗,判断患者的复原程度,其预后程度也会不同。治疗后,患者需遵医嘱定期复诊。
获得性大疱性表皮松解症患者的皮肤创面较小,并进行及时治疗,则可完全痊愈。
获得性大疱性表皮松解症一般不会影响患者的寿命。
若水疱面积较小,并进行及时的处理,患者皮肤可完全修复。若创面面积较大,长期受压,则会加重创面面积的扩大,加之治疗不当则会形成大面积的瘢痕,难以消退。
患者应该做到定期体检,至少两到三个月进行体检一次,检查患者患处皮肤的愈合情况。
获得性大疱性表皮松解症患者应多吃高蛋白、高维生素的食物,宜清淡饮食,避免油炸、烧烤类食物。治疗期间应先进食流质食物,后过渡到普通食物。
吃高蛋白的食物如鸡蛋、牛奶。
清淡饮食,多食用新鲜的蔬菜、水果。
戒烟、戒酒,禁食油腻及油炸类的食物,如炸鸡、烧烤。
患者多进食流质食物,如稀饭、面条等,之后过渡到普通饮食。
获得性大疱性表皮松解症患者应该从用药及生活习惯、心理、健康等各方面进行护理。患者需注意监测自身的不良反应,若有不适及时就医。
皮肤护理时注意受损创面的保护,使创面保持干燥通风,并及时应用外部抗炎药治疗局部皮肤炎症。
保持环境通风、温度适中,有利于皮肤的恢复,避免受到外界刺激的影响。
用药期间,患者可能出现头晕、呕吐、发热等不良反应,一般都可忍受,如果症状严重应及时告知医生。另外,皮肤的护理应注意破损,避免某处局部皮肤长期受压,保持皮肤的干燥。
患者可能因为瘙痒难忍、皮肤不美观等原因而感到烦躁不安,或者出现消极心理,家属需要与其多聊天,并多多鼓励患者,帮助患者一起战胜病痛。
患者需要注意尽量减少皮肤患处的受压及潮湿,使皮肤保持干燥、洁净。
在治疗期间应尽量外用糖皮质激素,以避免内用糖皮质激素增加感染、高血压、糖尿病、骨质疏松等不良反应的危险性。
获得性大疱性表皮松解症目前尚无明确的预防措施。患者应以保障皮肤干燥洁净为主,避免破损皮肤再次受压形成更大的创面,减少皮肤黏膜的大面积破溃。
获得性大疱性表皮松解症无早期有效筛查措施。
日常注意清洗皮肤,保持皮肤干燥、洁净。
口腔溃疡需要引起重视,情况加重应及时就医。
清淡饮食,避免辛辣及油腻的食物。
避免局部皮肤受压,减少皮肤黏膜处的大面积破溃。
4670点赞
参考文献
[1]王宝玺.中华医学百科全书皮肤病学[M].北京:中国协和医科大学出版社,2017.382.
[2]方洪元,刑卫斌,张秉新.实用皮肤性病手册[J].北京:人民卫生出版社,2016.260.
[3]朱学骏,顾有守,王京.实用皮肤病性病治疗学.第4版.[M].北京:北京大学医学出版社,2017.302.
[4]王宝玺主编.中华医学百科全书.临床医学皮肤病学[M].北京:中国协和医科大学出版社.2017.264-265.
