脂蛋白肾小球病
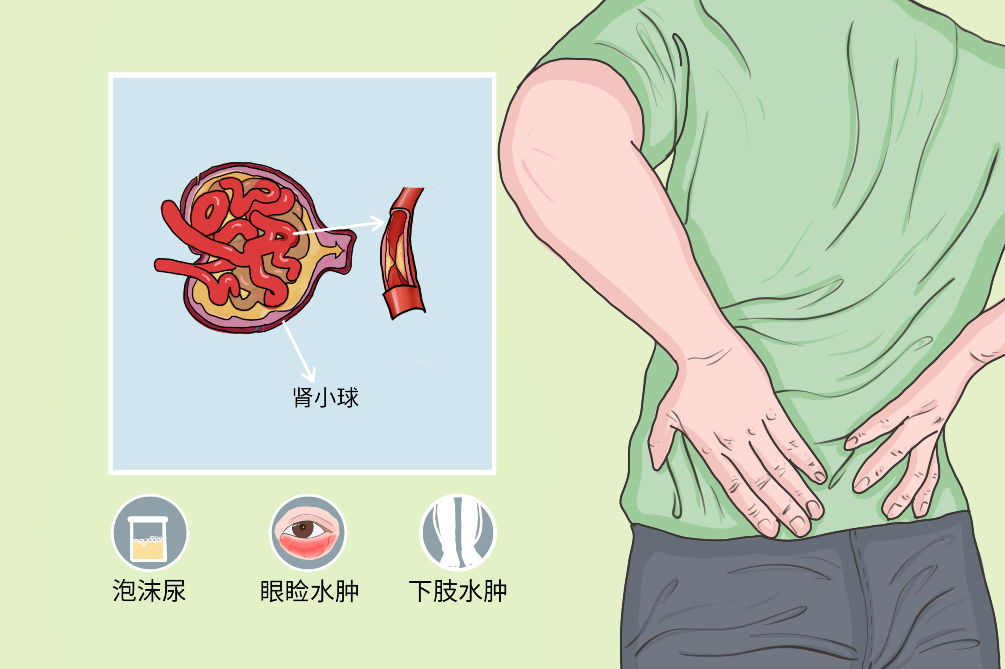
脂蛋白肾小球病是一类以蛋白尿、血浆载脂蛋白E升高、伴高脂血症为主要临床特征,肾小球内大量脂蛋白栓子阻塞毛细血管为主要组织病理学特点的一种少见肾小球疾病,严重时可发展为慢性肾衰竭。目前认为脂蛋白肾小球病是由血浆载脂蛋白E基因变异致脂蛋白代谢异常导致的,临床主要表现为泡沫尿、眼睑或下肢水肿等,本病预后较差,目前尚无明确的治疗手段,降脂、血浆置换等治疗的疗效及预后仅局限于病例报道。
- 就诊科室:
- 肾内科、急诊科
- 是否医保:
- 是
- 英文名称:
- lipoprotein glomerulopathy,LPG
- 疾病别称:
- 脂蛋白肾病
- 是否常见:
- 否
- 是否遗传:
- 是
- 并发疾病:
- 慢性肾衰竭
- 治疗周期:
- 长期持续性治疗
- 临床症状:
- 泡沫尿
- 好发人群:
- 有脂蛋白肾小球病家族史者
- 常用药物:
- 阿托伐他汀、苯扎贝特、缬沙坦、呋塞米
- 常用检查:
- 尿常规检查、血生化检查、血清载脂蛋白水平测定、肾脏活组织病理检查
脂蛋白肾小球病的病因尚不明确,目前多数学者认为其主要病因为血浆载脂蛋白E基因变异,致脂蛋白代谢异常,本病好发于青壮年男性和有脂蛋白肾小球病家族史者,药物、放射线等因素可以诱发本病。
血浆载脂蛋白E基因变异在本病的发生中可能起了重要作用,血浆载脂蛋白E主要为高密度脂蛋白及极低密度脂蛋白的组成成分,目前认为血浆载脂蛋白E通过与低密度脂蛋白受体或其相关蛋白结合,介导细胞摄取富含三酰甘油的脂蛋白,当血浆载脂蛋白E与受体结合位点的氨基酸发生替换,它们之间的亲和力下降,最终导致高脂血症,而异常血浆载脂蛋白E的脂蛋白成分本身也可以引起肾小球的直接损伤。血浆载脂蛋白E除了调节脂蛋白代谢,还有抗氧化和抗炎作用,携带这些突变的血浆载脂蛋白E等位基因可能更易发生氧化损伤,进而可能会导致肾小球毛细血管内脂蛋白聚集。
夫妻双方备孕期间若接触有易诱导基因突变的药物,如沙利度胺等,或接触放射线,可能会导致血浆载脂蛋白E基因变异,从而导致本病的发生。
目前全世界已报道不足百例,其中大部分来自日本,国内仅有少数报道。脂蛋白肾小球病多见于男性,男女比例为15:8;平均发病年龄为32岁(4~49岁)。多数病例为散发性,少数为家族性发病。
有脂蛋白肾小球病家族史者
脂蛋白肾小球病为不完全外显的显性遗传性疾病,因此家族中有脂蛋白肾小球病患者,会增加亲属的患病风险。
脂蛋白肾小球病的主要症状有泡沫尿,有时部分患者会出现头晕、头痛、面色苍白、乏力等症状,还有可能并发慢性肾衰竭等疾病。
脂蛋白肾小球病主要累及肾脏,且以肾小球受损为主。全部患者均存在蛋白尿,有的逐渐进展为肾病范围的蛋白尿,少数病例同时伴有镜下血尿。
部分患者有高血压和贫血表现,如头晕、头痛、面色苍白、乏力等。
慢性肾衰竭
脂蛋白肾小球病患者随着病情进展,可能会出现慢性肾衰竭,主要表现为食欲不振、乏力、少尿或无尿、气短、气促、手足抽搐、甚至意识模糊、昏迷等。
当患者出现泡沫尿等症状时要及时到肾内科就诊,通过肾脏活组织病理检查、结合泡沫尿等表现可对本病进行诊断,但要注意本病要与Ⅲ型高脂蛋白血症、糖尿病肾病等疾病相鉴别。
任何年龄人群,特别是有脂蛋白肾小球病家族史者,一旦出现泡沫尿等都需要在医生的指导下进一步检查。
发现泡沫尿、头晕、头痛、乏力、面色苍白等症状,高度怀疑脂蛋白肾小球病时,应及时就医。
若出现少尿或无尿、气短、气促、手足抽搐,甚至意识模糊、昏迷等症状,应立即就医。
大多患者优先考虑去肾内科就诊。
若患者出现其他严重不适反应或并发症,如手足抽搐、意识模糊、昏迷等,应立即前往急诊科就诊。
患者年龄?
泡沫尿是间歇发生还是持续的?大概持续多久了?
目前都有什么症状?(如泡沫尿、眼睑或下肢水肿、头晕、头痛、乏力、面色苍白等)
既往有无其他的病史?
有无类似疾病家族史?
尿常规检查
尿常规可直接、迅速的反应泌尿系统代谢等情况,患者几乎都会出现尿蛋白增高等。
尿沉渣镜检
主要是观察患者血尿、管型等情况,有利于肾脏疾病之间的鉴别。
尿蛋白定量检查
需留取全天24小时尿液并测尿蛋白的量,可帮助评估患者蛋白尿水平。
血生化检查
可了解患者血脂水平及肾脏功能等,患者常有血浆胆固醇、甘油三酯升高,也可能有肌酐、尿素氮的增高,提示肾功能受损。
血清载脂蛋白水平测定
适用于血脂异常的人群,患者表现为血浆载脂蛋白E水平明显升高,多高于正常值2倍以上,故该检查有利于疾病的诊断。
肾脏活组织病理检查
肾脏活组织病理检查为诊断本病最重要的一项检查,怀疑本病者均需通过此项检查确诊,患者病理表现大致相同。
光镜
光镜下可见局灶性的球性硬化,其余的肾小球明显增大。内皮细胞可出现空泡变性,基底膜轻度增厚,系膜细胞、系膜基质轻至中度增生,偶见局部系膜溶解和壁层上皮细胞增生,新月体罕见。肾小管-间质病变常见,多为肾小管空泡或颗粒变性,肾小管灶性坏死、萎缩及肾间质炎症细胞浸润和间质纤维化。肾小动脉壁增厚也不少见,部分出现透明样变性。肾小动脉病变多为管壁轻度增厚、管腔狭窄,偶见透明变性。脂蛋白肾小球病特征性的病理表现是淡染的血栓样物质填充于明显扩张的肾小球毛细血管腔中。
免疫组化
免疫荧光或免疫组化可见肾小球毛细血管中的血浆载脂蛋白E,部分系膜或基质中也可有血浆载脂蛋白E/血浆载脂蛋白B沉积。多无免疫球蛋白沉积,少数病例可见免疫球蛋白M,其他免疫球蛋白和补体多为阴性。脂质沉积病变常见的泡沫细胞浸润在患者的肾活检中少见。
电镜
电镜下可见肾小球毛细血管腔中层状的沉积物,沉积物中可见大小不一的颗粒及空泡,沉积物压迫腔内红细胞及内皮细胞至毛细血管壁。
依据典型脂蛋白肾小球病症状如泡沫尿等,结合血浆载脂蛋白E水平明显增高、肾脏活组织病理检查显示淡染的血栓样物质填充于明显扩张的肾小球毛细血管腔中,免疫荧光或免疫组化可见肾小球毛细血管中的血浆载脂蛋白E沉积,即可确诊。
Ⅲ型高脂蛋白血症
脂蛋白肾小球病患者多因蛋白尿和水肿就诊,部分伴有胆固醇、甘油三酯升高,与皿型高脂蛋白血症类似,但程度较轻,与Ⅲ型高脂蛋白血症不同的是,脂蛋白肾小球病的患者中没有观察到类似Ⅲ型高脂蛋白血症系统性脂质沉积的临床表现,如黄色瘤、跟腱增厚、角膜弓等,且脂蛋白肾小球病患者肾脏活组织病理检查显示淡染的血栓样物质填充于明显扩张的肾小球毛细血管腔中,而Ⅲ型高脂血症患者肾脏脂质沉积的病理表现主要为肾小球硬化,大量泡沫细胞,但肾小球毛细血管腔内没有血栓样物质,二者即可鉴别。
糖尿病肾病
糖尿病肾病患者也可出现肾病综合征表现,故应鉴别。糖尿病肾病患者眼底检查可见特殊改变,肾脏病理学检查常不典型,而脂蛋白肾小球病可有特征性的病理表现,为淡染的血栓样物质填充于明显扩张的肾小球毛细血管腔中,且免疫荧光或免疫组化可见肾小球毛细血管中的血浆载脂蛋白E沉积,通过病史及肾脏病理检查而二者即可鉴别。
局灶节段肾小球硬化症
晚期脂蛋白肾小球病应与局灶节段肾小球硬化症鉴别,二者均可出现重度蛋白尿、镜下或肉眼血尿、高血压及肾功能减退,且治疗反应皆差。经典的局灶节段肾小球硬化症可靠免疫病理与本病鉴别。局灶节段肾小球硬化症时,于病变肾小球的受累节段可见免疫球蛋白M、C3呈团块样沉积,而其他肾小球阴性。
目前并无明确有效的方法治疗脂蛋白肾小球病,治疗的目标主要是为了缓解症状,延缓疾病进展,目前认为控制血脂水平、血浆置换、免疫吸附等可能对延缓疾病进展有一定的作用,有高血压或水肿严重患者可行降压和消肿治疗,如果本病进展为终末期肾功能衰竭,则需长期透析治疗。
脂蛋白肾小球病治疗的目的仍为降低蛋白尿、保护肾功能、延缓肾功能恶化。所以对于大量蛋白尿、严重水钠潴留患者应严格控制水、盐摄入,进食优质低蛋白饮食,减少尿蛋白排泄,从而减轻大量蛋白尿排泄对肾小管间质的损伤。
他汀类药物
阿托伐他汀
阿托伐他汀可显着降低患者血脂水平,治疗脂蛋白肾小球病有一定效果,但均为个案报道,认为降脂治疗不仅能减少蛋白尿,改善高脂血症,通过重复肾活检可以观察到肾小球病理损伤减轻。
辛伐他汀
同阿托伐他汀一样,可显着降低血脂水平,改善高脂血症,同时可减少蛋白尿,常见的不良反应为肌肉疼痛或四肢乏力。
贝特类药物
苯扎贝特
苯扎贝特也可用于降低血脂水平,我国及日本报道,部分脂蛋白肾小球病患者通过使用苯扎贝特治疗后尿蛋白消失,血浆白蛋白明显增高,重复病理检查肾小球内脂蛋白栓子部分或完全消失,可见降脂药物种类的选择对治疗脂蛋白肾小球病疗效有待进一步研究。
血管紧张素转换酶抑制剂
卡托普利
卡托普利能通过血流动力学效应及非血流动力学效应两种途径延缓肾损害进展。许多研究表明卡托普利对蛋白尿的减少以及延缓肾脏病变的进展有益。目前认为在降压药物中,血管紧张素转换酶抑制剂是保护肾脏最有效的药物,从保护肾脏的角度出发,应予首选。常见不良反应有血钾升高、咳嗽、皮疹、味觉异常及粒细胞减少等,使用时应注意。
雷米普利
同卡托普利一样,属于血管紧张素转换酶抑制剂,可通过改善血流供应,减少尿蛋白,延缓肾脏病变。
血管紧张素Ⅱ受体阻滞剂
缬沙坦
该类药物具有血管紧张素转换酶抑制剂类似疗效,不仅能有效控制血压,还可以降低尿液中蛋白的漏出,对延缓病情可能有一定的帮助,且缬沙坦的不良反应也比血管紧张素转换酶抑制剂轻,适用于血管紧张素转换酶抑制剂不能耐受的患者。
利尿剂
呋塞米,对于浮肿严重的患者,可使用呋塞米治疗,可在一定的程度上改善水肿症状。呋塞米常见的不良反应有口渴、乏力、肌肉酸痛、心律失常等,皮疹、视物模糊、骨髓抑制等较少见。
氢氯噻嗪,同呋塞米作用相同,可排泄体内过多的钠和水,减少细胞外液容量,消除水肿症状。常见的不良反应有口干、烦渴、肌肉痉挛、恶心、呕吐、疲乏无力、血糖升高、皮疹等。
本病暂无手术治疗
免疫吸附
免疫吸附对治疗脂蛋白肾小球病患者有一定疗效,有报道14例接受葡萄球菌A蛋白免疫吸附治疗患者,尿蛋白、血清肌酐、胆固醇、甘油三酯及血浆载脂蛋白E水平较未接受该治疗的患者明显下降,重复活检示肾小球毛细血管袢内脂蛋白栓子显着减少或消失。随访发现接受免疫吸附治疗的患者血清肌酐上升50%的中位时间明显延长,因此认为免疫吸附治疗能显着改善脂蛋白肾小球病患者临床症状、减少蛋白尿、保护肾功能、延缓疾病进展。
血浆置换
近年有报道采用双重血浆置换清除脂蛋白肾小球病患者血浆中的血浆载脂蛋白E及低密度脂蛋白,能明显改善患者血脂异常、减轻蛋白尿、提高白蛋白水平,改善脂蛋白肾小球病预后。
透析治疗
透析治疗可在一定程度上替代肾脏功能,清除体内代谢产生的废物,分为血液透析、腹膜透析等,发展为终末期肾功能衰竭的患者需接受长期透析治疗。
脂蛋白肾小球病正规治疗后通常无治愈可能,仅能控制或延缓病情进展,进而维持正常的生活质量,本病接受治疗后需定期复诊,以监测治疗效果以及有无病情进展。
脂蛋白肾小球病经规范治疗后不能治愈,仅能控制或延缓病情进展。
本病常影响自然寿命,约半数患者因进展为终末期肾病有致死风险。
本病通常无治愈可能,因此一般无后遗症出现。
脂蛋白肾小球病患者治疗后每3个月,复查血尿常规、血生化以及尿蛋白定量。
脂蛋白肾小球病患者的饮食指导具有重要意义,主张低盐低脂、高不饱和脂肪酸、高可溶性纤维饮食,清淡合理饮食,保证机体营养,提高免疫力,避免高蛋白食物以及戒烟酒,以防加重病情。
水肿时低盐饮食,为减轻高脂血症,应控制油脂类食物的摄入,多吃富含多聚不饱和脂肪酸及富含可溶性纤维的食物,如植物油、鱼油、燕麦、米糠及豆类等。
清淡饮食,多吃新鲜蔬菜水果,适量食用鸡蛋、牛奶、肌肉、鱼肉等食物,补充维生素和优质蛋白,不主张摄入高蛋白饮食,以防加重蛋白尿并促进肾脏病变进展。
戒烟酒,减少烟酒等对肾脏的刺激和负担。
脂蛋白肾小球病患者在生活上需进行相应的护理,应密切观察病情变化,指导患者遵医嘱用药,注意药物的不良反应,休息与锻炼相结合,注意保暖和个人卫生,定期复诊,改善预后。
日常护理
注意及时增减衣物,勤换洗贴身衣物,不要到人多空气不流通的场所活动,预防感染。
运动护理
应注意休息,大量蛋白尿患者建议适当卧床休息,病情稳定者应适当进行体育锻炼,如慢走等,增强自身免疫力。
了解各类治疗药物的作用、剂量、用法、不良反应和注意事项,应严格遵医嘱服药,严禁擅自停药或更改剂量,一旦出现恶心、呕吐、肌痛、肌无力、皮疹、四肢乏力、心悸等药物不良反应,应立即就医,在医生的指导下更改药物类型和药量。
对有脂蛋白肾小球病家族史者,应进行基因筛查,及时发现并治疗。
脂蛋白肾小球病可进展为终末期肾病,应引起重视,积极预防,夫妻双方备孕期间应避免接触容易诱导血浆载脂蛋白E基因变异的因素,孕前行基因筛查,孕期定期产检,有本病家族史者,应行基因筛查,可在一定程度上预防脂蛋白肾小球病的发生。
4743点赞
参考文献
[1]关贵平,李亚峰,李荣山.脂蛋白肾病发病机制及治疗研究进展[J].临床与实验病理学杂志,2019,35(5):555-557.
[2]周志,班秀芳,刘仲钦.脂蛋白肾病1例报告并文献复习[J].中国中西医结合肾病杂志,2018,19(01):81+102.
[3]谢奕,谢伟基,张益民.脂蛋白肾病[J].新医学,2017,48(12):825-828.
[4]董晓明,杨帆,吴淋淋等.脂蛋白肾病临床病理特点及文献回顾性分析[J].中国中西医结合肾病杂志,2016,17(009):805-807.
[5]何娅妮,林利容.脂蛋白肾病的诊断与治疗[J].中华肾病研究电子杂志,2015,(5):227-231.
