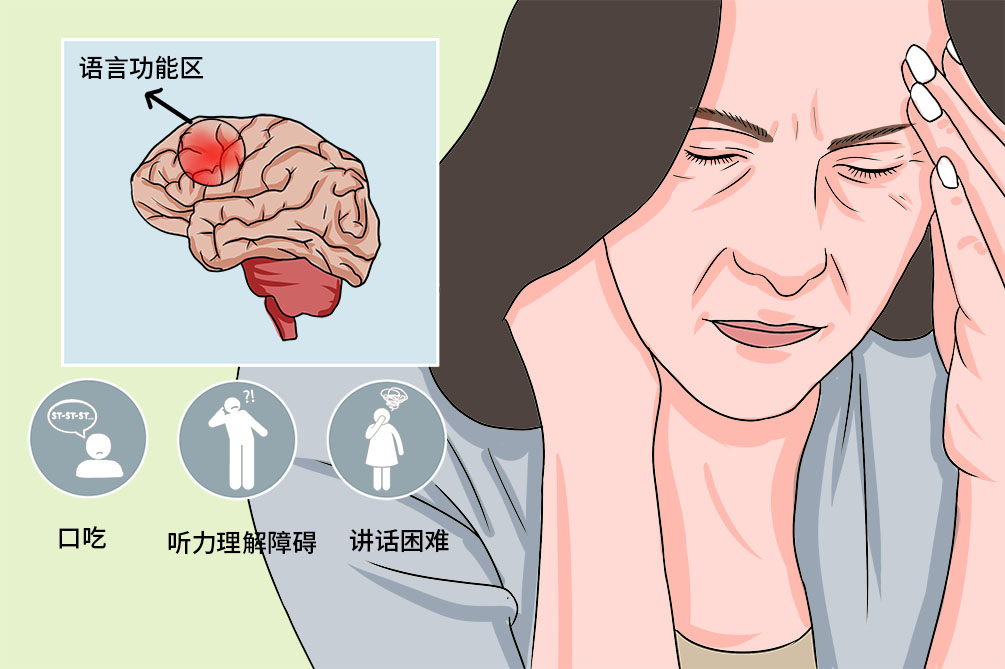
失语症是指在神志清楚、意识正常、发音和构音没有障碍的情况下,由于神经中枢病损、大脑皮质语言功能区病变,导致的言语交流能力障碍,包括语言表达或理解障碍。失语症表现为抽象信号思维障碍,而丧失口语、文字的表达和领悟能力。不同的大脑语言功能区受损,可有不同的临床表现。
包括Broca失语、Wemicke失语和传导性失语,病灶位于外侧裂周围,共同特点是均有复述障碍。
又称表达性失语或运动性失语,由优势侧额下回后部(Broca区)病变引起。常见于脑梗死、脑出血等,可引起Broca区损害的神经系统疾病。
又称听觉性失语或感觉性失语,由优势侧颞上回后部(Wernicke区)病变引起。常见于脑梗死、脑出血等,可引起Wemicke区损害的神经系统疾病。
多数传导性失语患者病变累及优势侧缘上回、Wernicke区等部位,一般认为本症是由于外侧裂周围弓状束损害,导致Wernicke区和Broca区之间的联系中断所致。
又称为分水岭区失语综合征,病灶位于分水岭区,共同特点是复述相对保留。
病变多位于优势侧Broca区附近,但Broca区可不受累,也可位于优势侧额叶侧面。主要由于语言运动区之间的纤维联系受损,导致语言障碍,本症多见于优势侧额叶分水岭区的脑梗死。
病变位于优势侧Wernicke区附近,表现为听觉理解障碍。对简单词汇和复杂语句的理解均有明显障碍,本症多见于优势侧额、顶叶分水岭区的脑梗死。
又称语言区孤立,为经皮质运动性失语和经皮质感觉性失语并存。本症多见于优势侧大脑半球分水岭区的大片病灶,累及额、顶、颞叶。
也称混合性失语,是最严重的一种失语类型,临床上以所有语言功能均严重障碍或几乎完全丧失为特点。
又称遗忘性失语,由优势侧颞中回后部病变引起。常见于脑梗死、脑出血等可引起优势侧颞中回后部损害的神经系统疾病。
是指丘脑、基底核、内囊、皮质下深部白质等部位病损所致的失语。本症常由脑血管病、脑炎引起。
由丘脑及其联系通路受损所致。
内囊、壳核受损时,表现为语言流利性降低、语速慢、理解基本无障碍,常常用词不当。能看懂书面文字,但不能读出或读错,复述也轻度受损,类似于Broca失语。壳核后部病变时,表现为听觉理解障碍、讲话流利,但语言空洞、混乱而割裂,找词困难,类似于Wernicke失语。
引起失语症的病因很多,但其临床表现主要取决于病变部位。病因包括任何损伤言语中枢的疾病,常见的疾病有脑血管病、脑外伤、阿尔兹海默病等神经系统变性病,各种脑炎、各种原因引起的代谢性脑病等。
短暂脑缺血发作、脑梗死、脑出血等。
脑瘤等脑占位性疾病。
损害累及言语中枢。
包括病毒性脑炎、细菌性脑炎、寄生虫感染以及自身免疫性脑炎等。
包括阿尔茨海默病、额颞叶痴呆、路易体痴呆等。
包括各种原因导致的代谢性脑病,如肝性脑病、肺性脑病、非酮症高渗性昏迷、低血糖症、一氧化碳中毒等。
如作息不规律、熬夜、过度劳累、不控制饮食、情绪不稳定、精神压力大、抽烟、酗酒、不锻炼等。
失语症的发病率较高,约1/3脑卒中患者都合并有失语症。传导性失语并不少见,占住院失语患者的5%~10%。
视损及部位不同,失语症状表现各异。如颞叶外伤,多出现感觉性失语,并见视野上象限同侧偏盲。角回外伤多表现轻型感觉失语,阅读困难比较突出等。
急性起病的失语症以脑血管疾病最为多见,大多是大脑中动脉病变的结果,常见偏瘫、偏盲、偏身麻木等症状,如短暂性脑缺血发作、脑梗死、脑栓塞、脑出血、腔隙性脑梗塞、颅内静脉和静脉窦血栓形成。脑分水岭梗死、脑动脉炎、颅内动脉瘤、烟雾病等。
初期主要以遗忘为主要表现,失语可为命名性失语,口语用的词汇和短语日见贫乏,错误逐渐严重,最后完全失语。由于智力同时衰退,所以虽见失语日趋严重,而患者不能自觉。阿尔茨海默病多出现感觉性失语症,错语、多语比较突出。临床遇有逐步发展的失语症,无卒中开端,也不见偏瘫,且智力同时衰退。
患者对人类进行交际符号系统的理解和表达能力的损害,尤其是语音、词汇、语法等成分,还有语言结构、内容与意义的理解和表达障碍,以及作为语言基础的语言认知过程的减退和功能的损害。
临床表现以口语表达障碍最突出,谈话为非流利型、电报式语言。讲话费力、找词困难,只能讲1~2个简单的词,且用词不当,或仅能发出个别的语音。口语理解相对保留,对单词和简单陈述句的理解正常。句式结构复杂时,则出现困难。复述、命名、阅读和书写,均有不同程度的损害。
临床特点为严重听理解障碍,表现为患者听觉正常,但不能听懂别人和自己的讲话。口语表达为流利型,语量增多,发音和语调正常。但言语混乱而割裂,缺乏实质词或有意义的词句,难以理解,答非所问。复述障碍与听力理解障碍一致,存在不同程度的命名、阅读和书写障碍。
临床表现为流利性口语,患者语言中有大量错词,而且自身可以感知到其错误,欲纠正而显得口吃,听起来似非流利性失语,但表达短语或句子完整。听力理解障碍较轻,在执行复杂指令时明显。复述障碍较自发谈话和听理解障碍重,二者损害不成比例,是本症的最大特点。命名、阅读和书写也有不同程度的损害。
患者能理解他人的言语,但自己只能讲1~2个简单的词或短语,呈非流利性失语,类似于Broca失语,但程度较Broca失语轻,患者复述功能完整保留。
表现为听觉理解障碍,对简单词汇和复杂语句的理解均有明显障碍。讲话流利、语言空洞、混乱而割裂、找词困难,经常答非所问,类似于Wernicke失语,但障碍程度较Wernicke失语轻。复述功能相对完整,但常不能理解复述的含义。有时可将检查者故意说错的话完整复述,这与经皮质运动性失语患者复述时,可纠正检查者故意说错的话明显不同。
突出特点是复述相对好,其他语言功能均严重障碍或完全丧失。
某些失语症患者会同时出现智能改变,如记忆、逻辑思维、计算、注意力的改变。
临床上以所有语言功能均严重障碍或几乎完全丧失为特点,患者限于刻板言语,听力理解严重缺陷,命名、复述、阅读和书写均不能。
主要特点为命名不能,表现为患者把词“忘记”,多数是物体的名称,尤其是那些极少使用的东西的名称。如令患者说出指定物体的名称时,仅能叙述该物体的性质和用途。别人告知该物体的名称时,患者能辨别对方讲的对或不对。自发谈话为流利型,缺实质词,赘话和空话多。听理解、复述、阅读和书写障碍轻。
表现为急性期有不同程度的缄默和不语,以后出现语言交流、阅读理解障碍。言语流利性受损,音量减小,可同时伴有重复语言、模仿语言、错语、命名不能等,复述功能可保留。
内囊、壳核受损时,表现为语言流利性降低,语速慢,理解基本无障碍,常常用词不当。能看懂书面文字,但不能读出或读错,复述也轻度受损。壳核后部病变时,表现为听觉理解障碍、讲话流利,但语言空洞、混乱而割裂,找词困难。
参与构音的运动器官协调障碍,如呼吸(构音不清)、清晰度(构音障碍)、情感性语调(失韵症),随后失音缄默。
以情感显著而持续地高涨或低落为主要临床特征的精神障碍,常伴有相应的思维和行为改变,情感障碍的表现具有很大的变异。较轻的可以是对某种负性生活事件的反应,重的则可成为一种严重的复发性,甚至慢性致残性障碍,病情重者可出现幻觉、妄想等精神病性症状。常反复发作,多数可缓解,少数残留症状或转为慢性。
个人处于一种不能记住或回忆信息或技能的状态,记忆包括识记、保持、再现,与神经心理功能有密切关系。
突然出现任何类型的失语,需要立即到神经内科急诊科就诊。如果隐匿起病,症状轻微,应该在发现后及时就医,防止疾病进一步恶化。患者和家属可提前整理好病史、发病情况、演变经过、检查治疗等资料,可以在医生问诊时比较准确的说出,帮助医生更好的了解患者整体情况。
隐匿起病,症状轻微,应该在发现后及时就医。
突然出现任何类型的失语,需要立即到神经内科、急诊科就诊。
患者优先到神经内科就诊。
若是因脑瘤、脑部炎症、颅脑外伤所致的失语症,优先到神经外科就诊。
若是因一氧化碳中毒、低血糖症、非酮症高渗性昏迷等所致的失语症,优先到急诊科就诊。
什么时候开始出现失语的、症状出现多久了?
失语是突然还是逐渐出现的?
既往是否有脑血管疾病?(比如脑栓塞、脑出血等)
是否有颅内肿瘤、颅脑外伤、颅内感染病史?
之前出现过类似症状吗?有没有治疗过?
较为实用的综合性失语症测验,它的分测验针对一些言语机能,即视觉呼名、触觉呼名、数字复述、词流畅性、句子复述,名称的识别、物体用途描述,还包括修订标记测验、阅读测验、写和说的测验。
如头部CT及MRI、脑血管造影、放射性核素脑扫描等检查,常可进一步明确语言障碍的定位与定性诊断。明确有无颅内器质性病变,有助于诊断和指导治疗。
包括脑电图检查以及诱发电位检查。
包括血常规、血生化、肝肾功能、电解质、血糖血脂、某些药物毒物检查等。
失语症的诊断评估主要通过标准化的失语症评价进行,通常是对失语严重程度的评定,同时也可用于个体的失语症分类。标准化失语症评价包括波士顿诊断性失语症检查、明尼苏达失语症鉴别诊断测验。西方失语症成套测验以及失语症筛选测验、Frenchay失语症筛选测验等,还有国内常用汉语失语症检查。失语症严重程度分级,即波士顿失语诊断测验(BDAE):
缺乏有意义的言语或听理解能力。
言语交流中有不连续的言语表达,但大部分需要听者去推测、询问和猜测;可交流的信息范围有限,听者在言语交流中感到困难。
在听者的帮助下,可能进行熟悉话题的交流。但对陌生话题常常不能表达出自己的思想,使患者与评定者都感到进行言语交流有困难。
在仅需少量帮助下或无帮助下,患者可以讨论几乎所有的日常问题。但由于言语或理解力的减弱,使某些谈话出现困难或不大可能进行。
言语流利,但可观察到有理解障碍,思想和言语表达尚无明显限制。
有极少的可分辨得出的言语障碍,患者主观上可能感到有些困难,但听者不一定能明显察觉到。
失语症和构音障碍可以是神经系统疾病的唯一或首发的症状,也可以是多种症状和体征的组成部分。构音障碍是和发音相关的中枢神经、周围神经或肌肉疾病所导致的一类言语障碍的总称,主要表现为言语肌肉运动的缓慢、无力、不精确或不协调。而失语症则是在神志清楚,意识正常,发音和构音没有障碍的情况下,由于神经中枢病损,大脑皮质语言功能区病变,导致的言语交流能力障碍,包括语言表达或理解障碍。失语症还可伴有失用、失认等症状。
失语症的治疗以改善语言功能、改善日常生活交流能力为目标。通过语言治疗最大限度地改善患者的语言能力交流能力,使之回家庭或社会。失语症的治疗需要长期治疗,可以通过药物治疗、病因治疗以及言语康复治疗等其他治疗进行改善。
失语症为疾病的临床表现之一,治疗需要针对引起失语症的病因进行对因治疗。常见的引起失语症的病因以脑血管疾病最为多见,其次为脑部炎症、外伤、神经系统变性疾病等。因此,积极治疗原发病,能够改善失语症患者的预后。
主要通过改善神经系统的神经递质发挥作用。
可增高患者警觉性。
可改善言语输出。
增加脑内乙酰胆碱含量,改善命名和语言理解。
促进胆碱和兴奋性氨基酸释放,改善学习和记忆功能。
中医药、针灸也有助于失语症患者的康复。
包括以改善语言功能为目标的康复治疗,还有以改善日常生活交流能力为目标的康复治疗,如交流效果促进法、功能性交际治疗、小组治疗及交流板的应用、家庭训练和语言环境调整,促进患者语言能力的改善等。
对失语症患者要给予鼓励和支持,并尽早接受语言治疗师的专业训练,越早接受训练,其语言能力恢复的越快、越好。因为语言康复也有黄金期,如果时间拖得太久,未恢复的语言能力就很可能会变成永久性的损伤。大多数患者经过一段时间的康复训练,语言能力都可以恢复到一定程度。
失语症能否痊愈取决于病因、言语中枢的损伤情况、病情严重程度等多种因素。经过良好积极的治疗,某些失语症患者可以被治愈。
失语症只是神经系统疾病的临床表现之一,失语症患者能够存活多久,取决于失语症的病因、患者的年龄、身体状况、合并的疾病等多种因素。一般而言,失语症患者如果早期发现、护理得当、治疗及时,一般不会影响自然寿命。
失语症患者经过及时合理的治疗,能够恢复言语功能。但某些言语中枢损伤比较严重的患者,可能出现永久性失语。
失语症患者应定期神经内科门诊复查,评估病情变化。如果发现失语,认知等症状发生变化,需要随时就诊。
失语症患者的饮食原则为优质蛋白、低脂、低糖,需要在医生的指导下,根据失语症的病因进行选择,不同的疾病通常饮食调理不同。
脑血管病造成的失语症患者饮食原则以优质蛋白、低脂、低糖为主,应营养丰富,易于吸收。
食谱需要结合患者的口味偏好以及病情、消化能力、合并疾病综合考虑,适量补充维生素。
瘦肉、鱼虾、豆制品、奶制品、新鲜的蔬菜、水果,合理搭配。
患者需要养成良好的饮食习惯,一日三餐,不要暴饮暴食,此外,需要戒烟、戒酒。
选择有效的沟通方式,满足患者的生活需要。在病情平稳后尽早进行语言训练、呼吸训练、构音器官功能的训练、增强构音肌肉动觉的训练等。护理人员及家属应有耐心对待失语的患者,要注意监测病情的发展,及时了解患者的心理变化,给予心理支持。
呼吸气流量及气流控制是正确发音的重要因素,呼吸训练有助于控制音高、发音及音量,对语调、重音、音节、节奏形成也有影响。让失语症患者充分放松,保持正确坐姿,用鼻吸气、嘴呼气,呼气前要停顿,逐渐增加患者的肺活量,特别注意增强患者呼气的压力及呼气时间。
进行舌、唇、软腭、咽喉与下颌的单独运动、交替运动等多种练习,帮助改善口面肌肉的控制,注意运动的保持与协调。可以进行吹气训练,如吹桌上的乒乓球、吹笛、吹口琴等。
可利用冰、软毛刷等刺激口面肌肉和软腭,也可利用手指按压,牵拉抵抗口面肌肉,增强构音肌肉深浅感觉。
对失语症患者要给予鼓励和支持,尽早接受语言治疗师的专业训练,越早接受训练其语言能力恢复的越快越好。
某些神经系统疾病急性期出现的失语症,还可能伴有不同程度的精神、认知功能障碍,这段时期主要以休息、针对病因治疗为主。显著意识障碍、情感行为异常和精神病患者,不适合失语症的康复训练。
失语症的预防关键在预防引起失语症的病因,如各种脑血管病,即脑外伤、脑炎、各种代谢性脑病、神经系统变性病等。如果发现自己的言语出现问题,建议及时到医院神经内科急诊或门诊进行检查,早发现、早诊断、早治疗是预防和治疗失语症的关键。此外,平时需要改变不良的生活方式,保持健康的生活方式。
积极预防各种脑血管病,如脑外伤、脑炎、各种代谢性脑病、神经系统变性病等。
控制脑血管疾病的危险因素,如高血压、心脏病、糖尿病、吸烟、酗酒、血脂异常、颈动脉狭窄、肥胖等。
定期体检,早期发现脑血管病及其相关的危险因素,及早预防。
不良生活方式,合理膳食、心态平和、适量运动、戒烟、限酒、作息规律,能够减少心脑血管病的发病风险,从而预防失语症的发生。
如果出现相关的不适症状,应该尽早就诊。
保护颅脑,以免外伤损伤大脑相应部位,而导致失语症的发生。
[1]陈灏珠,林果为.实用内科学(第13版)[M].北京:人民卫生出版社,2009:2286-2788.
[2]贾建平,陈生弟.神经病学(第9版)[M].北京:人民卫生出版社,2018:66-67.
[3]董为伟.神经症状鉴别诊断(第2版)[M].上海:上海科学技术出版社,2014:202-217.

