当子宫内膜腺体及间质侵入子宫肌层时,称子宫腺肌病。子宫腺肌病是雌激素相关的疾病,多发生于30~50岁经产妇,约15%同时合并内异症,约半数合并子宫肌瘤。主要症状是月经改变和进行性痛经,无根治性的药物,手术是主要的治疗手段。
子宫腺肌病的分型除1882年Cullen提出至今仍然沿用的弥漫型与局限型子宫腺肌病两种类型外,其他的子宫腺肌病分型目前仍然存在争论。
患者的子宫会均匀增大,前后径都有所增加,呈球形,质地较坚硬。
局限型病灶呈局限性增长,形成团块或是结节,常因局部反复出血导致病灶周围纤维组织增生导致。
子宫腺肌病与多次妊娠、分娩、人工流产,以及慢性子宫内膜炎等造成的子宫内膜基底层损伤有密切关系。子宫腺肌病和子宫肌瘤、子宫内膜增生经常同时存在,提示雌孕激素水平过高,也可能是子宫腺肌病的原因之一。
进行剖宫产等子宫手术时,在手术过程中,可能会将子宫内膜碎片带入子宫,损伤肌层,引发该疾病。
这两种疾病发生时,雌激素和泌乳素高度分泌,使子宫内膜增长过快,发生该疾病。
输卵管炎症、子宫内膜异位症等可导致生殖道梗阻,使经血排出受阻,从而侵入肌层,导致发生子宫腺肌症。
某些患者的发病可能与遗传有关。
免疫杀伤细胞的细胞毒作用减弱,而不能有效清除异位内膜。腹腔液中巨噬细胞、炎性细胞因子、生长因子、促血管生成物质增加,从而促使异位内膜存活、增殖,并导致局部纤维增生、粘连。
局部微环境、血管生成因素、细胞凋亡减少等,也与疾病的发生有关系。
近几年来,子宫腺肌病的发病率呈明显上升趋势,与社会经济状况成正相关,与剖腹产率增高、人工流产和宫腔镜反复手术有密切关系。生育少、生育晚的女性发病率高于生育多、生育早者,慢性盆腔疼痛及痛经患者中的发病率在20%~90%。
多发生在30~50岁经产妇,50%合并子宫肌瘤,约15%合并子宫内膜异位症。
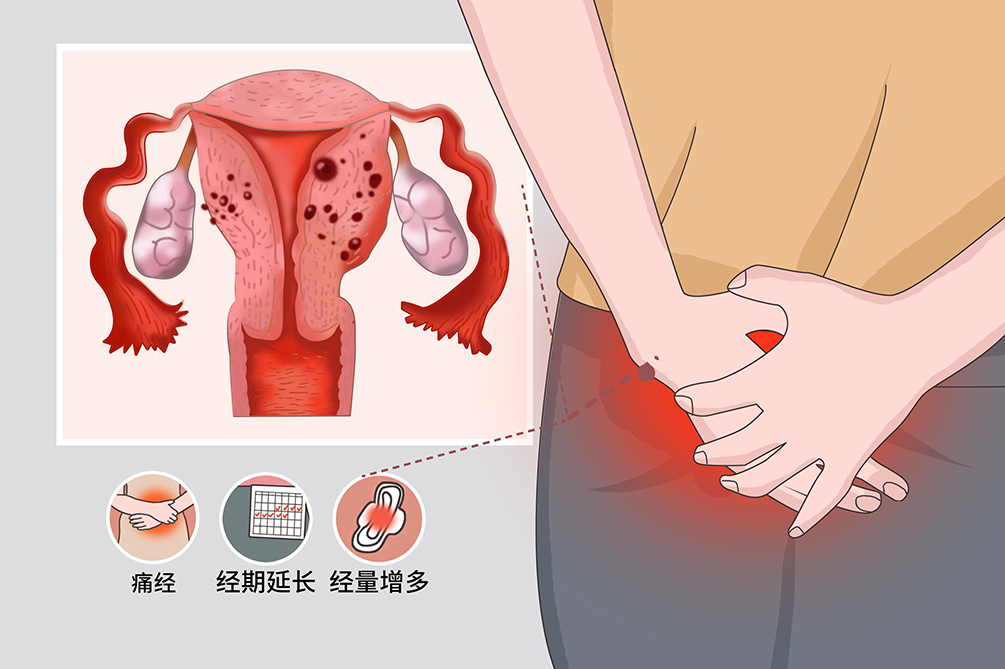
子宫腺肌病的主要症状是经量过多、经期延长和逐渐加重的进行性痛经,有35%的患者无典型症状。子宫腺肌病患者中,月经过多发生率为40%~50%,主要与子宫内膜面积增加、子宫肌层纤维增生,使子宫肌层收缩不良、子宫内膜增生等因素有关。此外,子宫腺肌病痛经的发生率为15%~30%。
表现为经量增多,正常经量在20~80ml左右,子宫腺肌病患者的经量一般大于80ml。
患者的月经周期基本正常,但行经时间延长,超过35日。
子宫腺肌病患者常会出现痛经,呈进行性加重,表现为腰骶部、下腹部及盆腔中部出现疼痛,有时疼痛会向肛门、大腿及会阴部放射。常在月经来潮时,或于月经前一周开始出现痛经,持续整个经期。
妇科检查子宫呈均匀增大或有局限性结节隆起,质硬且有压痛,经期压痛更甚,而无症状者有时与子宫肌瘤不易鉴别。
该疾病还可影响女性身体、心理以及生活质量。此外,还可以出现性交不适、下腹痛等。
约有50%左右子宫腺肌症患者伴有不孕,因为子宫腺肌症会导致子宫内的环境变差,从而影响怀孕,部分患者还会在怀孕后出现胎停、流产的情况。
进行性加剧的周期性直肠刺激症状罕见于其他妇科疾病,当病灶逐渐增大会压迫直肠等部位,出现直肠、肛门、外阴部坠胀、坠痛,里急后重感和大便次数增多等一系列症状。
当患者出现严重痛经,经量异常时,已经影响到正常生活,应尽早至医院检查,明确病情。经过询问病情及各项妇科检查可作出初步诊断,依据术后组织病理学检查确诊。
出现月经量过多、周期改变、痛经时,及时到医院就诊。
患者出现经期延长等症状时,优先考虑到妇科就诊。
因为什么来就诊的?
平时月经的量、周期正常吗?
是否有痛经症状?
目前都有什么症状?(如头晕、乏力等)
是否多次流产?
既往有无其他的病史?
查体发现子宫均匀增大或是局限性隆起、质硬且有压痛。
子宫呈均匀性增大,轮廓尚清晰;子宫内膜线可无改变,或稍弯曲;子宫切面回声不均匀,有时可见有大小不等的无回声区。
腔MRI检查可以区别子宫肌瘤和子宫腺肌病,并可诊断两者同时并存,对决定处理方法有较大帮助。
血CA-125测定是糖蛋白,子宫腺肌瘤会引起升高,对监测疗效有一定价值。
子宫腺肌病诊断的金标准是病理检查,病理检查有创伤性。对于有生育要求的患者而言,子宫的完整性至关重要,故病理学检查不能作为首选。
子宫腺肌病的患者雌激素增高,可通过做性激素检查,检测患者的雌激素水平有没有增高。
可依据典型的进行性痛经和月经过多史,妇科检查子宫均匀增大或局限性隆起,质硬且有压痛而作出初步诊断。影像学检查有一定帮助,可酌情选择,确诊取决于术后的病理学检查。
子宫肌瘤患者的临床症状主要是月经周期缩短、量增大,且经期延长或子宫出血。该病主要是由平滑肌细胞增生引发,内部由纤维结缔组织与旋涡状平滑肌交叉组成,外部被压缩肌纤维覆盖形成假包膜。其声像图表现主要是子宫局限性隆起或增大,肌壁回声呈栅栏状或旋涡状,且不均匀,附近可见低回声晕圈。而瘤体附近有大量半环状或者环状的血流信号,内部有丰富的网状、星状或者条状血流信号。CT检查时,子宫肌瘤有明确的边界,但子宫腺肌病没有边界,呈观点状或斑片状,通过此检查可诊断。
也会引起子宫的异常出血,两者通过影像学检查可以鉴别。子宫内膜异位症B超下可见一侧或者是双侧包块,一般是子宫内膜异位到了卵巢。
子宫腺肌病的治疗应根据患者症状、年龄以及生育要求制定,目前没有根治的有效药物,病情轻的、有生育要求或是接近绝经的患者,可以先服用药物治疗。病情严重、没有生育要求、药物治疗无效的患者,可以行子宫切除术;有生育要求、年轻的重症患者可以采取病灶挖除术,术后继用促性腺激素释放激素激动剂治疗,尽快完成生育,因术后有复发的风险。
症状轻、近绝经期、年轻、有生育要求的患者,可以试用达那唑、孕三烯酮、GnRH-a进行治疗,或上曼月乐环,能够缓解症状,停药后症状可复发,服用药物存在一定的副作用。
达那唑为合成的17ɑ-乙炔睾酮衍生物,可以抑制FSH(促卵泡生长激素)、LH(促黄体生成素)高峰,抑制卵巢甾体激素生成并增加雌孕激素代谢,直接与子宫内膜雌孕激素受体结合,抑制内膜细胞增生,最终导致子宫内膜萎缩出现闭经。
孕三烯酮为19-去甲睾酮甾体类药物,有抗孕激素、中度抗雌激素和抗性腺效应。其能增加游离睾酮含量,减少性激素结合球蛋白水平,抑制FSH、LH分值并减少LH均值,使体内雌激素水平下降,也是一种假绝经疗法。
促性腺激素释放激素激动剂可以促进垂体LH和FSH释放,抑制垂体分泌促性腺激素,导致卵巢激素水平明显下降,出现暂时性闭经。
曼月乐环中带有孕激素,无生育要求,近绝经期女性都可上环,药物维持5年并有避孕作用。
年轻或希望生育的子宫腺肌瘤患者,可试行病灶切除术,但术后有复发风险。对症状严重、无生育要求或药物治疗无效者,应行全子宫切除术。是否保留卵巢,取决于卵巢有无病变和患者年龄。
子宫腺肌病如果治疗及时,可缓解症状。子宫腺肌病复发率较高,若治疗不及时,个别情况下可能会恶变为子宫内膜癌。如果绝经后行子宫切除,病情可根治。
绝经后才能治愈,但复发率较高。
经过及时、正确治疗,通常不会影响自然寿命。
原则上子宫腺肌病患者在手术病灶切除和非手术病灶切除技术治疗后,均应进行严密的随访,以确保子宫腺肌病治疗的疗效。但不同治疗方案,随访时间可能不一样。一般子宫腺肌病手术病灶切除和非手术病灶切除技术治疗后的3个月内,应该每月专科门诊随访,以了解患者恢复情况、药物疗效和不良反应。
如放置曼月乐,则应在放置曼月乐后第一次月经来潮后来门诊检查,以了解宫内节育器的位置。术后6个月内可以每3个月进行随访;术后6~12个月内,可每6个月随访;术后1年以后,则可考虑每年随访,获得长期管理以巩固其疗效。
子宫腺肌病无特殊饮食宜忌,日常注意均衡饮食,适当加强营养即可。
疼痛是子宫腺肌病临床护理的常见问题,可采取相应措施缓解疼痛。同时注意监测病情,子宫腺肌病较易复发。注意适当运动,行手术治疗患者注意术后禁食。
对于子宫腺肌症手术后的患者,应指导家属对其进行下肢按摩。建议并且鼓励患者在床上进行简单的关节活动,帮助患者尽早下床活动,避免发生下肢静脉血栓。
术后6小时内严禁患者进食,排气后建议患者食用流质性食物,避免发生肠阻梗的症状。
术后患者会有疼痛现象,应为患者讲解疼痛属于正常现象。介绍合理的止痛方式,并且教会患者通过分散注意力降低疼痛感。
多次妊娠及分娩、人工流产、慢性子宫内膜炎等造成子宫内膜基底层损伤,与子宫腺肌病发病密切相关。因此,预防子宫腺肌病的有效途径是避免上述诱发因素。
月经期避免不必要的妇科检查、宫腔操作,以防经血将子宫内膜碎片带入腹腔,造成种植。
积极采取避孕措施,尽量不做或是少做人工流产。
注意经期卫生,禁止月经期发生性生活。
避免医源性种植,如剖宫产、子宫肌瘤剔除术等。
[1]张信美.子宫腺肌病临床表现及其分型[J].中国实用妇科与产科杂志,2019,35(05):498-501.
[2]刘玉洁,邱士军.子宫腺肌病影像学诊断[J].中国实用妇科与产科杂志,2017,33(02):137-141.
[3]ZHANG Xinmei,XU Ping.子宫腺肌病分层治疗及管理[J].浙江大学学报(医学版),2019,048(002):123-129.
[4]陈鹏,许伟光,周穗华.彩色多普勒超声检查在子宫腺肌病与子宫肌瘤中的诊断价值[J].中国实验诊断学,2019,023(001):39-40.
[5]BabooKalianeeDevi,CHENZhengyun,ZHANGXinmei.子宫腺肌病患者药物治疗进展%Progressonmedicaltreatmentinthemanagementofadenomyosis[J].浙江大学学报(医学版),2019,048(002):142-147.
[6]孔北华,段涛,谢幸.妇产科学第9版[M].2018:293.

